肘管综合征患者神经电生理特点
李贵阳 张立霞
潍坊市中医院电生理室 山东省潍坊市 261041
肘管综合征(cubital tunnel syndrome, CuTS)是仅次于腕管综合征的上肢最常见的周围神经卡压性疾病之一,是尺神经在肘部及其周围受到卡压而致其进行性损害的临床综合征,主要表现为手部内在肌肉萎缩无力、尺侧感觉麻木无力,严重者手功能障碍,影响患者生活质量,因而早期诊断、早期治疗尤为重要。尺神经的电生理检查对肘管综合征的诊断、鉴别诊断及病情的评估可提供可靠的客观依据。
资料与方法
一、一般资料
选取潍坊市中医院2019年3月至2020年1月收治的CuTS患者98例,其中男73例,女25例,年龄11~79岁;单侧肘管综合征92例,双侧肘管综合征6例;患者病程长短不一,其中5例为急性起病,病程≤10 d,14例发病时间在半年以内,病程10 d~6个月,23例病程为6个月至1年,56例为1年以上;临床表现轻重不一,均有不同程度环指、小指麻木或前臂尺侧麻木甚至手部肌肉无力、分并指障碍,严重者出现尺神经支配肌肉萎缩等症状。本研究符合《赫尔辛基宣言》,患者或家属对本研究的目的及方法知情同意。
二、检测方法
神经传导检测电生理检测仪器为丹麦Keypoint portable肌电图及诱发电位仪,检查室温度控制在29℃左右。检测患者正中神经、尺神经运动远端潜伏期(distal motor latency, DML)、复合肌肉动作电位(compound muscle action potential, CMAP)的波幅及神经传导速度,顺向法测定正中神经、尺神经感觉神经动作电位(sensory nerve action potential, SNAP)波幅和速度(sensory conduction velocity, SCV)。在检测尺神经肘部运动神经传导速度时,分别予肘下5 cm及肘上5 cm刺激,两点距离10 cm。
针电极肌电图用同心圆针电极观察第一骨间肌、小指展肌、尺侧腕屈肌、拇短展肌静息位时的异常自发电位,小力收缩时运动单位电位(motor unit potential,MUP)的波幅、时限和大力收缩时的募集反应。
三、判定标准
正常范围判定:尺神经远端潜伏期正常高限3.2 ms, 肘下-腕段运动传导速度正常值低限50.0 m/s,肘上-下段运动传导速度正常值低限45.0 m/s,当神经传导速度肘上-下段减慢且远端潜伏期正常或延长时,则尺神经可能伴有肘部卡压。
四、统计学方法
采用SPSS 20.0统计学软件进行统计分析,符合正态分布的计量资料用均数±标准差()表示,不符合正态分布用中位数(四分位间距)[M(IQR)]表示;计数资料用频数(%)表示。以P<0.05认为差异有统计学意义。
结 果
一、尺神经运动传导检测
98例患者104条受检尺神经中,3条尺神经CMAP未引出,异常率2.9%;46条尺神经CMAP末端潜伏期≥3.2 ms(包含CMAP未引出者),异常率44.2%;61条尺神经CMAP波幅<5.0 mV(包含CMAP未引出者),异常率58.6%;54条尺神经肘下-腕段MCV<50.0 m/s(包含CMAP未引出者),异常率51.9%;34条尺神经CMAP波幅肘上-肘下段较肘下-腕段下降超过20%,异常率为32.7%,94条尺神经肘上-肘下段MCV<45.0 m/s(包含CMAP未引出者),异常率90.4%。各指标检测结果见表1。

表1 尺神经运动传导各指标检测结果[M(IQR)]
二、尺神经感觉传导检测
98例患者104条受检尺神经中,71例SNAP未引出,异常率68.3%,86例腕-小指段SNAP波幅<8.0 mV(包含SNAP未引出者),异常率82.7%,78例腕-小指段SCV<50.0 m/s(包含SNAP未引出者),异常率75.0%。检测结果见表2。

表2 尺神经感觉传导检测各项指标[M(IQR)]
三、尺神经支配肌肉肌电图检测
98例患者104块第一骨间肌、小指展肌、尺侧腕屈肌的失神经支配情况、MUP及主动募集的异常情况见表3。
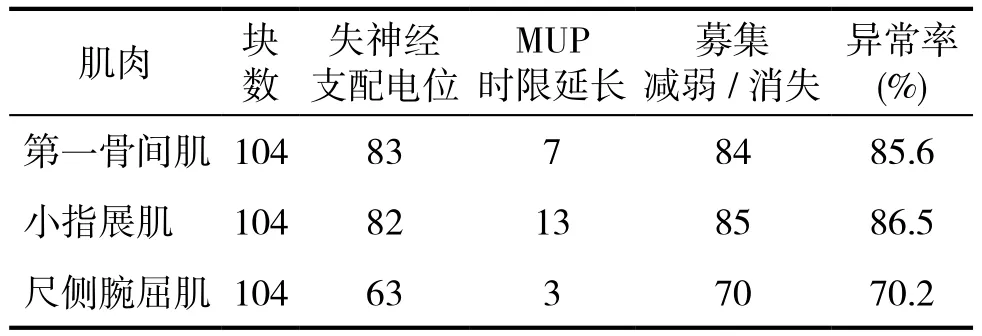
表3 104块尺神经支配肌肉肌电图检测异常情况(块)
讨 论
尺神经纤维来源于C8~T1脊神经根,主要为C8脊神经根,尺神经发出后在上臂上段走行于肱动脉后内侧、肱静脉的下方,向后经内侧肌间隔的前面、肱三头肌内侧头的前方,经由内上髁后方、尺骨鹰嘴内侧进入肘管[1]。尺神经在上臂段并无分支,在肘管处尺神经发出第一个分支,支配尺侧腕屈肌和第4、5指深屈肌。尺神经在前臂中下段发出两支感觉支,为手背尺侧皮神经和手掌尺侧皮神经[2]。在腕部,尺神经进入Guyon管道,在此处又分成浅支和深支,其中浅支为纯感觉支,支配手掌尺侧掌面、环指尺侧和小指皮肤感觉,深支支配骨间肌和小指展肌[3]。在肘部,肘管是由纤维性筋鞘膜(Osbome筋膜)和肱骨髁后沟形成的一狭窄纤维骨性管道,位于尺侧腕屈肌尺骨头和肱骨头之间,呈尖向下的漏斗形,由四壁及上下两口组成。其体表位置为在肘管关节屈曲位时的尺骨鹰嘴和肱骨内上髁连线中点远端1 cm处。任何原因使尺神经在肘管处受压或牵拉而产生的一系列临床症候群称为CuTS[4],最常见的病因为肘部创伤和慢性劳损。这些病因导致肘管弓状韧带肥厚增生而致尺神经卡压磨损[5-6]。各种病理与解剖因素的共同作用使肘管内空间变小而压力增高,此为肘管综合征的主要致病因素。
CuTS早期尺神经卡压较轻,仅表现为传导阻滞及节段性脱髓鞘,若病情继续进展,进一步出现轴索变性改变。临床分型目前仍参照顾玉东的分型方法[7-8],依据患者的临床表现(感觉障碍、运动功能障碍程度)、体征(有无爪形手),结合肌电图电生理表现(尺神经肘上-肘下段神经传导速度)分为轻度、中度、重度。①轻度:小指和或环指间歇性震动觉异常、自觉无力,灵活性差,无爪形手,尺神经肘上-肘下段神经传导速度>40 m/s,可予以保守治疗;②中度:小指和/或环指间歇性刺痛觉减退、握力差,无爪形手,尺神经肘上-肘下段神经传导速度30~40 m/s,可予以尺神经原位减压术治疗;③重度:小指和/或环指持续性感觉异常、辨别觉异常、尺神经支配肌萎缩,有爪形手,尺神经肘上-肘下段神经传导速度小于30 m/s,可予以尺神经前置手术治疗。根据顾玉东提出的此肘管综合征分型标准,受检104条尺神经中,符合轻度肘管综合征8例,中度肘管综合征19例,重度肘管综合征77例。
当疑诊为尺神经病变患者行肌电图检查时,首先确定是否为尺神经病变,以及损害部位为尺神经的哪一段,其次鉴别是否伴有C8~T1神经根或臂丛下干损害,肌电图检查还可以确定病变性质是以轴索损害为主,还是髓鞘损害为主,或者两者皆有。通过检查确定尺神经损害部位及病变性质后,去除诱因、查找病因、积极合理治疗,避免临床症状进一步加重。尺神经肘部病变主要以运动症状为主,尤其是慢性尺神经损害患者。肘管综合征因卡压部位在肘部,当脱髓鞘损害时,肘上-肘下段传导速度减慢,严重者行寸移检查时可见明显传导阻滞。当轴索损害时,由于在任何刺激点刺激尺神经,在小指展肌记录到的动作电位波幅均很低,而在前臂尺神经支配肌肉肌电图均异常时,可推测损害部位在肘部,因为尺神经在上臂没有任何分支。
另外,临床上还需与神经根型颈椎病、运动神经元病、神经型胸廓出口综合征、腕尺管综合征等疾病相鉴别。神经根性颈椎病主要表现为病变肢体的疼痛、麻木、无力等,疼痛常向上臂及前臂内侧放射,可行椎间孔试验鉴别诊断。一般来说,根性损害的SCV无明显异常,肌电图可出现异常。运动神经元病(motor neuron disease,MND)可引起手部肌肉萎缩和无力,尤其第一骨间肌,此时易与肘管综合征、腕部尺神经病变相混淆,但行肌电图检查时可见静息位时肢体3个及以上节段支配肌肉失神经电位,轻收缩时可见巨大电位,重收缩时可见募集不同程度减少。MND患者神经电生理检查时SCV多正常,MCV可减慢或者CMAP波幅降低。神经型胸廓出口综合征主要影响臂丛神经下干,尤其来自于T1的神经纤维损害最为明显。神经电生理可见正中神经、尺神经运动传导动作电位波幅减低,末端潜伏期可以延长,传导速度可减慢,尺神经和前臂内侧皮神经感觉神经电位波幅减低或消失,而正中神经感觉电位正常,肌电图可见C8~T1神经根发出的正中神经、尺神经支配肌肉神经源性损害。腕尺管综合征是指尺神经在腕部的损害,较少见,可以由外伤、腕部骨折、腕部反复磨损而引起,其临床表现取决于具体损害腕部哪一个分支,可单独累及尺神经浅支、深支或深浅支同时受累。如果仅有手掌深运动支损害,则第一骨间肌记录到的动作电位波幅降低和潜伏期延长,如果手掌深运动支近端损害,则在第一骨间肌和小指展肌记录的运动传导波幅均降低,潜伏期均延长。而这两种情况时,小指和手背尺侧皮神经感觉传导检查均正常,第一骨间肌和小指展肌针电极肌电图检查可见有失神经电位和神经再支配改变,而尺侧腕屈肌和指深屈肌针电极肌电图正常,提示病变部位在腕部[9]。一般来说,腕尺管综合征时,手背尺侧皮神经感觉电位通常正常,因为它是从尺骨茎突近端6~8 cm处分出,所以只有小指感觉电位异常。另外,可以进行尺神经干电位双侧对比,异常侧则说明损伤部位在肘部[10]。因此,应结合神经肌电图综合考虑,鉴别诊断病变部位在肘部还是腕部。
综上所述,对于CuTS的患者神经传导检查可明确尺神经损害的部位及性质,其治疗可结合肘管综合征的分型进行治疗,治疗方法主要为保守治疗、手术治疗,后者又主要包括原位松解减压术、神经前置术。根据顾玉东[7-8]及张宏亮等[11]建议,若MCV>40 m/s时,可以保守治疗,但需定期复查;如果MCV继续减慢,则应采取手术治疗;MCV介于30~40 m/s时应手术治疗,手术效果良好;MCV<40 m/s时,应尽早手术治疗,但术后可遗留残疾,需积极康复锻炼。因此,神经电生理检查对于肘管综合征的诊断、鉴别诊断、治疗及预后具有重要意义。

