以消化道出血为首发表现的特发性门脉高压1例
唐铭 黄卫,2
1暨南大学附属第一医院消化内科,广州 510630;2暨南大学附属第一医院内镜中心,广州 510630
特发性门脉高压(idiopathic portal hypertension,IPH)以脾大、脾功能亢进、门体侧支循环形成、食管胃静脉曲张及破裂出血等门脉高压相关表现为主,肝功能及肝脏病理检查正常,且不伴肝静脉或门静脉梗阻[1]。现将暨南大学附属第一医院1例以消化道出血为首发症状的IPH报道如下。
临床治疗
男性,18岁,因“呕血伴晕厥12 h”于2021年8月6日入暨南大学附属第一医院急诊治疗。患者于8月5日无明显诱因出现呕吐1次,呕吐物为暗红色液体伴咖啡色血块,具体量不详,伴恶心、心悸,无腹痛、腹胀等不适,呕血后突发晕厥1次,由120送入急诊科抢救治疗,查血常规示:白细胞计数(WBC)6.05×109/L,中性淋巴细胞百分比(N)85.5%,红细胞计数(RBC)3.81×1012/L,血红蛋白(Hb)97 g/L,血小板计数(PLT)59×109/L。平素体健,否认“肝炎”等病史;否认输血及使用血制品史;否认食物、药物过敏史等特殊病史;吸烟2年,每天3支;无酒嗜好,无化学药品及毒物接触史。入院时生命体征平稳,睑结膜苍白,巩膜及全身皮肤黏膜无黄染,无肝掌及蜘蛛痣,全身浅表淋巴结无肿大,颈静脉无怒张,心肺查体未见明显异常,腹平坦,无腹壁静脉曲张,无胃肠型或蠕动波,腹软,无压痛、反跳痛,肝肋下未触及,深吸气时可于肋下2 cm触及脾脏,肝颈静脉回流征(-),Murphy征(-),移动性浊音(-),肾区、肝区无叩击痛,肠鸣音活跃,余查体未见明显异常。辅助检查:丙氨酸氨基转移酶19 U/L,门冬氨酸氨基转移酶18 U/L,总胆红素15.7 mmol/L,直接胆红素6.4 mmol/L。大便OB(+),未发现虫卵。凝血功能、D-二聚体、乙肝两对半未见异常。上腹部B超:(1)门静脉呈蜂窝状改变,考虑门静脉高压所致;(2)脾大,未见占位。头颅、胸部及腹部CT:脾脏明显增大,肝门处门静脉及脾静脉曲张,考虑门脉高压可能(图1)。急诊胃镜:(1)上消化道出血;(2)食管胃底静脉曲张(Ⅲ度)(图2、3)。诊断为:(1)食管胃底静脉曲张伴出血;(2)非肝硬化性门脉高压;(3)脾大。予抑酸、保护胃黏膜、降门脉压等治疗,后患者为进一步诊治转入消化内科。
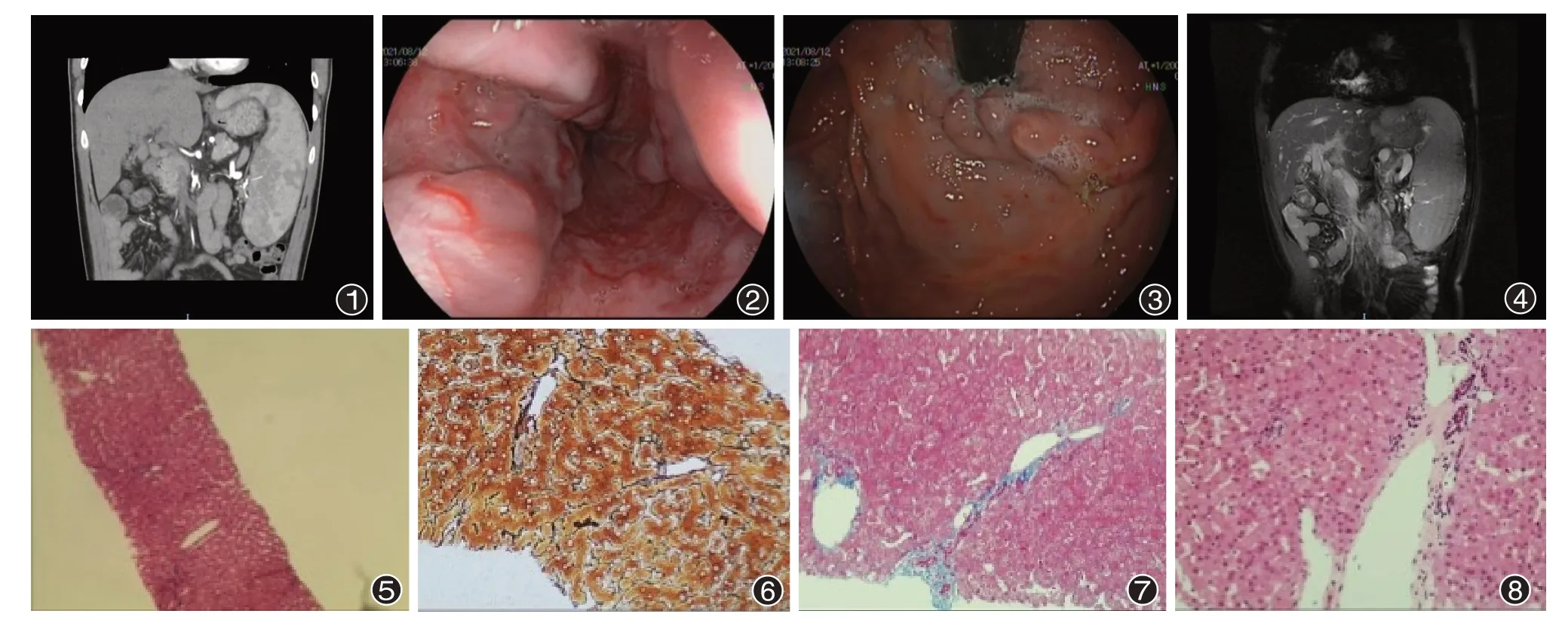
图1 腹部CT结果 图2 纤维胃镜检结果(食管下段静脉曲张Ⅲ度) 图3 纤维胃镜检结果(胃底静脉曲张) 图4 腹部MR结果图5 病理检查结果(肝组织未见明显异常,HE染色 ×40) 图6 病理检查结果(网状纤维染色未见明显纤维增生,HE染色 ×200)图7 病理检查结果(Masson染色未见明显纤维增生,HE染色 ×200) 图8 病理检查结果(小叶间静脉分支疝入肝小叶,HE染色 ×200)
转入后结合患者既往病史、临床表现及当前辅助检查结果,门脉高压病因未明确。追问病史,患者否认寄生虫病史、否认进食生食史,否认家族遗传病史,并进一步完善检查:肝炎系列、乙肝DNA、自身免疫性肝病抗体、铜蓝蛋白、风湿相关抗体、肝吸虫抗体及免疫球蛋白检测均未见异常。心脏彩超未见明显异常。腹部核磁共振(MR):(1)脾脏明显增大;(2)门静脉高压,食管胃底静脉曲张(图4)。眼底镜检查未见异常。完善相关检查后行超声引导下肝组织穿刺活检术,组织学检查示:肝组织结构清晰,肝索排列完好,可见肝细胞点状坏死,汇管区少量淋巴细胞浸润(图5)。未见界板炎及纤维组织增生。网状纤维(图6)和Masson染色(图7)未见明显纤维组织增生。结合光镜、免疫组化、特殊染色及电镜检查:轻度慢性肝损害,改良Scheuer评分:G1S2;小叶间静脉不规则扩张并分支,少数小叶间静脉分支疝入肝小叶(图8)。根据既往病史及现有检查结果基本已排除心源性、静脉栓塞及肿物压迫等所引起的门脉高压。根据亚太肝病研究学会诊断标准及欧洲肝脏研究协会提出IPH的诊断标准,诊断为IPH[2-3]。为防止患者再次出现食管胃底静脉曲张破裂出血,行胃镜下食管胃底静脉曲张套扎术,同时予抑酸及降低门脉压力等治疗,出院至今无再发呕血、黑便等。
讨 论
门脉高压是指门静脉系统压力升高所引起的一组临床综合征,常见的临床表现为脾大、脾功能亢进、门静脉侧支循环形成、腹水等。肝硬化是造成门脉高压的最主要原因,约占90%,而非硬化性门脉高压仅占10%,其中包括门静脉血栓形成、肝后性门脉高压和IPH等一系列疾病[4]。IPH又称为班替综合征,是一种不明原因的以长期肝内窦前性门脉压力增高为主要表现的综合征[1]。好发于青壮年,主要发生于印度和日本,其次是西方国家,在我国罕见且已报道的病例数较少,临床中易漏诊、误诊[5]。当前研究提示IPH可能与接触药物及毒物、免疫及基因异常、感染、营养状态等因素有关,但具体发病机制仍不明确[6]。IPH起病及发展隐匿,常以门脉高压相关症状为首发症状,尤以脾大及食管胃底静脉曲张多见,值得注意的是部分患者的影像学检查或提示肝硬化可能,因此在临床上常被误诊为肝硬化[7-10]。IPH作为一排他性诊断,明确诊断前需排除其他常见的引起门脉压力升高的疾病,因此需要较多的辅助检查。并且确诊还需结合肝活检结果,但其并无特征性的病理变化。所以若遇经济困难或依从性欠佳的患者诊断阻力将进一步加大。
在上述病例中,患者有脾大、脾功能亢进、食管静脉曲张破裂出血等门脉高压相关临床表现,故首先考虑肝硬化失代偿期门脉高压可能,但肝脏彩超、胸腹部CT及MR、肝功能和肝穿刺活检等均不支持此诊断,故排除肝硬化。此外,患者否认有长期饮酒、服药及毒物接触史,故亦排除酒精性及药物性肝病。并且完善肝炎及嗜肝病毒检测、寄生虫虫卵及抗体、铜蓝蛋白、自身免疫性肝病抗体等肝病相关检查后均未见异常,故排除病毒性肝炎、自身免疫性肝病、寄生虫性肝病及代谢性肝病等疾病。因此该病例的诊断是可靠的。
IPH无特异性治疗方法,其治疗要点主要是预防及治疗其并发症,如食管胃底静脉曲张破裂出血、脾大、脾功能亢进等。本次临床工作中结合患者病情、意愿及经济条件,暂予食管胃底静脉曲张套扎术预防及治疗食管胃底静脉曲张破裂出血。此外,亦有运用胃镜下硬化剂注射、急诊门体分流术及经颈静脉肝内门体分流术等治疗的报道[11]。患者已存在脾大伴脾功能亢进,故建议患者定期复查,必要时完善骨髓穿刺,排除血液系统原发疾病后可考虑脾动脉栓塞术及脾切除等治疗[12]。IPH虽然在治疗上与肝硬化性门脉高压相似,但因IPH患者一般情况及肝功能多无明显异常,故治疗效果明显优于肝硬化。
综上,尽管IPH较为罕见,但若有不明原因的脾大、脾功能亢进、食管静脉曲张破裂出血的患者,仍应考虑到IPH的可能。诊断上应完善相关病史采集及鉴别诊断所需检查,且治疗上应给予患者信心。对于IPH如何规范且快速诊断,如何选择治疗方式能使患者最大获益仍需更多的临床资料行循证医学的分析。

