良性阵发性位置性眩晕患者诊治费用情况及影响因素的初步研究
李思露 张琦 黄瑞
良性阵发性位置性眩晕(benign paroxysmal positional vertigo, BPPV)是最常见的外周性前庭疾病[1]。BPPV 的临床表现为相对于重力方向的头位变化所诱发的、以反复发作的短暂性眩晕,伴有特征性眼球震颤,具有一定的自限性[2]。1952 年,Dix MR[27]最早描述BPPV 临床表现并通过病理检查发现耳石沉积。目前国内诊治BPPV 的科室较分散,包括神经内科、耳鼻喉科、中医科等,BPPV 的诊断、手法复位技术水平参差不齐,基层医院不少医生对此病的认识及诊治经验尚不足。临床工作中常接诊一些较长时间未明确诊断、花费较高的患者。查阅文献,关于BPPV 患者诊治费用的研究,目前国内尚无报道。本研究以BPPV 为研究对象,对疾病诊治费用及发生高诊治费用的影响因素进行研究。
资料与方法
1 资料收集
连续性收集2019 年3~10 月我科头晕眩晕门诊诊治的BPPV 患者临者资料。BPPV 诊断遵循BPPV诊治指南(2017)提出的标准[3],收集患者性别、年龄、既往史(包括脑卒中、糖尿病、高血压、冠心病)、吸烟酗酒史、第几次患BPPV、挂号方式(随机挂号和推荐)、临床分型(后半规管BPPV、水平半规管管石症、水平半规管嵴帽结石症)、诊治费用(检查费用及药费,精确到10 位)、检查项目等。重复检查者,检查费用累计计入。
2 研究方法
计算患者诊治费用均值,以均值为分界点,小于均值计为正常,大于等于均值计为高诊治费。整理病例资料,计算BPPV 患者正常诊治费用和高诊治费用比例;以诊治费用为因变量,收集到的患者基线特征等作为变量,逐个进行单因素分析,筛选可能的危险因素(取P<0.1),进一步做多因素回归分析。统计每例患者危险因素个数,计算不同累积危险因素患者发生高诊治费用的比例。统计正常诊治费用和高诊治费用患者检查项目分布情况及两组差异有无统计学意义。
3 统计学方法
采用SPSS 22.0 软件进行统计分析,计量资料,以均数±标准差表示,计数资料比较,采用四格表法,n≥40,Tmin≥5 时,采用pearson 卡方。二元logestic Enter 法进行单因素和多因素回归,单因素回归分析取P<0.1 为纳入标准,多因素回归分析P<0.05 差异有统计学意义。BPPV 临床分型为无序多分类变量,以哑变量形式纳入模型,以后半规管BPPV 作为参考。
结果
共收集符合标准患者312 例,男性103 例,女性209 例,年龄61.22±9.53 岁,平均诊治费用为726.18 元人民币,精确到10 位,取分界值为730元,正常诊治费用253 例(81.09%),总费用112240元,范围(200~720 元),人均费用443.64±117.42元;高诊治费用59 例(18.91%),总费用114330 元,范围(730~6200 元),人均费用1937.79±1179.94 元。单因素回归分析中,P<0.1 的因素有:性别(P=0.040)、年龄(P=0.044)、高血压病史(P=0.000)、脑卒中病史(P=0.000)、患病次数(P=0.022)、BPVV 临床分型(P=0.000)、挂号方式(P=0.001),见表1。多因素回归分析,P<0.05 的因素包括高血压病史(P=0.000)、脑卒中病史(P=0.011)、BPPV 临床分型(P=0.000),为高诊治费用的独立危险因素,见表2。相比后半规管BPPV,水平半规管BPPV 患者需要花费更多诊治费用,尤其是水平半规管嵴帽结石症(P=0.019)。危险因素个数越多,发生高诊治费用的比例越高,见表3。高诊治费组,患者常做的检查有:头CT(89.83%)、眼震电图(72.88%)、TCD(64.41%)、颈椎CT(52.54%);花费较多的检查:头MRI(19250 元)、头CT(17110元)、颈椎CT(8990 元)。正常诊治费组,患者常做的检查有:眼震电图(73.52%)、TCD(24.11%)、头CT(14.23%)、心电图(12.25%);花费较多的检查:眼震电图(21948 元)、头CT(10440 元)、TCD(4697 元),见表4。

表1 单因素回归分析结果

表3 不同危险因素个数高诊治费用比例
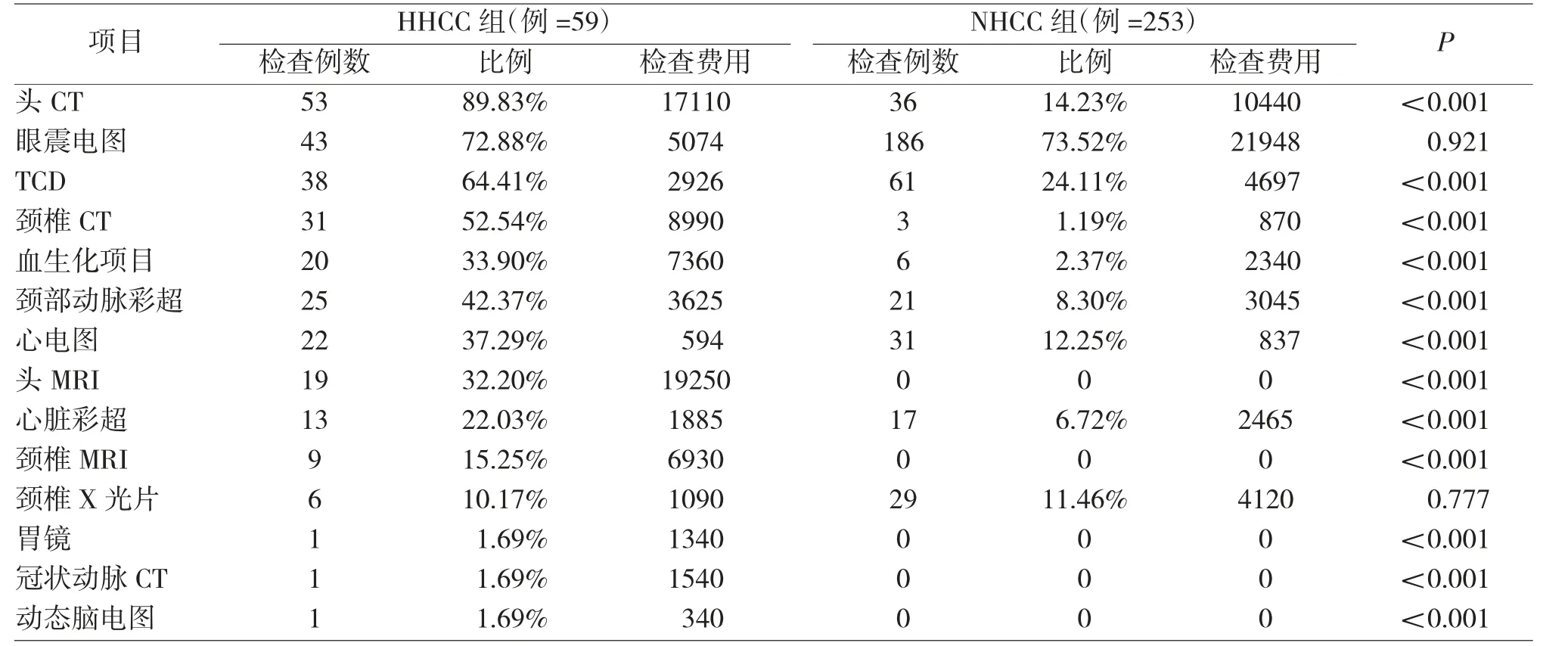
表4 高诊治费用组和正常诊治费用组患者检查项目分布及差异
讨论
因检查技术的快速发展和诊断标准的不断完善,BPPV 在不同时期的流行病学数据差异较大,目前报道的年发病率为(10.7~600)/10 万,年患病率约1.6%,终生患病率约2.4%,男女比例为1∶1.5~1∶2.2,40岁以上人群易患此病[4]。约20%~30%的眩晕患者,可归因于BPPV。约50%的患者可在发病后3 个月内自愈[5]。目前最有效的治疗方法是耳石复位,效果好,可徒手或机器完成。根据患者临床分型,常用的耳石手法复位法包括:后半规管BPPV 常用Epley 法和Semont 法[6];水平半规管BPPV 常用Barbecue 法和Gufoni 法[7];上半规管BPPV 常用Yacovino 法[8]。手法复位困难患者可采用耳石复位仪辅助复位[9]。
美国2017 年版BPPV 临床实践指南显示,BPPV 患者的直接和简介花费在2000 美元左右[10],超过65%的患者存在过度检查和治疗,正常诊治费用包括:眼震电图、耳石复位费、止晕止吐及改善内耳微循环药物。过度检查及治疗主要包括不必要的头CT、头MRI、颈椎MRI、TCD 等检验以及脑卒中相关药物的应用[11]。本研究纳入的312 例患者,人均诊治费用为726.18 元人民币,根据三甲医院收费标准,此费用可包括的检查项目有:眼震电图(118 元/次)、耳石复位治疗(165 元/次)、头CT 平扫(290 元/次)以及对症治疗费用(153.18 元/人)。为便于研究,本研究以726.18 元为费用分界点,低于为正常诊治费用组,大于等于为高诊治费用组,因本研究采集费用时精确到10 位,实际操作中正常诊治费用组费用为小于等于720 元,高诊治费用组为大于等于730 元。
本研究发现,具有高血压、脑卒中病史以及水平半规管耳石症患者更容易产生高诊治费用。按OR 值高低分别为高血压病史(OR=6.810,P=0.000)、水平半规管嵴帽型结石(OR=5.060,P=0.019)、脑卒中病史(OR=3.256,P=0.011)、水平半规管管石症(OR=2.284,P=0.042)。有高血压病史的BPPV 患者容易出现高诊治费用,可能的原因包括:①高血压是脑卒中独立危险因素,Kuroda 等[12]提出的鉴别恶性眩晕的TriAGe+评分中,高血压占2分,即有高血压病史的眩晕患者,接诊医师可能更倾向于恶性眩晕,需要完善更多脑卒中相关检查,如头CT、头MRI。②BPPV 眩晕发作,常合并恶心呕吐,可促使血压进一步升高,造成患者恐惧焦虑,担心出现出血性脑卒中,促使患者多次就诊,甚至急诊就诊,进一步调高诊治费用。脑卒中病史BPPV 患者容易出现高诊治费用的主要和医患同时担心患者眩晕可能由脑卒中复发引起,造成完善更多脑卒中相关检查如头CT、头MRI、颈动脉彩超以及应用脑卒中相关药物。
水平半规管BPPV 患者容易出现高诊治费用。后半规管BPPV 患者眩晕发作的诱发体位以卧立位变化为主,卧位左右翻身诱发眩晕发作较少,日常生活中卧立位发生次数较少,主要集中在睡眠始末。水平半规管BPPV 眩晕发作的诱发体位以卧位左右翻身为主,卧立位改变同样可诱发眩晕发作[16],水平半规管BPPV 较后半规管BPPV 更易合并恶心呕吐等植物神经症状[13],接诊医生需完善更多检查用来鉴别中枢恶性眩晕。水平半规管管石症OR 值2.284,95%可信区间1.031~5.061,P 值0.042,反应水平半规管管石症对高诊治费用较低,可能和近些年国内医生BPPV 的认知及诊治水平逐渐提高有关。相比水平半规管管石症,嵴帽型BPPV 患者,诱发眩晕发作体位更多,理论上仅有“零平面”体位无眩晕[16],眩晕持续时间长,眼震成分复杂[17],诊断困难,定侧困难[14],需要完善更多检查,是目前国内医生需要突破的难点。
进一步分析每个患者具有的危险因素个数与高诊治费用的关系,结果提示具有危险因素越多的患者出现高费用比例越高,见表3。同时具有高血压病史、脑卒中病史的水平半规管BPPV 患者共13例,高诊治费用11 例,发生率84.62%,进一步验证上述研究结果。
和正常费用组相比,高诊治费用组患者检查项目,头CT,TCD,颈椎CT 的检查患者比例高。按检查费用比较,高费用组头MRI、头CT、颈椎CT 花费较多,正常费用组,眼震电图、TCD、头CT 费用较高。头CT 是目前鉴别脑血管病性价比最高的检查,检查时间短,价格适中,多数医生会首选头CT 检查来鉴别头晕眩晕病因。头CT 对出血性疾病敏感性高,对小梗死灶和后循环梗死,尤其发病24h 内或脑干血栓显示不好,可能存在假阴性[18]。TCD 是颅内外血管狭窄的初步筛查手段,属无创检查,且费用较低,能根据频谱初步判断颅内外血管有无狭窄以及侧枝循环开放情况,患者接受度较高,但TCD 检查,常因检查者水平不同,导致结果可靠性不高。
颈椎CT 检查开立较多,主要和接诊医生及患者对颈性眩晕认知不足有关,颈性眩晕是指颈椎病变引起的眩晕,目前关于其是否为一独立疾病仍有争议[19-21],支持者认为颈性眩晕是最常见的眩晕综合征,反对者认为颈性眩晕存在3 个问题,即无法证实诊断、没有特异的检查方法、颈痛与眩晕程度不一致[19]。颈性眩晕的发病机制目前有四个假说:①深感觉传入异常假说。颈部病变可能引起深感觉传入障碍,最常见的是挥鞭样损伤。②旋转性椎动脉眩晕假说,转头使椎动脉受压导致后循环供血明显下降,进而出现一过性的眩晕等症状[23]。③交感神经刺激假说,颈椎增生的骨质刺激包绕椎动脉的交感神经丛,引起血管反射性收缩,引起供血不足,进而导致眩晕出现[22]。④偏头痛相关颈源性眩晕假说。该假说认为颈部疼痛或僵硬是偏头痛的表现,通过颈三叉神经前庭通路引起眩晕[24]。目前主流的假说为深感觉传入异常和旋转性椎动脉眩晕假说。国内李焰生教授[25]认为颈性眩晕概念存在缺乏精确性和流行病学或基于人群的研究证据、多种截然不同的机制假说并存、特异性的诊断试验少等缺陷,应该取消此概念,进一步根据不同发病机制重新命名,如深感觉性眩晕。颈性眩晕目前尚无统一的诊断标准,既往文献报道常用的诊断标准包括[15,26]:①眩晕和颈部疼痛。②无其他更合理的解释,如耳部病变、脑部病变、偏头痛等;前庭功能检查和脑影像学检查正常。③颈部病变的证据:颈椎MRI 异常、颈部触诊呈现严重僵硬或疼痛。颈椎CT 对于颈性眩晕的诊断作用不大。
本研究中,正常诊治费用组和高诊治费用组,眼震电图检查的比例分别为72.88%和73.52%,无统计学差异。提示眼震电图是BPPV 确诊的有效辅助手段,对于眩晕的患者应作为首选检查。本研究中,还有2 例患者完善了胃镜和冠脉CT,可能和患者植物神经症状较重,诊治医生需与消化道及冠心病鉴别有关。另外,本研究根据临床工作体会,认为挂号方式不同可能是产生高诊治费用的原因纳入研究。临床工作中发现,随机挂号者首诊多,推荐挂号者多为多初诊未明确诊断者,而首诊眩晕门诊的BPPV,多能很快明确诊断,花费较少。单因素回归分析时挂号方式的OR 值2.739,P 值0.001,提示推荐挂号者较随机挂号者更易产生高诊治费用,多因素回归分析时最终P 值0.241,小于0.05。可能和统计方法或样本量不够大有关,需进一步研究。
本研究存在一定局限性,患者费用明细可能因患者出示不完整,存在统计不完全。另外因患者在不同等级医院检查,相同检查项目费用可能不同。为显示患者真实花费,本研究未对不同医院相同检查项目进行统一换算。本研究可能存在地域限制,不同地区BPPV 的诊治水平可能存在差异。因上半规管BPPV 病例少且花费巨大,本研究未纳入。未来,需要多中心,大样本的研究,同时加强周围性眩晕与恶性眩晕的门诊鉴别手段研究,争取减少BPPV 诊治费用。
综上所述,合并高血压病、脑卒中病史的水平半规管BPPV 患者的诊治更易出现高费用。临床上遇见有上述危险因素患者,要从严格遵守眩晕疾病谱,详细询问患者病史,从疾病谱常见疾病入手,尽快完善眼震电图检查,明确诊断,及早治疗,减少患者诊治费用。

