实验室检验报告不正确率调查及质量持续改进
刘继来,陈蓉艳,秦雪君,陈鹤鸣,林青
(福建中医药大学附属人民医院检验科,福州350004)
在医学实验室内,检验全过程是指从发出检验请求到收到结果报告以及结果咨询与解释等中的每一步[1]。实验室不正确的检验报告会导致患者的安全风险增加,包括不恰当或不正确的治疗措施、不必要的进一步检查、诊断延迟等,同时也可能引起不必要的医疗纠纷。ISO 15189: 2012强调,“实验室应建立质量指标(quality indicator,QI)以监控和评估检验前、检验中和检验后过程中的关键环节[2]。原国家卫生计生委2015年下发了《临床检验专业医疗质量控制指标》(国卫办医函〔2015〕252号)[3],要求对检验报告不正确率进行监测统计,监控各专业组的报告不正确率,制定整改措施并评估整改效果。检验报告不正确的原因贯穿检验前、中、后各阶段,复杂多样。Kalt等[4]和Mrazek等[5]报道的检验报告不正确率是0.01%,刘文静等[6]报道北京协和医院检验科2019年检验报告不正确率是0.11%。段敏等[7]研究建议国内三级医院检验报告不正确率最低的质量规范是0.023%。本研究通过实验室信息管理系统(LIS)对本实验室检验报告不正确率进行监测,分析导致不正确报告的原因,探讨如何降低实验室检验报告不正确率,以达到质量持续改进的目的。
1 材料与方法
1.1材料 通过福建中医药大学附属人民医院检验科LIS采集2019年审核检验报告总数1 149 529份,不正确报告1 679份;2020年审核检验报告总数953 617份,不正确报告1 102份。
1.2方法
1.2.1检验报告不正确率[3]的定义 检验报告不正确指实验室已发出的报告,其内容与实际情况不符合,包括结果不正确、患者信息不正确、标本信息不正确等。检验报告不正确率指实验室发出的不正确检验报告数占同期检验报告总数的百分比。
1.2.2分析检验报告不正确的原因 通过LIS采集汇总检验科临床基础检验、临床生化、临床免疫、临床微生物、临床血液、临床急诊、分子诊断7个专业组2019年每月的检验报告总数和“审核后修改”的报告数,审核后修改的报告数等同于报告不正确数。汇总数据包括检验报告总数、原始(不正确结果)和修改结果的日期和时间,修改的专业组和人员。质量负责人对每月的汇总数据进行分析,通过查阅LIS复查记录、检查专业组的工作日志、对修改报告人员询问等方式确定每一份不正确报告的修改原因。将报告不正确原因根据时间节点分为检验前、中、后3个阶段。检验前:医生申请检验项目到实验室对标本进行接收处理阶段;检验中:实验室对标本进行检测阶段;检验后:实验室对结果进行接收录入阶段。
1.2.3检验报告修改原因模块的建立 对2019年的数据分析发现常见的修改原因包括:检验前错误原因(标本错误、编号错误);检验中错误原因(仪器故障、试剂污染、返查后修改、增加备注、增加/删除结果);检验后错误原因(录入错误、网络故障)。通过LIS升级,在LIS模块中预设了常见的修改原因。实验室工作人员修改审核后的报告时可以快捷的录入修改原因。不在预设的常见原因中的修改,检验人员可以选择其他原因,并填写具体的修改原因。
1.2.4根据修改原因制定整改措施 统计分析各种修改原因的占比,根据常见的修改原因,制定标本采集培训、优化标本采集流程、设置LIS限制提醒、复核转录结果等措施。
1.2.5评价整改措施的效果 科室质量监督员通过LIS汇总前一个月的检验报告修改的数据,按专业组分类后发送给各专业组组长。各组长对本专业组每个月的不正确报告进行原因分析,提出初步的整改措施,提交科室质量监督员汇总形成整改报告。科室管理层对质量监督员提交的整改报告进行分析讨论,制定最终的整改措施,由各专业组组长监督落实本组的整改情况,质量监督员监督各专业组组长的落实整改情况并对整改措施进行评价。
1.3统计学分析 所有相关数据均从LIS中提取,并用Microsoft Excel 2017进行分析。用卡方检验比较2019年与2020年报告不正确率。根据六西格码方法,对修改原因进行百万机会缺陷数(defects per million opportunities,DPMO)描述统计。
2 结果
2.12019年报告不正确率 2019年检验报告不正确率0.15%(1 679/1 149 529),1~12月报告不正确率为0.12%~0.17%,其中,3月份最高(0.17%),4月份最低(0.12%);7个专业组检验报告不正确率分别是:临床微生物0.44%(154/35 252)、临床血液0.21%(22/10 285)、临床基础检验0.18%(797/434 778)、临床免疫0.16%(191/120 555)、分子诊断0.15%(32/21 844)、临床急诊0.10%(237/239 628)、临床化学0.09%(246/287 187)。
2.22019年不正确检验报告修改原因 通过分析2019年报告不正确的原因,检验报告修改原因模块分为:检验前阶段的标本错误(溶血、脂血、输液侧抽血、标本信息错误、尿液体积错误、吸氧浓度错误)和编号错误;检验中阶段的仪器故障、试剂污染、返查后修改、增加备注、增加/删除结果;检验后阶段的转录错误和网络传输错误;其他原因的未归类原因和不明原因。2019年检验前、中、后阶段不正确报告分别占9.53%(160/1 679)、52.89%(888/1 679)、34.13%(573/1 679),其他原因的错误占3.45%(58/1 679),主要分布在检验中阶段的返查后修改43.54%(731/1 679)、检验后阶段的转录错误30.20%(507/1 679)和检验前阶段的标本错误7.80%(131/1 679)。见表1。
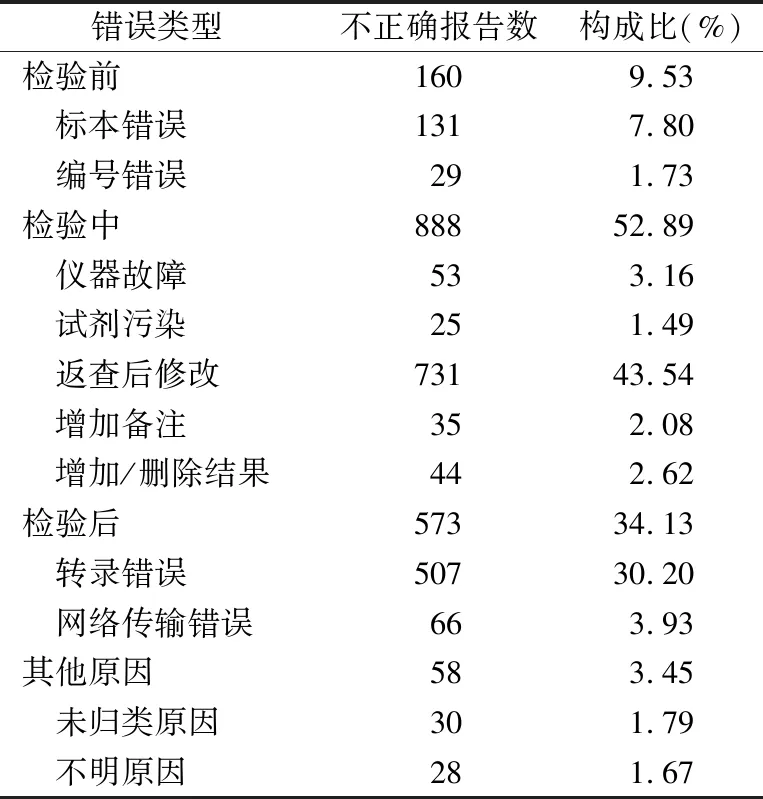
表1 2019年不正确报告修改原因统计
2.32020年检验报告不正确率 通过标本采集培训、优化标本采集流程、设置LIS限制提醒、复核转录结果等一系列整改措施。2020年检验报告不正确率0.12%(1 102/953 617),2020年与2019年报告不正确率同期相比处于下降趋势,差异有统计学意义(χ2=36.7,P<0.05);2020年月报告不正确率0.09%~0.13%,其中,8月份最高(0.13%),1月份最低(0.09%)。
2020年临床血液和分子诊断的检验报告不正确率分别是0.42%(31/7 357)和0.36%(44/12 223),与2019年相比有所上升;而临床基础检验0.17%(53/32 118)、临床微生物0.17%(53/32 118)、临床免疫0.13%(133/103 133)、临床急诊0.06%(119/12 223)、临床化学0.05%(113/219 384)均有不同程度的下降。
2.42020年不正确报告修改原因 实验室2020年报告不正确率检验前、中、后阶段的错误分别占4.36%(48/1 102)、68.87%(759/1 102)、23.50%(259/1 102),其他原因的错误占3.27%(36/1 102)。主要分布在检验中阶段的返查后修改59.44%(655/1 102)、检验后阶段的转录错误(19.78%,218/1 102)和检验中阶段的增加/删除结果(5.35%,59/1 102)。检验前阶段的错误包括标本错误(3.18%,35/1 102)和编号错误(1.18%,13/1 102);检验中阶段的错误有仪器故障(2.54%,28/1 102)、试剂污染(0.64%,7/1 102)、返查后修改(59.44%,655/1 102)、增加备注(0.91%,10/1 102)、增加/删除结果(5.35%,59/1 102);检验后阶段的错误主要是转录错误(19.78%,218/1 102)和网络传输错误(3.72%,41/1 102)。排名前三的修改原因分别是返查后修改、转录错误、增加/删除结果。
与2019年相比,2020年修改原因中的返查后修改、增加/删除结果的百万机会缺陷数(DPMO)略有上升,其他修改原因的DPMO均有不同程度的下降。其中转录错误和标本错误下降明显,分别从2019年的441.05、113.96下降到2020年的228.60、36.70。
2020年,由于其他原因共修改了88份报告(3.38%),其中41份修改报告按照传统定义的检验前、中、后阶段不能归类,定义为“未归类原因”;有47份修改报告由于缺乏充分的证据查明修改的具体原因,定义为“原因不明”见表2。
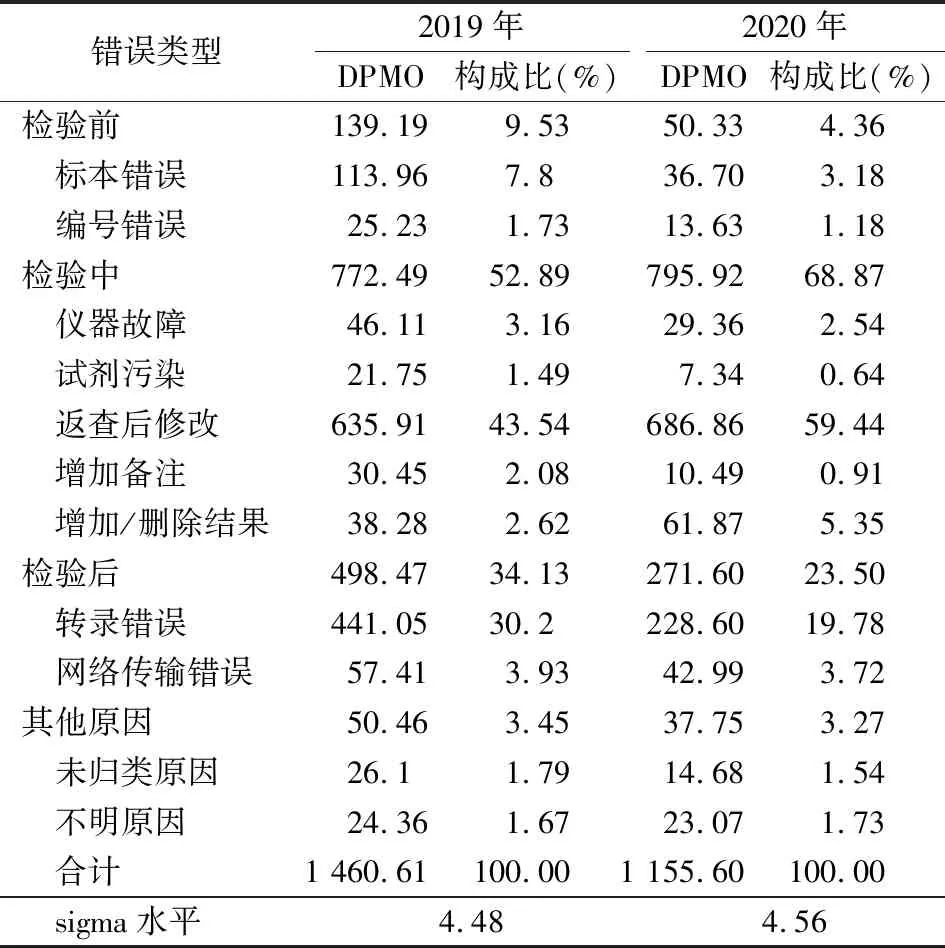
表2 2019—2020不正确报告修改原因DPMO、构成比较
3 讨论
实验室不正确报告会导致医疗风险的增加,检验报告不正确率是一项重要的质量指标。为了减少检验报告不正确率,本实验室根据2019年LIS统计各专业组报告不正确率,分析检验前、中、后各阶段导致报告不正确的主要原因并制定整改措施。本实验室检验报告不正确率从2019年的0.15%下降到2020年的0.12%,但跟国外同行的实验室相比仍有一定的差距,有很大的进步空间。
检验前阶段错误是在实验室内对样品进行实际分析之前发生的误差[8],包括标本错误和编号错误。标本错误主要是由于临床护士主观上对标本质量重视不够、责任心不强,客观上对标本采集知识和采集技术欠缺造成。本实验室通过加强对临床护理人员的标本采集培训和推进掌上电脑(PDA)的使用,大大减少了标本错误。实验室标本错误导致的不正确报告,从2019年的131份减少到2020年的35份,DPMO从113.96降低到36.70。编号错误主要来自尿常规,可能原因是尿常规包括尿沉渣和干化学,在2台不同仪器上完成,流程比较复杂,容易导致编号不一致,目前,我们正在寻求仪器设备升级以减少该类错误的发生。
检验中阶段的错误跟仪器、试剂、检验人员执行标准操作程序等相关。尽管实验室在检验中阶段采取了高标准的质量管理,但是仍可能因为检验人员未按标准程序操作或仪器故障导致检验报告不正确[5]。本研究发现,检验中阶段的错误主要见于返查后修改,多见于血常规和尿常规,与Kalt等[4]的研究相一致。对于血常规和尿常规,有时需要对白细胞、血小板、管型等进行染色镜检。实验室虽然不定期对检验人员进行染色镜检的培训,但是由于临床基础检验人员多且相对不固定,导致效果较差。对于尿常规,还会出现检验人员忽略尿干化学和尿沉渣结果不一致的情况,针对这类错误,实验室可通过LIS设置提醒功能。
实验室检测系统错误包括仪器故障和试剂污染。从2020年开始加强仪器的维护保养,因仪器故障导致的不正确报告从2019的53份下降到2020年的28份,DPMO从46.11下降到29.36。2019年和2020年,试剂污染导致的不正确报告共32份,是检验中阶段最不常见的错误。
转录错误是导致检验后阶段报告不正确的主要原因。在把结果输入LIS之前,实验室要求检验人员必须在工作表上记录转录结果,以便进行审查和存档。转录错误导致的不正确报告从2019年的507份降低到2020年218份,DPMO从441.05降到228.60。网络传输错误主要是网络卡顿导致结果传输不及时而检验人员审核过快造成的。
其他原因导致的错误分为未归类原因和不明原因。未归类的修改原因主要见于糖耐量和胰岛素释放试验等需要多时段结果合并的检验报告,实验室通过LIS设置把此类检验项目自动合并,有效减少了这类错误。尽管实验室要求检验人员提供修改报告的原因,但在本研究过程中,仍然有检验人员的修改理由含糊不清或根本不加任何内容,以至于这些修改报告原因不明。
实验室检验结果影响了医疗保健领域中高达80%的决策[9],考虑到实验室每天的检验报告从数百到数千,即使是较低的检验报告不正确率也可能大量的患者受到影响。实验室通过LIS连续监测各专业组的检验报告不正确率,分析检验过程各阶段导致报告不正确的原因,通过标本采集培训、优化标本采集流程、加强仪器试剂质量控制、设置LIS限制提醒、复核转录结果等措施,可以有效降低检验报告不正确率。

