超声引导下FICB阻滞对老年全髋关节置换术患者术后神经认知功能及炎症因子的影响
王培培,赵志斌,栾恒飞,王平,徐德明
(连云港市第一人民医院麻醉科,江苏 连云港 222002)
术后神经认知障碍(postoperative neurocognitive disorders,PND)是一种老年手术患者术后多见的中枢神经系统并发症,与患者预后及转归相关[1],手术创伤所致的机体炎症反应是PND发生的重要影响因素, IL-6、IL-1β等炎症因子在PND患者血清中高表达[2]。全髋关节置换术(total hip arthroplasty,THA)创伤大,炎症应激反应明显,且以老年患者为主,术后患者是PND的高发人群,因此探讨老年THA术后PND的防治措施有一定的必要性。术后神经认知功能下降与围术期麻醉镇痛管理密切相关[3-4]。髂筋膜间隙阻滞(fascia iliaca compartment block,FICB)是THA术后镇痛方法之一,随着超声技术的使用,其阻滞准确率及成功率提高,术后镇痛效果良好[5]。但关于其是否能够改善老年患者术后PND,仍有待明确。本研究拟探讨超声引导下FICB对老年THA患者术后神经认知功能及炎症因子的影响。
1 资料与方法
1.1 一般资料
选取2019年3月至2021年3月在连云港市第一人民医院择期行THA术的90例患者。纳入标准:(1)年龄≥60岁;(2)行单侧THA术;(3)美国麻醉医师协会(ASA)分级属于I~II级;(4)体质量指数(BMI)为19~26 kg/m2;(5)无神经系统疾病。排除标准:(1)术前简易精神状态评价量表(MMSE)评分<24分者;(2)既往有脑血管疾病史者;(3)伴精神疾病(痴呆、阿尔茨海默病等)者;(4)伴严重视听障碍者;(5)有长期服用精神类药物(安定等)史者;(6)有长期酗酒史者;(7)伴严重感染性疾病者。按照术后镇痛方式不同将患者分为观察组(n=45)与对照组(n=45)。本研究取得医院伦理审批通过,患者均知情同意并签署知情同意书。
1.2 麻醉方法
入室后,患者均予以面罩吸氧(2 L/min),行心电图、血压、脉搏血氧饱和度(SpO2)等常规监测,开放外周静脉通路。局麻穿刺下行桡动脉穿刺置管监测动脉血压及动脉血气分析。麻醉诱导:予舒芬太尼(宜昌人福药业)0.4 μg/kg、丙泊酚(四川国瑞药业)2 mg/kg、顺式阿曲库铵(江苏恒瑞医药)0.15 mg/kg依次静脉注射,气管插管后,接上麻醉机行机械通气,参数设置:VT为 6~10 mL/kg,RR为10~12次/min,FiO2为50%,I∶E=1∶2,氧流量为2 L/min,呼气末二氧化碳分压(end-tidal carbon dioxide partial pressure,PETCO2)维持35~40 mmHg。麻醉维持:予以丙泊酚3~10 mg·kg-1·h-1、瑞芬太尼0.05~0.3 μg·kg-1·min-1,维持脑电双频指数(bispectral index,BIS)为40~60。术中血压、心率波动均维持在不超过基础值的20%,必要时可按需予以去甲肾上腺素。
术后入恢复室后,予以术后镇痛。观察组:于髂前上棘处将超声高频探头(飞利浦CX50便携式超声),顺着腹股沟韧带往内侧方向扫描,直至清晰显示出腹内斜肌、髂肌和缝匠肌。局部麻醉浸润(2%利多卡因,2 mL)后,采取平面内技术进针(穿刺针与皮肤保持45°),由尾侧至头侧穿刺,超声引导下针尖抵达髂筋膜。回抽无血后,予以生理盐水2 mL注入,如果液体很好地扩散于髂筋膜、髂肌,并且是由尾侧朝着头侧方向,则确认为穿刺成功。然后予以0.3%罗哌卡因(江苏恒瑞医药)30 mL注入,留置导管(深度为超过针尖3~5 cm)并固定,接上自控镇痛泵,配方:0.2%罗哌卡因,以5 mL/h作为背景剂量,以2 mL作为单次注射剂量,锁定时间设定为15 min。对照组:连接自控镇痛泵,配方:舒芬太尼(宜昌人福药业)150 μg+生理盐水稀释到100 mL,以2 mL/h作为背景剂量,以1.0 mL作为单次注射剂量,锁定时间设定为15 min。两组均维持VAS评分不超过3分,若VAS评分超过3分,可予以补救镇痛措施(静脉予以帕瑞昔布钠40 mg),持续镇痛直到术后48 h。
1.3 观察指标
记录两组患者术后4、12、24、48 h的疼痛视觉模拟评分(VAS),评分范围为0(无痛)~10分(难以承受的疼痛);记录两组补救镇痛情况;观察统计两组不良反应情况。于术前1 d及术后1 d采集患者外周静脉血,进行血清IL-6、IL-1β及TNF-α水平的测定,方法均为酶联免疫吸附法;于术前1 d及术后1、3、7 d对患者进行MMSE评分,若评分相比术前基线值降低2分,则判定为发生PND[6]。
1.4 统计学分析

2 结果
2.1 一般情况
两组患者一般资料及术中一般情况比较,差异均无统计学意义(P>0.05)。见表1。
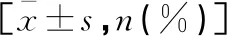
表1 两组一般情况比较
2.2 术后镇痛效果
术后4、12、24、48 h,观察组VAS评分均低于对照组(P<0.05);且观察组的补救镇痛率低于对照组,差异有统计学意义(P<0.05)。见表2。
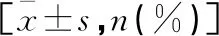
表2 两组术后VAS评分、补救镇痛率比较
2.3 炎症因子
术前,两组IL-6、IL-1β、TNF-α水平对比,差异无统计学意义(P>0.05);术后,观察组的血清IL-6、IL-1β、TNF-α水平均低于对照组(P<0.05)。见表3。
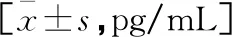
表3 两组血清IL-6、IL-1β、TNF-α水平比较
2.4 MMSE评分及PND发生情况
与术前1 d相比,两组MMSE评分在术后1 d、3 d均降低(P<0.05);与对照组相比,观察组MMSE评分在术后1 d、3 d时较高(P<0.05);观察组PND发生率为11.11%,低于对照组的28.89%(P<0.05)。见表4。
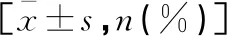
表4 两组不同时间点MMSE评分及PND发生情况比较
2.5 不良反应
观察组不良反应发生率及恶心呕吐发生率均低于对照组(P<0.05)。见表5。
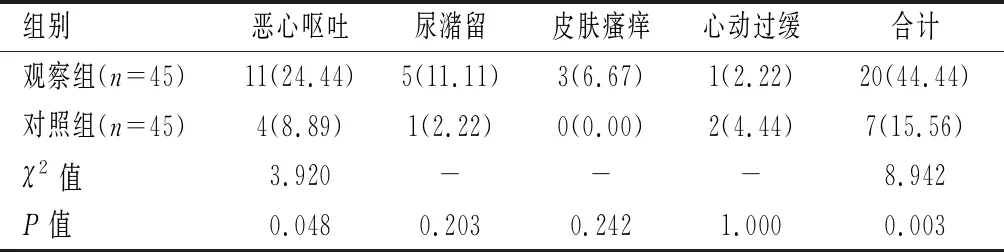
表5 两组不良反应比较[n(%)]
3 讨论
PND是老年THA术后常见的中枢神经系统并发症,以精神错乱、人格改变等为临床表现,对患者术后恢复尤为不利。FICB在THA术后镇痛的有效性已经得到多项研究证实[7-8],但其是否能够预防PND仍不明确,目前尚缺乏相关报道。
髋关节主要由股神经、闭孔神经和坐骨神经等关节神经支配,这些神经均于髂筋膜间隙走行,故对髂筋膜间隙实施阻滞可用于THA术后镇痛,发挥良好镇痛效果[9]。FICB旨在阻滞腰丛神经分支,故要求有较高的阻滞平面。因此,在FICB实施时,局麻药朝着头侧进行扩散是获得阻滞成功之关键。同时,由于髂筋膜间隙较大,目标神经也较为分散,其充分阻滞对局麻药容量有一定要求。本研究在穿刺成功以后给予0.3%罗哌卡因 30 mL以使髂筋膜间隙得以扩张,局麻药物朝向头侧扩散,并予以0.2%罗哌卡因持续输注,能够取得良好阻滞效果,与Nie等[10]研究类似。另外,在可视化超声技术下,可更好地进针,局麻药的扩散情况较为清晰,从而确保了局麻药物的准确注入[11]。本研究显示,观察组术后VAS评分及补救镇痛率低于对照组,表明FICB能够提高老年THA术后镇痛效果与吴健等[12]报道一致。本研究还表明,观察组不良反应发生率低于对照组,这可能是因为观察组术后采用FICB术后镇痛,未应用阿片类药物,从而降低了恶心呕吐等不良反应的发生率。
预防老年手术患者PND是临床面临的重大难题,大量研究[13-14]发现,围术期炎症反应是PND发生的主要机制,能够在某种程度上反映脑功能变化。IL-6、IL-1β、TNF-α等炎症因子在脑组织及外周血中的表达水平均与PND有着紧密联系[15];术后发生PND的患者血清IL-6、IL-1β表达升高,且与神经功能障碍程度呈正相关[16]。谈大海等[17]指出,减轻围术期炎症反应是减轻老年THA患者术后认知功能损害的重要机制。故本研究检测了患者手术前后炎症因子变化,结果显示,观察组术后1 d血清IL-6、IL-1β、TNF-α水平均低于对照组,表明FICB能够减轻老年THA患者术后炎症应激反应,这可能与其更好的术后镇痛效果有关。本研究还显示,观察组术后1 d、3 d MMSE评分均高于对照组,且PND发生率低于对照组,提示FICB能够减轻老年THA患者术后神经认知损伤,有效预防PND,作用机制可能与抑制炎症反应有关。但本研究样本量较小,其结果仍需更多高质量的临床研究进行验证。
综上所述,超声引导下FICB应用于老年THA患者术后镇痛中,能够提供更好的镇痛效果,减轻炎症反应,对预防PND发生有着重要作用。

