芪龙胶囊联合丁苯酞治疗脑梗死的疗效观察
张靖 杨彩军
急性脑梗死是脑血管闭塞引起脑部血液供应障碍,导致脑组织缺血缺氧而出现神经功能缺损的临床上一类综合征,是脑卒中最常见的类型。急性脑梗死患者发病后,会出现一侧肢体偏瘫、构音障碍、肢体麻木、视野缺损等症状,目前临床上采用各种不同治疗机制的药物去救治这些患者,如抗血小板、降脂稳定斑块、清除氧自由基、降纤、抗凝、扩容等治疗方法,从而帮助患者顺利渡过脑梗死急性期;此外,脑梗死还可以通过活血通络的功效去缓解神经组织缺血缺氧造成的神经功能缺损[1],例如芪龙胶囊,它能通过抑制血小板活化的作用及降低血黏度等机制治疗缺血性脑卒中[2-3]。丁苯酞软胶囊可以通过建立侧支循环而提高脑组织的局部血流量、抑制神经细胞的凋亡的途径治疗脑梗死[4]。本文旨在观察芪龙胶囊联合丁苯酞治疗急性脑梗死患者的效果。
1 资料与方法
1.1 一般资料
选取2019年6月1日—2020年6月30日86名于科室住院治疗的急性脑梗死患者作为研究对象,同时将所有纳入的患者经过严格的纳入标准和排除标准根据治疗方法的不同分为两组,对照组43例,男、女分别为24例、19例,平均年龄(64.81±9.24)岁;观察组43例,男、女分别为25例、18例,平均年龄(65.49±8.93)岁;以保证两组的患者在性别、年龄、入院时美国国立卫生院卒中量表(national institutes of health stroke scale,NIHSS)评分等指标差异无统计学意义(P>0.05),具有可比性,见表1。对照组采用阿司匹林、阿托伐他汀、丁苯酞软胶囊的基础治疗方案治疗两周,观察组在对照组治疗的基础上加用芪龙胶囊治疗两周。本研究经医院医学伦理委员会批准。
1.2 纳入标准
(1)纳入本研究的患者均为急性脑梗死患者,经过医院影像科颅脑CT或MRI检查证实;(2)患者家属均签署知情同意书;(3)无其他内科保守治疗的禁忌证;(4)病情较稳定,均能口服药物。
1.3 排除标准
(1)有意识障碍和危重症脑梗死患者;(2)伴有恶性肿瘤、血液疾病、其他神经系统疾病的患者;(3)有精神疾病的患者;(4)患者住院时间<2周;(5)合并肝功能衰竭、尿毒症、心功能衰竭、慢性阻塞性肺气肿等严重慢性疾病的患者。
1.4 方法
两组患者入院后给予控制危险因素、饮食及预防并发症。同时给予两组患者口服拜阿司匹林(拜耳医药保健有限公司,J20171021,规格:100 mg×30片)进行抗血小板治疗,每天1次,每次1片;口服阿托伐他汀钙片(辉瑞制药有限公司,H20051408,规格:20 mg×7片)进行降脂治疗,每天1次,每次1片;丁苯酞软胶囊(石药集团恩必普药业有限公司,H20050299,规格:0.1 g×24粒)进行改善脑血循环治疗,每日3次,每次空腹口服2粒;观察组在对照组治疗的基础上加用芪龙胶囊口服(济宁华能制药厂有限公司,Z20000097,规格:0.2 g×12粒)进行活血化瘀治疗,每天早中晚餐前半小时口服2粒,住院治疗观察2周。
1.5 观察指标
(1)对两组患者在入院时、出院时采用NIHSS评分法进行神经功能缺损程度评分,分数越高患者的神经功能缺损程度越严重。(2)记录并比较两组患者的治疗总有效率。
1.6 疗效评价
临床痊愈为NIHSS评分下降91%~100%;显效为NIHSS评分下降46%~90%;有效为NIHSS评分下降18%~45%;无效为NIHSS评分下降<18%或增加>18%。总有效率=(痊愈例数+显效例数+有效例数)/总例数×100%[5]。
1.7 统计学处理
采用SPSS 24.0软件进行统计学分析,计量资料采用(±s)表示,行t检验;计数资料以(n,%)表示,行χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 对照组与观察组患者的入院时、出院时的NIHSS评分比较
脑梗死急性期治疗前后进行NIHSS评分比较,经比较后发现对照组和观察组入院时NIHSS评分差异无统计学差异(P>0.05),出院时差异有统计学意义(P<0.05),且同组内治疗前后差异有统计学意义(P<0.05)。见表1。
表1 对照组和观察组入院时和出院时组间及组内NIHSS评分比较(分, ±s)
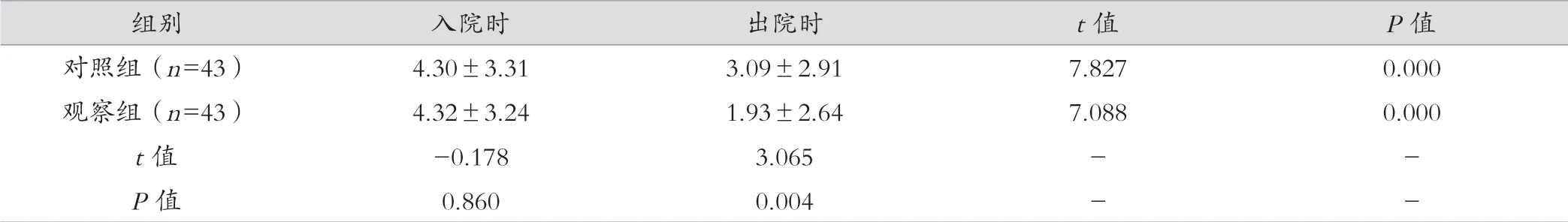
表1 对照组和观察组入院时和出院时组间及组内NIHSS评分比较(分, ±s)
组别 入院时 出院时 t值 P值对照组(n=43) 4.30±3.31 3.09±2.91 7.827 0.000观察组(n=43) 4.32±3.24 1.93±2.64 7.088 0.000 t值 -0.178 3.065 - -P值 0.860 0.004 - -
2.2 两组患者经过治疗后的总有效率比较
观察组治疗的总有效率为90.70%明显高于对照组72.09%,经比较后差异有统计学意义(P<0.05)。见表2。

表2 两组患者的治疗总有效率比较 [例(%)]
3 讨论
随着我国逐渐年龄结构老龄化的发展趋势,急性脑梗死患者发病率逐年升高,现如今急性脑梗死不仅仅是中老年人容易患病,由于不规律的生活方式、高盐高脂的饮食习惯、生活及心理压力的增大,临床脑梗死的发病年龄有所提前,青年患者也成为了发生急性脑梗死的一部分[6]。究其原因主要是脑动脉粥样硬化引发急性脑梗死,其发病基本特点是脂质斑块的产生和动脉管腔的狭窄或闭塞[7],从而导致狭窄或闭塞动脉供应的大脑区域缺血缺氧而引起脑神经细胞的坏死,最终发生神经功能的缺损,而脑动脉闭塞后,大脑受损区域需要新生的血管、侧支循环的建立等一系列生理病理变化,来代偿闭塞梗死的脑动脉供血,从而挽救即将凋亡的神经细胞[8]。根据以上脑梗死的发病原因,目前临床上治疗推荐给予抗血小板药物,如阿司匹林、氯吡格雷等;稳定斑块的药物目前有阿托伐他汀钙片、瑞舒伐他汀片等,以上药物属于西药,部分脑梗死患者服用上述药物会因个体基因的差异性出现药物耐受及血小板抵抗的现象,直接降低了脑梗死患者的治疗效果和预后恢复的程度。本研究方案旨在联合中医药芪龙胶囊来观察治疗脑梗死的临床疗效。
在临床上,目前阿司匹林治疗及预防脑梗死的应用较为广泛,它不仅有解热镇痛的作用,还有抗血小板聚集、减少血小板介导物激活、抑制前列腺素、血栓素的生成的作用,通过以上机制能减少心脑血管事件的发生,但也有学者研究认为部分患者可能产生阿司匹林抵抗的现象[9-10]。阿司匹林能使脑梗死患者的病情得到有效控制,有利于降低脑神经功能缺损的程度[11]。
作为神经内科常用的调脂药物阿托伐他汀钙片,主要是用来降低总胆固醇、甘油三酯的水平,它是限速酶羟基戊二酰辅酶A还原酶抑制剂,具有稳定、缩小动脉粥样硬化斑块的作用,抗氧化、改善内皮细胞功能、抑制炎性因子的释放等作用。高脂血症是动脉粥样硬化的重要危险因素,脂质物质沉积在动脉壁上形成斑块导致血管管腔狭窄或闭塞。通过阿托伐他汀钙片的治疗,有效的切断了胆固醇的合成,对患者的血脂水平产生了有效的调控,能改善脑神经缺血缺氧的状态,促进神经功能缺损的恢复[12-13]。此调脂药还能通过降低低密度脂蛋白、减少脂质沉积、抑制血小板聚集、从而抑制动脉粥样硬化的形成[14-16]。
芪龙胶囊是中医药补气活血的代表药物[17],适用于诊断为急性缺血性脑卒中气虚血瘀的患者[18],可以用于脑梗死急性期[19],也可用于脑梗死恢复期[20],其主要成分由黄芪、地龙、丹参、当归、赤芍、川芎、红花、桃仁组成,此药方为王清任的名方,原名为补阳还五汤,而芪龙胶囊则是在补阳还五汤的基础上,通过现代先进的中药萃取技术合成,且地龙中含蚓激酶,它是一种蛋白水解酶,具有很强的生物活性,促进纤维蛋白的溶解,有较好的纤溶作用,但此酶对纤维蛋白专一性强,造成纤溶亢进出血风险很低[1,21],主要治疗半身不遂、口舌歪斜、语言不清、偏身麻木等,主要具有抗栓、抗脑缺氧、抗动脉粥样硬化、抗血小板活化等作用[17],能安全而有效的治疗缺血性脑卒中。芪龙胶囊主要的特点为补气补阳及活血通络,有些学者认为补阳还五汤具有对因缺血的神经干细胞有增殖、分化、改善微循环、扩张脑血管、改善脑供血不足、提高脑供血供氧的功能[1]。
我国自主研发的新药丁苯酞的化学名是消旋-3-正丁基苯酞,它其实是一种人工合成的左旋芹菜甲素,丁苯酞软胶囊具有临床治疗急性脑梗死通过促进侧支循环开放的作用[22],可解除微血管的痉挛、提高脑血流量、避免再灌注损伤、减少脑细胞凋亡、减小脑梗死面积[23],保护机体线粒体[24],从而减轻神经功能缺损程度,可以降低脑梗死的致残率和死亡率。
本研究中,观察组和对照组的患者入院时NIHSS评分差异无统计学意义(P>0.05),入院治疗后,两者组内比较入院时和出院时NIHSS评分差异有统计学意义(P<0.05),说明丁苯酞软胶囊治疗急性脑梗死,芪龙胶囊联合丁苯酞软胶囊疗治疗急性脑梗死均有疗效,而观察组和对照组出院时的NIHSS评分对比差异有统计学意义(P<0.05),且对比两组的总有效率结果为P=0.027,差异有统计学意义(P<0.05),说明芪龙胶囊联合丁苯酞软胶囊优于丁苯酞软胶囊治疗急性脑梗死。
综上所述,芪龙胶囊联合丁苯酞软胶囊可有效治疗急性脑梗死患者神经功能缺损,疗效确切。本研究患者数量有限,这一研究结论有待大样本的证实。

