急性脑卒中吞咽障碍患者实施早期康复护理的效果*
黄少曼 林凯胜 林育微 陈丽君 罗世炜
脑卒中以患者脑部血管突发破裂,血液循环出现障碍引发的脑组织损伤类疾病,多以起病急、致死率高为主要临床特点。急性脑卒中后极易出现吞咽障碍,吞咽障碍指口腔内摄入液体或食物,准备吞下时出现障碍无法顺利入至胃内,出现呛咳、哽噎等;又因吞咽时水、食物易呛入肺部,引发肺炎及窒息等,严重威胁患者生活质量及生命安全[1]。故及时给予患者科学、合理的护理干预,对改善患者吞咽功能、提高生活质量具有重要意义。但临床常用的常规护理干预措施较简便,在急性脑卒中患者中的护理效果并不十分理想。近些年笔者研究发现,早期康复护理为临床医学中新型的护理手段,该护理措施多用于存在功能障碍易出现后遗症的患者,通过早期为患者实施康复护理,以有效提高临床康复效果。鉴于此,笔者对揭阳市人民医院收治的急性脑卒中吞咽障碍患者实施早期康复护理,并取得了显著的护理效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2018年1月-2020年1月本院收治的100例急性脑卒中吞咽障碍患者。诊断标准:与文献[2]急性脑卒中吞咽障碍的相关诊断标准相符;表现为不省人事、猝然昏倒、语言不利、口眼歪斜及失语等;经MRI、CT等检查确诊。纳入标准:存在不同程度的饮水呛咳及吞咽困难等症状;年龄>40岁且<80岁;男女不限;均为首次发病,且病程<72 h;生命体征稳定,可积极配合早期康复护理。排除标准:存在咽喉及口腔占位病变;存在严重认知功能障碍、精神类疾病、深度昏迷;存在严重反流及需要使用鼻饲管;病情严重未能进行饮水试验;临床资料不全,治疗依从性差。采用随机数字表法将所有患者分为护理组与对照组,各50例。护理组中,男28例,女22例;年龄46~75岁,平均(61.23±9.15)岁;病程 1~13 h,平均(7.46±2.03)h;发病类型:脑出血26例,脑梗死24例。对照组中,男31例,女19例;年龄47~79岁,平均(64.72±10.18)岁;病程 3~15 h,平均(8.26±2.17)h;发病类型:脑出血27例,脑梗死23例。两组患者性别、年龄、病程及发病类型比较差异均无统计学意义(P>0.05),有临床分组研究价值。所有患者知晓本研究并签署知情同意书,且本研究项目获得本院医学伦理委员会审批通过后执行。
1.2 方法
1.2.1 对照组 实施常规护理干预共3个月,具体方法如下,(1)心理护理:与患者交流缓解其焦虑等负面心理,使其重新树立战胜疾病的信心,使患者积极配合医护人员完成相关治疗及护理措施,促进其早日康复。(2)口腔护理:确保患者口腔卫生与清洁,每天为患者清理口腔2次,及时清理患者口腔内残留分泌物及食物,防止因误吸引发窒息等。(3)合并肺炎护理:及时为患者翻身并拍背,帮助患者取平卧位,并将其头部偏向一侧,防止痰液无法顺利咳出引发窒息;若患者痰液黏稠因遵医嘱为其实施雾化吸入治疗等。
1.2.2 护理组 共护理3个月,于患者卒中手术后开始实施直至出院,所有护理措施均由专科护士执行,在对照组基础上给予早期康复护理,具体方法如下,(1)心理护理:因急性脑卒中多因心脏、神经等疾病引发,又因该发病突然,患者易在短时间内出现机体障碍,由此使其出现抑郁、焦虑等情绪。护理人员应采用通俗易懂的语言为患者讲解急性脑卒中后吞咽障碍的相关知识,以全面提高患者及其家属对疾病的认知度;同时根据患者自身情况及情绪为其实施具有针对性的心理护理,同时为患者创建安静、舒适的住院环境,通过聊天、讲笑话、播放小品等方式分散患者注意力,以快速稳定患者情绪,充分改善其负性心理,全面提高患者治疗及护理配合度。(2)颊肌、舌肌及咀嚼肌训练:护理人员指导患者鼓腮、屏气,以充分张开口、伸缩舌部,同时告知患者将舌部在两侧口角与软硬腭部位置伸舔,再缩回舌部,闭口时将上下牙齿碰撞以达到咀嚼、磨牙等运动,练习应在餐后30 min进行,5~10 min/次,1~2次/d。(3)感官刺激训练:相关资料表明,机体前口腔的咽部存在温度与机械的相关感觉受体,经适宜、有效的刺激可促进机体吞咽功能,3次/d给予患者局部冷刺激可增加吞咽敏感性。护理人员通过冰棒对患者咽喉、舌根及软腭产生轻度刺激,对咽反射造成一定刺激后,指导患者完成空吞咽动作,以促进吞咽功能;同时护理人员还可用手指、压舌板及棉签等对患者舌部、面颊及口唇进行刺激,提高以上部位的敏感性;还应指导患者练习“啊”“哦”等发声,以促进咽缩肌的开放。(4)吸吮动作训练:为患者提供婴童用奶嘴,指导其进行吸吮训练,以充分感受吸吮时的感觉,5~10 min/次,1~2次/d。(5)进食训练:护理人员应在患者协助进食或自主进食时进行严格监督,对错误方式及时进行纠正指导,告知患者家属确保病房内安静,使患者在进食时达到全神贯注,进食期间禁止交流,防止出现呛咳;进食时根据患者自身具体情况帮助其取适宜体位,防止进食时出现误吸或反流,合理为患者选择进食种类及进食工具,确保进食安全;进食结束后及时为患者清理口腔,以保证口腔卫生。
1.3 观察指标及评价标准
(1)护理效果:两组患者护理后采用洼田饮水试验判定护理效果:治愈:护理后洼田饮水试验显示分值增加2级以上,饮水呛咳及吞咽困难等症状消失;显效:护理后洼田饮水试验显示分值增加1~2级,饮水呛咳及吞咽困难等症状显著改善;有效:护理后洼田饮水试验显示分值增加1级,饮水呛咳及吞咽困难等症状有所改善;无效:护理后洼田饮水试验显示分值无变化,饮水呛咳及吞咽困难等症状无任何改善或加重。总有效率=(治愈+显效+有效)/总例数×100%。(2)吞咽功能:护理前后采用洼田饮水试验评估两组患者吞咽功能改善情况,帮助患者取坐卧位,护理人员准备30 ml温开水,记录患者整个评估过程饮水量及耗费时间,满分10分,以0分为无呛咳及吞咽障碍,未出现任何障碍,以10分为呛咳严重,无法正常吞咽[2]。(3)负性情绪:采用抑郁自评量表(SDS)评估两组患者护理前后抑郁情况,<53分为无抑郁;53~62分为轻度抑郁;63~72分为中度抑郁;>72分为重度抑郁。采用焦虑自评量表(SAS)评估两组患者护理前后焦虑情况,<50分为无焦虑;50~59分为轻度焦虑;60~69分为中度焦虑;≥70分为重度焦虑。(4)生活质量:采用欧洲治疗组织制定的生活质量核心问卷(QLQ-30)评估两组患者护理前后生活质量,该量表包括情绪、躯体、角色、社会功能及整体生活质量5个维度,各维度满分100分,评分越高表示患者生活质量越好。(5)护理满意度:采用本院自制护理满意调查表调查两组患者对本次护理满意度情况,满分100分,以<50分为不满意,50~80分为比较满意,>80分为十分满意。总满意度=(十分满意+比较满意)/总例数×100%。
1.4 统计学处理
采用SPSS 21.0软件对研究数据进行统计学处理,计数资料以率(%)表示,采用χ2检验,符合正态分布计量资料以(±s)表示,行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组护理效果比较
护理组总有效率高于对照组,差异有统计学意义(P<0.05),见表 1。

表1 两组护理效果比较[例(%)]
2.2 两组吞咽功能比较
护理后,两组吞咽功能评分低于护理前(P<0.05),护理组吞咽功能评分低于对照组(P<0.05),见表 2。
表2 两组吞咽功能比较[分,(±s)]
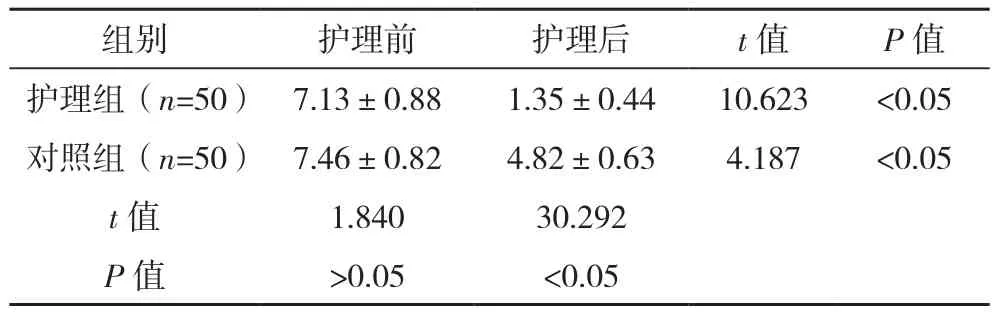
表2 两组吞咽功能比较[分,(±s)]
组别 护理前 护理后 t值 P值护理组(n=50) 7.13±0.88 1.35±0.44 10.623 <0.05对照组(n=50) 7.46±0.82 4.82±0.63 4.187 <0.05 t值 1.840 30.292 P值 >0.05 <0.05
2.3 两组负性情绪比较
护理后,两组SDS、SAS评分均低于护理前(P<0.05),护理组SDS、SAS评分均低于对照组(P<0.05),见表 3。
表3 两组负性情绪比较[分,(±s)]
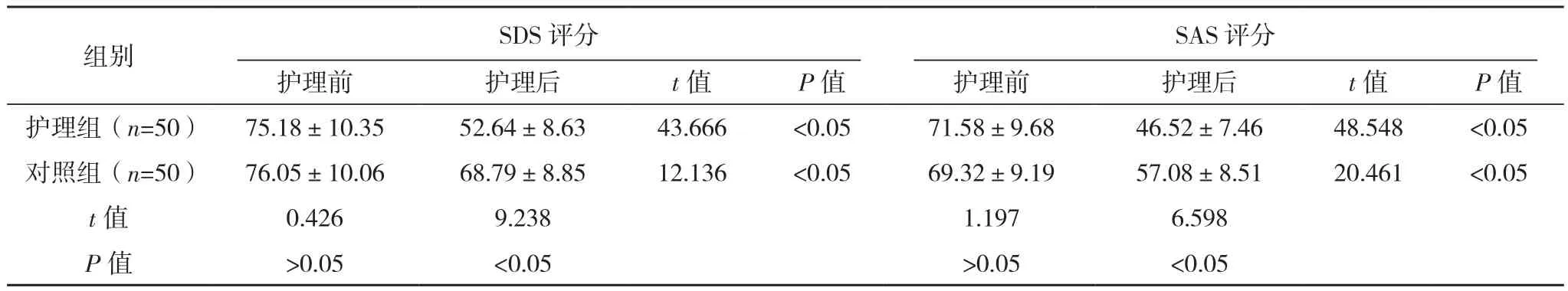
表3 两组负性情绪比较[分,(±s)]
组别 SDS评分SAS评分护理前 护理后 t值 P值 护理前 护理后 t值 P值护理组(n=50) 75.18±10.35 52.64±8.63 43.666 <0.05 71.58±9.68 46.52±7.46 48.548 <0.05对照组(n=50) 76.05±10.06 68.79±8.85 12.136 <0.05 69.32±9.19 57.08±8.51 20.461 <0.05 t值 0.426 9.238 1.197 6.598 P值 >0.05 <0.05 >0.05 <0.05
2.4 两组护理满意度比较
护理组护理总满意度高于对照组(P<0.05),见表4。
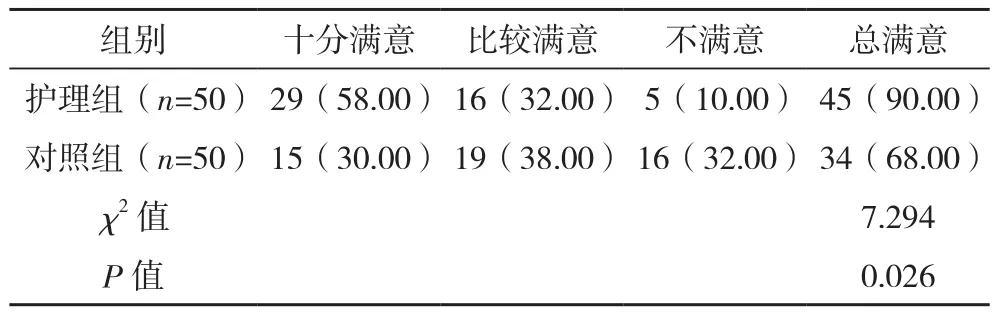
表4 两组护理满意度比较[例(%)]
2.5 两组生活质量比较
护理后,两组情绪、躯体、角色、社会功能及整体生活质量评分均高于护理前(P<0.05),护理组情绪、躯体、角色、社会功能及整体生活质量评分均高于对照组(P<0.05),见表5。
表5 两组生活质量比较[分,(±s)]
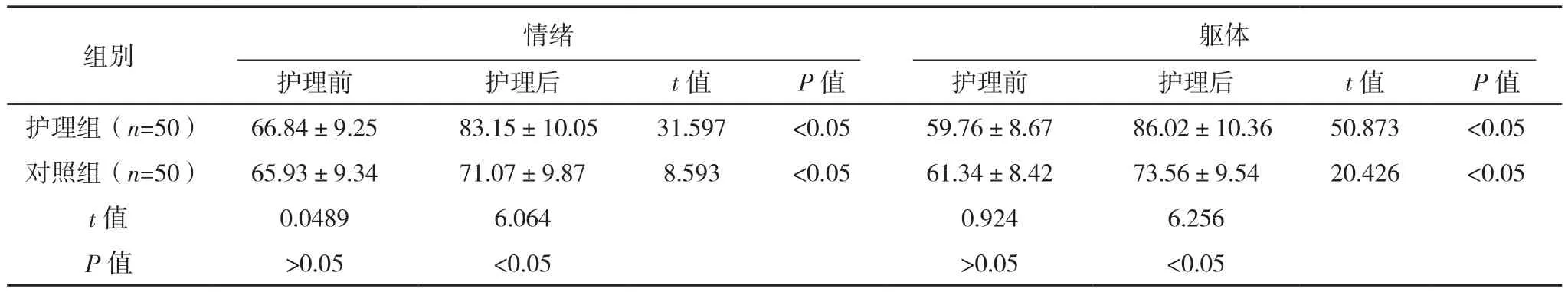
表5 两组生活质量比较[分,(±s)]
?
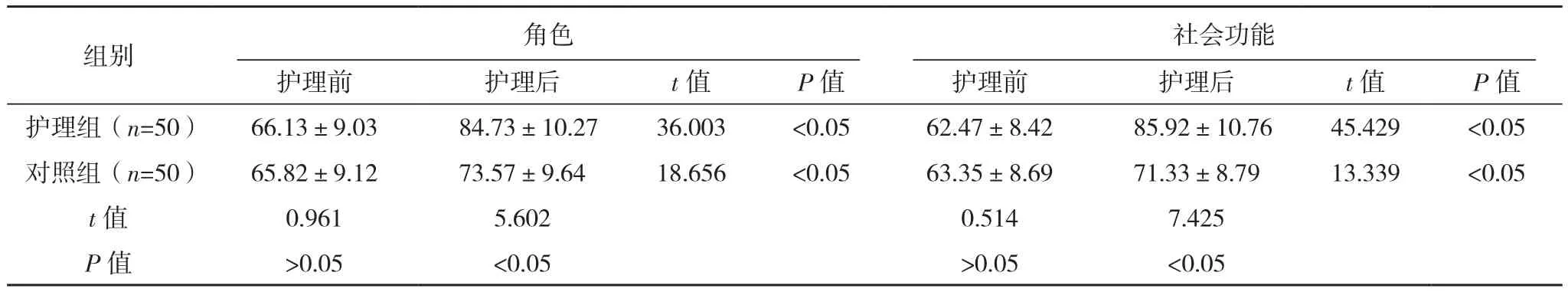
表5(续)
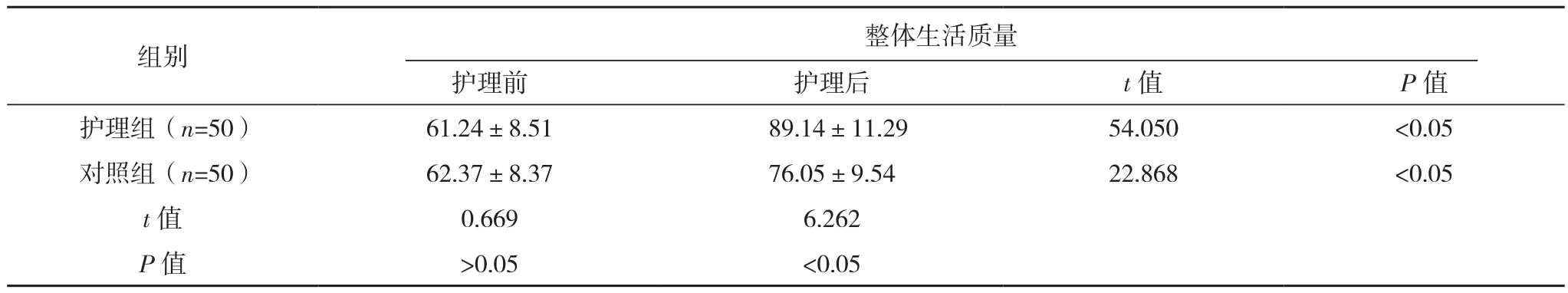
表5(续)
3 讨论
急性脑卒中患者多出现手部及面部突然无法施力,出现晕厥、半身不遂、口眼歪斜、行动不便及说话困难等症状,同时还易使患者出现吞咽障碍等,若此类患者未及时接受治疗,易出现营养不良、吸入性肺炎及窒息等危险,对患者日常生活及生命安全造成严重的影响[3-4]。故为确保急性脑卒中吞咽障碍患者功能快速恢复,及时为患者实施早期康复训练至关重要。以往临床常用的常规护理措施简便,在此类患者中护理效果并不十分理想。故近些年笔者研究发现,早期康复护理在急性脑卒中吞咽障碍患者中的护理效果显著。
早期康复护理为近些年临床新型的护理干预手段,该护理措施旨在强调提前为患者实施系统、有效的康复护理,以全面提高患者康复效果[5-6]。因吞咽障碍患者功能康复速度较慢,患者对该疾病的认知较欠缺,又因多数患者待病情稳定后选择回家休养,由此缺乏专业的医护人员监督与指导,降低其自我康复训练意识,进而使病情逐步严重化。本研究中于患者卒中手术后便开展早期康复护理,通过通俗易懂的语言告知患者疾病相关知识,起一定的引导作用,以提高患者对疾病的认知度,使其积极配合临床医护人员做好相关治疗及护理工作,以全面缓解患者焦虑、抑郁等负面情绪,由此全面提高护理质量[7-8]。李玲[9]研究发现,针对脑卒中伴吞咽困难患者采取早期康复护理模式进行干预,可有效改善临床护理效果,还有利于缓解其不良情绪。本研究结果显示,护理组总有效率(96.00%)高于对照组(72.00%)(P<0.05);护理后,护理组SDS、SAS评分均显著低于护理前及对照组(P<0.05),结果表明,早期康复护理可显著提高急性脑卒中吞咽障碍患者护理效果,改善其负性情绪[10-11]。
早期康复护理将患者病情具体情况与训练手法相结合,为其制定适宜的、循序渐进的功能训练方式,以此重建患者脑侧支循环功能,使病变部位周围组织代偿及重组达到理想效果,促进患者部分损伤神经元再生,达到良好的护理效果[12]。为患者实施早期康复护理时,为患者实施面部肌肉训练,加强面部肌肉的锻炼,可逐步恢复麻痹肌肉;同时对口唇及舌头进行训练,可有效恢复患者舌头及口唇肌肉的各项功能,此外,给予患者适当刺激训练,能对其吞咽功能产生一定的刺激作用,促进吞咽功能逐步恢复[13-14]。鲍海琴等[15]研究发现,急性脑卒中后吞咽障碍患者采取早期康复护理干预能够有效改善患者吞咽障碍。本研究结果显示,护理后,护理组吞咽功能评分低于护理前及对照组(P<0.05),结果表明,早期康复护理可显著改善急性脑卒中患者吞咽功能。
杨明莹[16]研究发现,早期康复护理实施对于脑卒中吞咽障碍患者来说,具有提高生活质量的重要意义。本次研究针对急性脑卒中吞咽障碍患者实施早期康复护理,所得结果可见,护理后,护理组情绪、躯体、角色、社会功能、整体生活质量评分均显著高于护理前及对照组(P<0.05),表明早期康复护理在急性脑卒中吞咽障碍患者中对提高其生活质量有积极的促进作用。吞咽障碍为急性脑卒中患者常见后遗症,若未及时为其实施科学、有效的护理干预以改善其反射神经及吞咽功能,易对其生活质量造成严重的影响。本次研究主张为对急性脑卒中吞咽障碍患者实施早期康复护理,以恢复患者吞咽功能,改善反射神经,吞咽障碍康复训练中采用的训练方式,均与患者病情具体情况相结合,循序渐进地实施功能锻炼,以重建患者脑侧支循环功能,以达到其病灶周围组织重组及代偿的预期效果,进一步促进患者部分损伤神经元再生,以有效改善患者预后,提高其生活质量[17-18]。本研究结果还发现,护理组护理总满意度(90.00%)高于对照组(68.00%)(P<0.05),分析原因多为急性脑卒中吞咽障碍患者接受早期康复护理有利于促进患者吞咽功能恢复,整体护理效果优于常规护理,可构建良好的护患关系,以全面提高患者护理依从性及患者对护理工作的满意度[19-20]。
综上所述,急性脑卒中吞咽障碍患者实施早期康复护理的效果显著,有利于改善患者吞咽功能,缓解焦虑、抑郁负性情绪,还可有效提高患者生活质量及其对护理工作的满意度,使护理工作得以延续。

