布鲁杆菌性脊柱炎的影像学表现及治疗
李忠玉,柴玉洁,张建年
布鲁杆菌病是由布鲁杆菌引起的人畜共患的传染性变态反应性疾病[1],常侵犯脊柱引起脊柱炎。近年来随着人们饮食结构的变化,饮用未经消毒灭菌达标的乳品或食用未完全煮熟的牛羊肉人群的增加,布鲁杆菌性脊柱炎发病率有增高趋势[2],所以熟悉该病的流行学特点,认识其临床病理及影像学表现并及时做出正确诊断和临床治疗至关重要。本研究分析我院2017年1月~2019年1月30例布鲁杆菌性脊柱炎患者的影像学表现及临床治疗方法,报道如下。
1 材料与方法
1.1 病例资料本组30例,男22例,女8例,年龄33~76岁。农村居民24例,均有不同程度的牛羊接触史;城镇居民6例,均喜好吃烤肉和涮羊肉。临床均表现为腰痛、肌肉痉挛、脊柱活动受限,其中16例有低热、盗汗、乏力表现,4例有典型的波浪热,2例发生睾丸炎。入院查体:脊柱无明显侧弯畸形,腰椎活动受限,双侧竖脊肌痉挛,腰椎棘突压痛、叩击痛,21例脊髓神经根受压且压痛、叩击痛明显并向一侧肢体放射并加重,直腿抬高试验阳性,下肢皮肤痛觉减退或过敏。病程7 d~3个月。
1.2 影像学资料患者初次就诊时均行X线、CT和MRI检查。① X线检查:28例表现为脊柱姿势性侧弯,16例椎体可见岛屿样骨质破坏及椎间隙轻度狭窄。② CT检查:6例椎体骨质无明显破坏;16例骨质破坏明显,破坏灶内无死骨形成,椎体无压缩变形;8例破坏灶周围伴有明显的骨质硬化;8例椎小关节增生硬化。③ MRI检查:6例表现为髓质骨炎性水肿,呈稍长T1稍长T2信号影,STIR序列显示清晰呈高信号;18例骨质破坏明显并伴有椎体内小脓肿形成,T1WI上表现为稍低信号中有更低信号影,T2WI表现为稍高信号中有更高信号;6例椎体内部信号混杂,T2WI及STIR序列高信号骨质破坏灶周围出现低信号。6例椎小关节积液,24例椎间盘受累,其多层结构消失,T2WI及STIR序列呈高信号。20例椎旁炎性肉芽组织及椎管内硬膜外炎性肉芽组织形成,部分肉芽组织内含有多而小的脓肿。22例早期及进展期患者出现棘间韧带炎,T2WI及抑脂序列上表现为纵行的条带状、绳索样高信号影。
1.3 实验室检查① 标准血清试管凝集法(TSAT)检查滴度;② 虎红玻片凝集试验(RBPT);③ 酶联免疫吸附试验(ELISA)检验特异性抗体免疫球蛋白M(IgM)、免疫球蛋白G(IgG)。
1.4 初次准确诊断及依据初次准确诊断24例。主要诊断依据:① 明确的流行病学史、典型的临床症状。② TSAT检查滴度>1 ∶200,RBPT阳性,IgM、IgG均阳性。③ 6例腰痛无神经根症状者, MRI仅表现为椎体信号异常,X线及CT检查未见椎体骨质明显破坏或仅有轻度破坏,无椎管内炎性肉芽肿;18例持续腰痛并有明显神经根症状者,X线及CT检查显示骨质破坏明显,MRI椎旁及椎管内炎性肉芽肿形成。
1.5 误诊情况6例误诊为脊柱结核,给予抗结核治疗2~3个月后复查:3例症状持续加重,出现间断性高热、下肢疼痛、麻木,X线及CT检查显示骨质破坏明显,MRI检查显示椎旁及椎管内炎性肉芽肿形成;3例转为慢性病变,症状时轻时重,MRI检查未见明显椎管内脓肿。
1.6 治疗方法9例临床仅表现为腰痛,无明显脊髓神经根症状,影像学检查椎体骨质未见明显破坏,或仅见骨质轻度破坏并周围增生硬化明显且无椎管内炎性肉芽肿,给予多西环素及链霉素联合用药治疗2~3个月。21例脊髓神经根症状明显,椎体破坏严重,椎旁脓肿明显,根据脓肿情况及脊髓神经受压的情况采用手术+药物联合治疗:14例行后路手术,7例椎旁脓肿范围较广者采取前、后路手术。术中刮除椎体周围脓肿及炎性肉芽组织、椎管内病灶,并行钉棒系统固定。术中用大量3%双氧水、生理盐水、庆大霉素稀释液反复冲洗,术后将庆大霉素8万U加入500 ml生理盐水中经引流管持续术区冲洗3~5 d。同时给予头孢曲松钠、左氧氟沙星、利福平、多西环素药物治疗1周后,改用多西环素+利福平药物治疗2~3个月。
2 结果
患者均获得随访,时间3~12个月。
2.1 病理结果21例手术+药物联合治疗者术后镜下可见病灶区组织细胞增生,增殖性结节和肉芽肿形成,骨髓腔内肉芽增生,其内单核细胞、淋巴细胞、中性粒细胞、嗜酸性细胞浸润,可见成片状类上皮细胞组成的结节性病灶。
2.2 治疗效果末次随访时,患者体温均正常;29例腰痛及神经根症状均缓解,日常活动能力均恢复,1例间断性腰痛,日常活动能力未完全恢复,不能从事体力劳动;X线片显示2例脊柱轻度侧弯,28例脊柱稳定;MRI检查显示6例骨质信号恢复正常,24例骨质破坏区缩小修复,20例椎旁脓肿消失;30例均TSAT检查滴度<1 ∶160。
2.3 典型病例见图1~3。
3 讨论
布鲁杆菌多发生在牧区,牛羊是其主要传染源,布鲁杆菌经呼吸道、消化道、破损的皮肤侵入人体而引起感染。临床表现为发热、乏力、多汗、肌肉酸痛、关节疼痛、食欲减退等症状。若侵犯脊柱常引起持续性腰痛,局部压痛、叩击痛,伴相应的神经根放射痛或脊髓受压症状,肌肉痉挛但无脊柱后突征象[3]。
3.1 影像学表现MRI检查可早期发现骨和周围累及的软组织信号异常,X线及CT检查对发现破坏灶周围的增生硬化、小关节的破坏及增生硬化有明显的优越性[4-5],三者结合可以提高诊断准确性,具体影像学表现如下:① 椎体炎。早期多是椎体边缘受累,髓质骨水肿,MRI仅表现为T1WI呈稍低信号,T2WI正常或呈稍高信号改变,X线及CT检查显示骨质均无异常改变,DR片可见腰椎轻度侧弯[5]。当病变进一步发展出现明显的骨质破坏时,MRI上T1WI呈稍低信号中有更低信号影,T2WI呈稍高信号中有更高信号。X线片显示岛屿状骨质缺损,CT显示为多发类圆形的低密度灶,骨质破坏区内无死骨,椎体也无压缩变形。当病变趋于修复期或慢性期时,在骨质破坏的同时出现骨质增生硬化,MRI上T2WI呈混杂高信号,T1WI呈混杂低信号[6]。② 椎小关节炎。多发生于邻近病变椎体,早期产生炎性滑液,表现为滑膜炎性充血水肿,MRI上表现为小关节间隙的高信号征,但此征象无特异性,也可以出现在其他炎症性病变及退行性关节炎中。当病变进一步发展,关节面骨质破坏或产生继发性增生,此时CT可以良好显示椎小关节的异常改变,而MRI无法显示出微小骨质破坏以及增生硬化。③ 椎间盘炎。早期椎间盘呈炎性水肿改变,MRI上T2WI及抑脂序列上椎间盘信号增高。病变进一步发展将导致椎间盘破坏变薄,髓核裂隙征消失,MRI上椎间盘整体或局部信号将增高;X线片显示椎间隙狭窄、密度增高;CT显示椎间隙狭窄,椎间盘破坏呈等密度影。④ 骨膜炎。MRI上无特征性表现,X线片及CT上显示椎体边缘骨膜增生肥厚钙化,形成唇状骨赘,新生骨赘加上其间的破坏灶,将产生花边椎样特征性表现。⑤ 椎旁有炎性肉芽组织或椎管内硬膜外有炎性肉芽组织。MRI上T1WI呈等信号,T2WI呈稍高信号或高信号,椎旁炎性肉芽组织内有混杂多而小的脓肿,椎管内硬膜外的炎性肉芽组织常与椎间盘的破坏区相连[7]。CT显示椎旁软组织影与椎体破坏区相连,形态不规则。椎旁软组织的范围一般不超过病变椎体长度且无脓肿流注的直接征象,这一点与脊柱结核形成的椎旁脓肿不同。⑥ 韧带改变。文献[2]报道,韧带改变主要表现在前后纵韧带及棘间韧带钙化,这是布鲁杆菌性脊柱炎晚期在X线片或CT上的一个表现,代表炎症最终的一个转归和结局。MRI检查对早期韧带炎的显示有很大的优越性,而棘间韧带炎是布鲁杆菌性脊柱炎的一个比较特殊的早期影像学征象。
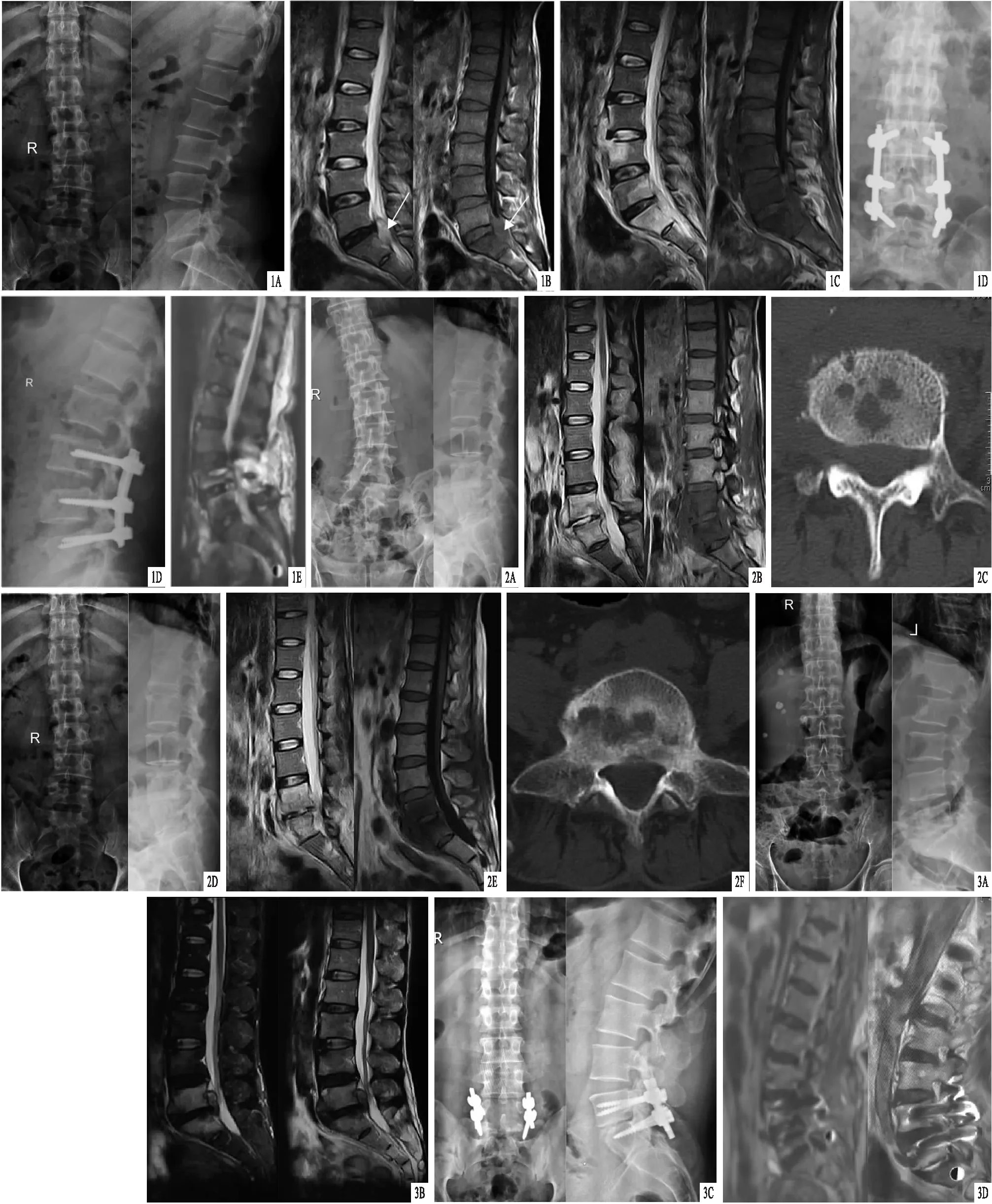
图1 患者,男,38岁,初诊误诊为脊柱结核,2个月后采用手术+药物联合治疗 A、B.治疗前2个月X线片及MRI,显示腰椎轻微侧弯,L3~5椎体前缘轻度骨质增生,S1椎体后缘呈稍长T1稍长T2信号改变(白色箭头所指处),椎体后方硬膜囊外见小脓肿形成;C.误诊为脊柱结核治疗2个月后MRI,显示S1椎体、L5椎体后2/3、L4椎体前1/3信号异常;D.行前路清除椎体前方病灶、后路清除椎管内病灶手术,术后3 d X线片,显示钉棒系统内固定位置满意;E.术后6个月MRI,显示L4~S1椎体呈稍高信号,椎管内及椎旁未见异常信号,椎体后方软组织呈纤维增生并瘢痕形成 图2 患者,男,54岁,初诊为布鲁杆菌性脊柱炎,采用非手术治疗 A~C.治疗前X线片、MRI及CT,显示腰椎明显姿势性侧弯,L5~S1椎体信号异常并椎间盘信号增高,椎体前方脓肿形成,椎体内骨质破坏区边界清晰,未见死骨;D~F.联合用药治疗后3个月X线片、MRI及CT,显示腰椎姿势性侧弯减轻,L5、S1椎体信号混杂,椎体前方脓肿局限,范围明显缩小,骨质破坏区局限并周围伴明显增生硬化 图3 患者,男,36岁,初诊为布鲁杆菌性脊柱炎,采用手术+药物联合治疗 A、B.术前X线片及MRI,显示L5、S1椎体信号异常,L5椎体后方椎管内小脓肿形成;C.行后路清除椎管内病灶手术, 术后3 d X线片,显示钉棒系统内固定位置满意;D.术后1年MRI,显示L5、S1椎体信号恢复正常,椎管内未见异常信号影
3.2 布鲁杆菌性脊柱炎和脊柱结核的鉴别诊断布鲁杆菌性脊柱炎多误诊为结核[7],笔者认为两者的鉴别需重视以下几点:① 布鲁杆菌性脊柱炎好发于下腰椎,骨破坏灶往往小而多发,多始于椎体边缘,由边缘向中心发展,病灶周围明显增生硬化,新生骨组织中又有新破坏灶形成,但无死骨形成,无脊柱畸形。脊柱结核以胸腰段椎体受累多见,以椎体破坏为主,骨质稀疏常见,增生硬化少见,破坏灶内常常伴有不规则的死骨形成,常伴有椎体压溃变形。② 布鲁杆菌性脊柱炎椎间盘破坏轻,而脊柱结核椎间盘破坏严重,椎间隙明显变窄甚至消失椎体呈融合状。③ 布鲁杆菌性脊柱炎椎旁炎性肉芽组织局限,其内脓肿小而多发,脓肿内不含死骨,硬膜外脓肿常与椎间盘炎性病变相连。脊柱结核椎旁软组织肿胀严重,形成寒性脓肿,以向下流注为特点,脓肿内可见斑点状死骨影。④ 布鲁杆菌性脊柱炎可伴有椎体小关节的损害,以增生硬化为主要表现。脊柱结核无此表现。⑤ 早期棘间韧带炎在MRI上T2WI矢状位及抑脂序列上表现为自下而上发展的条带状长T2信号影,无明显的局部组织反应,这一征象在布鲁杆菌性脊柱炎中更具特征性。脊柱结核无此特征性表现。
3.3 布鲁杆菌性脊柱炎的治疗体会对于没有明显椎体破坏或仅有轻度破坏,没有椎管内硬膜外脓肿的早期病变,临床上患者仅表现为腰痛,若无明显神经根症状采用联合药物治疗可取得满意效果[8]:① 强力霉素(四环素类)+利福平联合治疗6周;② 强力霉素(四环素类)治疗6周+链霉素治疗21 d。本组9例采用非手术治疗,给予多西环素及链霉素联合用药治疗2~3个月,末次随访时8例脊柱稳定、腰痛及神经根症状均缓解,日常活动能力均恢复。1例间断性腰痛,日常活动能力未完全恢复,不能从事体力劳动。对于脊髓神经根症状明显,椎体破坏严重并椎旁脓肿明显者,应给予手术治疗[9-10]。本组21例根据脓肿情况及脊髓神经受压的情况采用手术+药物联合治疗:14例行后路手术,7例椎旁脓肿范围较广者采取前、后路手术。末次随访时,30例患者体温均正常;29例腰痛及神经根症状均缓解,日常活动能力均恢复,1例间断性腰痛,日常活动能力未完全恢复,不能从事体力劳动;X线片显示2例脊柱轻度侧弯,28例脊柱稳定;MRI检查显示6例骨质信号恢复正常,24例骨质破坏区缩小修复,20例椎旁脓肿消失;30例均TSAT检查滴度<1 ∶160。
综上所述,布鲁杆菌性脊柱炎早期主要临床症状为发热、乏力、关节疼痛,影像学缺乏特征性表现,常发生误诊或漏诊[11]。对于疑似者,可通过详细询问病史、查体、影像学检查及实验室检查尽快明确诊断。对于明确诊断者,应根据患者症状及影像学表现给予合理的治疗方案,临床效果满意。

