微弹簧圈与带线锚钩在肺结节术前定位中的应用*
柴 杰 鲁 东 吕维富 储森林 魏 宁 汪丽君 徐蓓蓓
(中国科学技术大学附属第一医院介入放射科,合肥 230001)
随着低剂量CT在临床的广泛应用和常规体检的普及,越来越多的肺结节被检出。磨玻璃结节(ground-glass nodule,GGN)有恶性可能,实性成分超过50%、密度高常提示恶性可能性大,持续存在的GGN大多为恶性或有向恶性发展的倾向,且若随访结节直径增大或实性成分增加,通常预示恶性转化,需进行活检或手术切除[1,2]。胸腔镜手术(video-assisted thoracoscopic surgery,VATS)创伤小,术后恢复快,已成为孤立性肺结节的主要治疗方法[3~6]。精准的术前定位可以指导胸腔镜术中肺结节识别和切除,降低中转开胸率[4]。目前研究较多的定位方法包括带线锚钩、微弹簧圈、注射医用胶或放射性示踪剂等,但其操作性、安全性、有效性等仍是关注的热点[7~9]。本研究回顾性分析2015年6月~2020年8月411例483枚肺结节胸腔镜手术前定位资料,其中微弹簧圈174例,带线锚钩237例,比较二者的应用价值。
1 临床资料与方法
1.1 一般资料
纳入标准:①年龄18~85岁;②肺结节直径≤20 mm;③纯GGN或实性成分≤50%的混合GGN,可疑恶性;④GGN位于中外2/3肺野;⑤拟穿刺路径无明显大血管、肺大疱及其他重要组织结构。
排除标准:①≤3 mm的纯GGN以随访为主,不予切除;②胸膜下直径>10 mm可触及的实性结节,不予定位;③有难以纠正的凝血功能障碍或伴严重心、肺功能不全等手术禁忌;④有远处转移或不能耐受手术;⑤定位影像学资料不全。
本组411例,男174例,女237例。年龄21~82岁,(53.8±11.5)岁。肿瘤史3例,包括恶性黑色素瘤1例、转移性绒癌1例、骨肉瘤转移1例,余均为体检或偶然CT检查发现的肺结节。单发结节349例;多发结节62例(共134枚),其中2枚52例,3枚10例。483枚病灶中,位于右肺上叶185枚,右肺中叶30枚,右肺下叶79枚,左肺上叶119枚,左肺下叶70枚。术前CT显示纯GGN 156枚,混合GGN 248枚,实性结节79枚。定位前由介入科医生及胸外科医生共同评估每个肺结节定位的必要性和可行性。
2017年12月前174例(210枚结节)采用微弹簧圈定位,2018年1月后237例(273枚结节)采用带线锚钩定位。2组性别、年龄、结节大小和位置差异均无统计学意义(P>0.05),见表1。
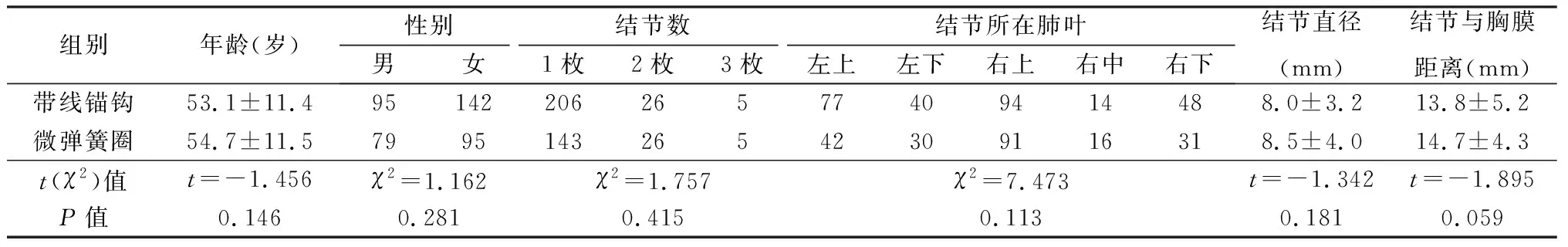
表1 2组一般资料比较
1.2 方法
1.2.1 仪器设备 采用GE Lightspeed 4多排螺旋CT扫描仪,CT扫描方法:扫描时嘱患者平静呼吸,根据结节所在位置确定扫描层面,层厚2.5 mm,层间距2.5 mm,床速15 mm/rot,螺距1.375∶1。微弹簧圈组使用日本Terumo公司RS*A50K10SQ股动脉穿刺针(21G×150 mm)和美国COOK公司MWCE-18-14-8-NESTER栓塞弹簧圈(直径0.018英寸,长140 mm)。带线锚钩组使用宁波胜杰康生物科技有限公司生产一次性使用肺结节定位针(SS510-10,20G×100 mm,由带线锚钩、推送杆、有刻度的穿刺导管针组成,带线锚钩由金属锚钩与定位线连接而成,锚钩为镍钛记忆合金丝,释放后可呈“四爪样”张开;定位线为医用可吸收缝合线材料的三色线,长约10 cm;带线锚钩与推送杆已预装入导管针内)。
1.2.2 定位方法 VATS术前24 h内行肺结节定位,操作由同一位医师完成。根据肺结节的大小、位置及与周围血管和邻近器官的关系选择合适的穿刺路径,确定合适体位(仰卧位、俯卧位、侧卧位)后行CT扫描,确定穿刺针的位置、角度及插入深度,以避免损伤血管和邻近脏器。穿刺点消毒、铺巾,2%利多卡因逐层浸润麻醉。
带线锚钩定位(图1):按照预定穿刺路径将定位针穿刺套针推至胸壁软组织,采取逐步式进针,CT扫描评估穿刺针角度及位置有无偏差,如有偏差及时调整,重复上述操作直至针尖到达病灶边缘1 cm范围内,推送杆释放锚钩,后撤导管针至脏层胸膜面时完全推出定位线。
微弹簧圈定位(图2):按照预定的穿刺路径进针,针尖到达胸壁软组织时,CT扫描评估穿刺针角度及位置有无偏差,如有偏差及时调整,重复上述操作直至针尖到达目标位置。拔出穿刺针针芯,连接微弹簧圈,于肺结节旁1 cm内释放头端,脏层胸膜外释放尾端并盘曲成环,形成“哑铃形”肺组织表面标记物。
若有多个结节无法在同一体位完成定位,则按照大小、位置、可疑恶性程度影像学表现的优先级排序,选合适体位重复上述操作依次定位。再次CT扫描确认锚钩或微弹簧圈位置,以及有无出血、气胸等并发症。定位结束后嘱患者静坐观察30 min,避免剧烈运动及咳嗽,无异常后返回病房等待手术。
1.2.3 手术方法 肺结节定位24 h内行胸腔镜手术。全麻,健侧卧位,根据病灶位置、大小及邻近组织关系选择观察孔和操作孔。置入腔镜,探查胸腔,观察锚钩或微弹簧圈有无位移及脱落,确认靶病灶无误后行肺楔形切除术,取标本测量后送术中冰冻病理学检查,根据病理结果决定下一步治疗方案。若为浸润性肺癌则按照术前预定方案行肺叶切除加淋巴结清扫术。
1.3 观察指标
带线锚钩或微弹簧圈脱落或位移导致术中无法定位靶结节或无法完成术前定位视为定位失败。定位时间为从确定穿刺路径的CT扫描开始到定位完成后的CT扫描结束,精确到秒,定位结束后由协助定位的护士负责整理数据并登记。定位并发症如气胸、出血等由定位后CT诊断。
1.4 统计学方法

2 结果
2组观察指标比较见表2。411例共483枚肺结节均完成术前定位,定位后CT显示带线锚钩或微弹簧圈释放于结节周边1 cm范围内。单个结节定位时间带线锚钩组明显短于微弹簧圈组(P<0.05)。带线锚钩组定位相关并发症发生率18.6%(44/237),包括气胸27例,肺出血、咯血及针道出血各5例,胸腔出血、主动脉壁血肿各1例,微弹簧圈组并发症发生率15.5%(27/174),包括气胸、肺出血各11例,咯血、气胸合并肺出血、咯血合并肺出血、针道出血、胸膜反应各1例,均未予特殊处理。2组定位相关并发症发生率差异无统计学意义(P>0.05)。411例均接受胸腔镜手术,胸腔镜术中发现带线锚钩组1枚脱落,微弹簧圈组2枚脱落,2组脱落率差异无统计学意义(P>0.05)。根据解剖定位及微弹簧圈或带线锚钩准确定位结节,均成功切除靶病灶,无中转开胸。

表2 2组观察指标比较
所有靶病灶术后均取得病理结果。良性结节占23.4%(113/483),包括炎性及增生性病变95例、错构瘤9例、硬化性血管瘤4例、钙化结节2例、平滑肌瘤1例、胸腺脂肪瘤1例、囊肿1例;前驱病变及恶性结节占76.6%(370/483),包括原位腺癌201例、非典型腺瘤样增生61例、微浸润性腺癌32例、浸润性腺癌68例、鳞癌/腺鳞癌3例、转移瘤3例、肺神经内分泌肿瘤2例。
3 讨论
随着常规体检的普及和低剂量CT的广泛应用,越来越多的肺结节在随访或临床模型预测中表现出恶性征象,应及时手术切除[1]。多数结节由于位置深、体积小或质地柔软,导致术中无法精准定位,此时精准、高效、安全的术前定位方法显得尤为重要。目前国内外研究者常用的定位方法包括CT引导下金属物定位、医用胶定位、注射示踪剂、自荧光气管镜(AFB)、电磁导航气管镜(ENB)等[10~12]。CT引导下金属物定位有着高成功率、低费用、快速易行等显著优势,是常用的VATS术前定位方式[9,12]。带线锚钩的定位线采用柔性材料,定位完成时推入胸腔,有效避免线对锚钩的牵拉力,减少移位,且定位线的色段能直观地确定结节深度。而微弹簧圈凭借其柔软易弯、损伤小的优势广泛应用于临床[7,13]。本研究为国内带线锚钩和微弹簧圈定位较大样本量的对比性研究,旨在比较2种金属物CT引导下定位的价值。
本研究411例均在结节周边1 cm范围内释放定位装置,并发症轻微,成功完成胸腔镜手术,脱落率仅0.6%(3/483),故认为2种定位方法均安全、有效,而定位时间带线锚钩更短。Liu等[13]报道带线锚钩(122枚)与微弹簧圈(76枚)定位的成功率分别为99.2%、98.7%,定位后并发症发生率为36.9%、32.9%,带线锚钩的定位时间更短[(20.45±11.73) min vs. (23.53±6.28)min],与我们的结论一致。文爽等[12]报道带线锚钩定位时间(11.7±4.3)min,并发症发生率25.7%(9/35),无严重并发症。许志扬等[14]报道微弹簧圈定位并发症发生率为14.3%(3/21)。本研究微弹簧圈组并发症发生率低于带线锚钩组,但无统计学意义。研究[7,14]认为,微弹簧圈的结构较带线锚钩复杂,所以定位时间更长,但微弹簧圈柔软易弯,对肺组织损伤小,且有血栓纤维涂层,可以降低气胸、肺出血的发生率及严重程度;而带线锚钩的并发症发生率较高,可能是因为带线锚钩的定位线在脏层胸膜,给患者带来不适,在一定程度上限制患者的活动,故带线锚钩定位后需尽快手术[9,12]。微弹簧圈没有锚钩结构以便更好地固定,操作者使用微弹簧圈定位时更倾向于选择较深结节以避免移位,本研究带线锚钩与微弹簧圈组肺结节距离胸膜的距离平均13.8、14.7 mm,但并无统计学意义。
本研究微弹簧圈组2例脱落,分别为1例微弹簧圈位于胸膜腔,尾端留置于侧胸壁,1例结节与胸膜距离较短,肺内锚定不足。带线锚钩组1例术中见锚钩脱落并损伤胸主动脉壁致血肿形成,小心谨慎避免触破血肿导致大出血,考虑为锚定距离不足(5 mm)导致脱落,手术间隔较长(19 h)增加了锚钩运动的时间和空间。故无论微弹簧圈还是带线锚钩,均需足够的肺内锚定距离,以防脱落。Xu等[15]认为锚定距离不足与定位失败关系密切,距离<1 cm定位失败风险增加。带线锚钩因有锋利的锚钩,脱落至胸膜腔内可能对邻近的心脏、大血管等重要脏器造成致命性损伤。2组并发症多为气胸、肺出血等,无需特殊处理,带线锚钩气胸发生率较高[11.4%(27/237)vs. 6.3%(11/174)],可能因为肺表面的穿刺道易于被带纤毛的弹簧圈封堵,而定位线封堵不够密实而致气胸[4,13]。本研究微弹簧圈组出血性并发症较多[7.5%(13/174)vs. 2.5%(6/237)],可能是微弹簧圈定位多个结节时需要多次胸膜穿刺,病灶和胸膜之间的距离增加意味着穿刺针穿透肺组织的量增加,穿刺深度及次数的增加会导致肺组织受到更多的损伤,从而增加肺和细支气管受损的概率和程度,并导致气胸、肺出血和更大的并发症风险,如气体栓塞等[7,9]。本研究未发生严重并发症,仅微弹簧圈组1例逐步进针时出现胸膜反应,表现为大汗淋漓、面色苍白、血压下降(最低78/49 mm Hg),停止穿刺,嘱患者静卧,并肌内注射1∶10 000肾上腺素0.5 ml,3 min后症状缓解,完成定位。该患者系41岁女性,可能是因为穿刺前局部麻醉不充分,也有可能是穿刺时患者过度紧张,迷走神经反射性亢进所致。带线锚钩组1例定位后胸腔少量出血,血压正常,间隔10 min复查CT未见出血量增多,未予特殊处理,胸腔镜术中见胸腔内出血量约200 ml,考虑可能为肋间动脉损伤导致。
总之,CT引导下微弹簧圈定位与带线锚钩定位都可以安全、有效地用于胸腔镜术前肺结节定位。带线锚钩较微弹簧圈定位时间短,效率较高。当然,不管哪种定位方法,都需要操作时尽可能谨慎、耐心,尽量避免并发症的发生。

