补中益气联合大承气汤治疗脓毒症胃肠功能障碍气虚腑实证临床观察
聂 莎,廖 杨,张彬彬,蔡 鹏,戴飞跃
(1.湖南中医药大学,湖南 长沙 410208;2.湖南中医药大学第一附属医院,湖南 长沙 410007)
脓毒症是由感染致机体免疫反应失调,引起全身多脏器功能障碍的一种具有高病死率特点的临床常见危重症疾病[1]。胃肠道是脓毒症最易损害、最晚恢复的靶器官,脓毒症胃肠功能障碍以恶心、呕吐、腹胀、腹腔高压等为主要临床表现,病理机制复杂。胃肠功能障碍的出现预示着脓毒症患者病情加重和预后欠佳,针对脓毒症功能障碍的治疗能有效降低患者病死率[2]。临床在治疗原发病及脓毒症常规治疗的基础上常加用早期肠内营养、调节肠道菌群、抑酸等治疗[3],但干预措施相对有限,疗效不甚明显。脓毒症胃肠功能障碍属中医学“痞满”“腹胀”等范畴,气虚腑实证为其主要证型之一[4]。本研究采用补中益气合大承气汤治疗脓毒症胃肠功能障碍气虚腑实证患者,观察其对胃肠功能恢复情况、炎症反应、胃肠激素及肠黏膜屏障功能指标的影响,现报道如下。
1 资料与方法
1.1 临床资料
本研究选取2019年7月-2020年7月湖南中医药大学第一附属医院重症医学科符合纳入标准的患者70例。随机分为观察组和对照组各35例。观察组剔除/脱落2例;对照组剔除/脱落3例,共有65例患者完成本次试验。两组患者性别、年龄、原发病、胃肠功能障碍评分等一般资料详见表1,差异无统计学意义(P>0.05)。本试验经湖南中医药大学第一附属医院医学伦理委员会批准。

表1 两组患者一般资料比较
1.2 诊断标准
脓毒症诊断标准:参照《中国脓毒症/脓毒性休克急诊治疗指南(2018版)》[3]:当疑似感染或感染患者脓毒症序贯器官衰竭评分(Sequential organ failure assessment,SOFA)较基线上升≥2分时,诊断为脓毒症。
胃肠功能障碍诊断标准:参照《多脏器功能失常综合征(MODS)病情分期诊断及严重程度评分标准》[5]与《脓毒症与多脏器功能失常综合征(2010)》[6]制定:①肠鸣音减弱但未消失,肠蠕动减弱,并伴有腹部胀气(1分);②肠鸣音近乎消失或消失,肠蠕动麻痹,高度腹部胀气难忍(2分);③应激性溃疡出血或麻痹性肠梗阻中具备至少1项者(3分)。
脓毒症胃肠功能障碍气虚腑实证中医诊断标准:参照《临床中医内科学》[7]“痞满”“腹胀”及《中药新药临床研究指导原则》[8]诊断标准制定:①缓慢起病,反复发作;②脘腹胀满不舒、痞塞,有胀急之形而触之无有形之物为主症;③纳呆、食少、便溏、少气懒言、神疲乏力、肢体倦怠、面色萎黄为兼症;④大便秘结、热结旁流、欲便不下、腹皮挛急为兼症;⑤舌淡或红,苔白,脉沉细缓而无力,同时满足上述5项者诊断为脓毒症胃肠功能障碍气虚腑实证。
1.3 纳入标准
①同时满足脓毒症、胃肠功能障碍西医诊断标准;②满足脓毒症胃肠功能障碍气虚腑实证中医诊断标准;③胃肠功能障碍由脓毒症所致且≤2分;④患者或患者家属自愿签署知情同意书。
1.4 排除标准
①不符合纳入标准者;②既往有慢性胃肠道疾病,合并严重血液系统、免疫系统、恶性肿瘤的患者;③伴有严重肝肾衰竭、器官功能障碍综合征患者;④中药不耐受或出现严重不良反应者;⑤孕妇或哺乳期女性;⑥对本研究药物过敏或有严重过敏史者。
1.5 脱落、剔除标准
①服药期间出现严重不良反应或过敏症状者;②依从性差而终止服药者;③治疗期间出现严重生命体征不平稳或中途死亡者;④临床资料不完整者;⑤违背本研究研究方案者;⑥因其他原因需使用对本研究产生影响药物的患者。
1.6 治疗方法
参照《中国脓毒症/脓毒症休克急诊治疗指南(2018)》[3],针对脓毒症诊断明确的患者予以早期液体复苏、抗感染治疗、控制血压、控制血糖、血管活性药物、机械通气、镇痛镇静、营养支持等常规治疗。对照组在脓毒症常规治疗基础上给予早期肠内营养、保护胃黏膜、调节肠道菌群等胃肠道调节治疗;观察组在对照组基础上加用补中益气汤联合大承气汤治疗,具体方药如下:黄芪15 g,升麻5 g,柴胡5 g,党参15 g,白术10 g,当归10 g,陈皮6 g,大黄10 g,枳实10 g,厚朴15 g,芒硝10 g,炙甘草6 g。中药饮片均由湖南中医药大学第一附属医院中药房提供,配好后由中药房代煎,每剂中药加水500 mL,武火后文火煎煮,熬制成药液200 mL,分成100 mL药液2袋。用法:根据患者病情选择口服/鼻饲给药/中药直肠灌注,每次100 mL,2次/天。两组疗程均为14天。
1.7 观察指标
(1)脓毒症胃肠功能恢复情况:①采用SOFA及APACHE II评分评价脓毒症预后[9],SOFA评分总分为0~24分,APACHE II评分总分为0~71分,分值越高,脓毒症越严重,预后越差。②采用胃肠功能障碍评分[6]、肠鸣音评分、腹腔内压[10]评价胃肠功能。胃肠功能障碍评分根据纳入标准,总分为0~2分,分值越高,胃肠功能越差;肠鸣音评分总分为0~3分,肠鸣音响亮且10>次数≥5次/min为0分;肠鸣音中度响亮且5>次数≥3次/min为1分;肠鸣音轻度响亮且次数<3次/min为2分;未闻及肠鸣音为3分,分值越高,胃肠功能越差;腹腔内压采用膀胱内压间接法测量,压力越高,胃肠功能越差。分别于第1、7、14天进行评估。
(2)炎症反应指标:分别于治疗前与治疗14天后,收集3 mL患者空腹静脉血进行相关指标检测。采用免疫荧光法检测患者治疗前后降钙素原(PCT)、超敏C反应蛋白(hs-CRP)、白介素-6(IL-6)水平;采用全自动血液分析仪检测患者治疗前后白细胞计数(WBC)、中性粒细胞数(NEUT)、中性粒细胞百分比(NEUT%)水平。
(3)胃肠激素及肠黏膜屏障功能相关指标:采用酶联吸附(ELISA)法检测患者治疗前与治疗14天后血清中胃泌素(GAS)、胃动素(MTL)、D-乳酸盐(D-LAC)、二胺氧化酶(DAO)、内毒素(ET)水平,试剂盒均购自上海江莱生物科技有限公司,批号分别为JL15243、JL12929、JL45987、JL10437、JL10968,所有操作均按照试剂盒使用说明书。
1.8 统计学方法
2 结果
2.1 两组患者治疗前后脓毒症预后评分比较
两组患者脓毒症预后SOFA、APACHE II评分比较,组内比较结果显示,与本组治疗1 d比较,观察组SOFA、APACHE II评分7 d、14 d均显著降低(P<0.01);对照组SOFA评分7 d、14 d显著降低(P<0.01),APACHE II评分7 d降低(P<0.05),14 d显著降低(P<0.01)。与本组7 d比较,观察组、对照组SOFA、APACHE II评分14 d均显著降低(P<0.01)。组间比较结果显示,1 d SOFA、APACHE II评分均无统计学意义(P>0.05);7 d SOFA评分观察组较对照组降低(P<0.05),APACHE II评分显著降低(P<0.01);14 d SOFA、APACHE II评分观察组较对照组显著降低(P<0.01)。见表2。
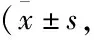
表2 两组患者SOFA、APACHE II评分比较 分)
2.2 两组患者治疗前后胃肠功能各项评分比较
两组患者胃肠功能障碍评分、肠鸣音评分、腹腔内压比较,组内比较结果显示,与本组治疗1 d比较,观察组胃肠功能障碍评分、肠鸣音评分、腹腔内压均显著降低(P<0.01);对照组胃肠功能障碍评分7 d无统计学意义(P>0.05),14 d显著降低(P<0.01),肠鸣音评分7 d降低(P<0.05),14 d显著降低(P<0.01),腹腔内压7天、14天均显著降低(P<0.01)。与本组7 d比较,观察组胃肠功能障碍评分、肠鸣音评分降低(P<0.05),腹腔内压显著降低(P<0.01);对照组胃肠功能障碍评分、腹腔内压显著降低(P<0.01),肠鸣音评分降低(P<0.05)。组间比较结果显示,1 d胃肠功能障碍评分、肠鸣音评分、腹腔内压均无统计学意义(P>0.05);7 d胃肠功能障碍评分显著降低(P<0.01),肠鸣音评分、腹腔内压降低(P<0.05);14 d胃肠功能障碍评分降低(P<0.05),肠鸣音评分、腹腔内压显著降低(P<0.01)。见表3。
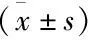
表3 两组患者胃肠功能障碍评分、肠鸣音评分、腹腔内压比较
2.3 两组患者治疗前后炎症反应指标比较
观察组与对照组治疗后与治疗前比较,PCT、hs-CRP、IL-6、WBC、NEUT、NEUT%均显著降低(P<0.01)。组间比较结果显示,治疗前两组患者PCT、hs-CRP、IL-6、WBC、NEUT、NEUT%均无统计学意义(P>0.05),治疗后观察组与对照组比较,PCT、hs-CRP、IL-6、WBC、NEUT、NEUT%均显著降低(P<0.01)。见表4、表5。

表4 两组患者PCT、hs-CRP、IL-6比较
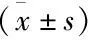
表5 两组患者WBC、NEUT、NEUT%比较
2.4 两组患者治疗前后胃肠激素比较
观察组与对照组治疗后与治疗前比较,GAS、MTL均显著升高(P<0.01)。组间比较结果显示,治疗前两组患者GAS、MTL均无统计学意义(P>0.05),治疗后观察组与对照组比较,GAS显著升高(P<0.01),MTL升高(P<0.05)。见表6。

表6 两组患者GAS、MTL比较
2.5 两组患者治疗前后肠黏膜屏障功能比较
两观察组治疗后与治疗前比较,D-LAC、DAO、ET均显著降低(P<0.01),对照组治疗后与治疗前比较,D-LAC、DAO降低(P<0.05),ET显著降低(P<0.01)。组间比较结果显示,治疗前两组患者D-LAC、DAO、ET差异均无统计学意义(P>0.05),治疗后观察组与对照组比较,D-LAC、ET均显著降低(P<0.01),DAO降低(P<0.05)。见表7。

表7 两组患者D-LAC、DAO、ET比较
3 讨论
Sepsis 3.0[11]指出脓毒症是感染引起的宿主反应失调所致的致命性器官功能障碍,发病机制归因于炎症反应、肠道屏障功能障碍、免疫功能紊乱、凝血功能异常及基因多态性五大类,责其发病之根本在于器官功能障碍或损坏。胃肠道是脓毒症最易损伤、最早受累、最晚恢复的靶器官,脓毒症后炎症因子浸润胃肠道黏膜,致黏膜水肿、缺血坏死,机体胃肠功能障碍,进而肠道菌群移位进入肠系膜淋巴结及门静脉系统,“正反馈”形式进一步加重脓毒症多器官功能障碍[12]。当前,脓毒症胃肠功能障碍患者主要采取早期液体复苏、抗感染、营养支持、肠内营养、抑酸等对症治疗,但干预措施局限,疗效欠佳,患者预后不佳,因此寻求新的治疗措施是亟待解决的重要问题。
脓毒症器官功能障碍是感染后机体存在的整体的病态状态,这与中医学强调的整体观不谋而合[13]。脓毒症胃肠功能障碍是正气亏虚,体外邪毒趁虚而入,毒邪蓄积,血气不通,气机逆乱,瘀血内生,脾气不升,胃气上逆,腑气不通,毒热痰瘀焦灼,停滞胃肠,则出现发热、腹胀、恶心、便秘等症状,发为“痞满”“腹胀”,如《注解伤寒论》曰:“……脾助胃气消磨水谷,脾气不转,则胃中水谷不得消磨。”脓毒症胃肠功能障碍以正气亏虚为本,腑实不通为标,病位在脾胃,肠腑,治疗上当以益气健脾、通下破痞之法治之。基于此,本病常予以补中益气汤合大承气汤治之,方中黄芪、当归益气和营,佐以升麻、柴胡畅达阳气,引清气入脾胃以升;党参、白术实卫气以填中焦;陈皮行卫气则贯其身,以补中益气汤为本联合大承气汤之苦寒药釜底抽薪,大黄、芒硝以峻泻实结,枳实、厚朴畅通胃肠气机;炙甘草调和诸药,两方齐用,共奏益气健脾、通下破痞之功。付嘉明等[14]发现补中益气汤能降低脓毒症胃肠功能障碍患者炎症,促进胃动素、胃泌素分泌,改善患者胃肠功能及其预后。陈珍珍等[15]在乌司他丁基础上加用大承气汤能有效恢复脓毒症胃肠功能障碍患者胃肠功能,改善病情,提高临床疗效。
APACHE II评分能有效评价危重疾病的病情及预后,SOFA评分能有效评价脓毒症患者器官功能与脓毒症的关系,综合二者能评估脓毒症胃肠功能障碍患者的病情严重情况及预后。本研究发现,观察组与对照组治疗1天、7天、14天 后SOFA、APACHE II评分均降低,观察组治疗7天、14天后SOFA、APACHE II评分较对照组降低,提示补中益气合大承气汤在常规西医治疗基础上更能改善脓毒症患者的预后,缓解病情。
胃肠功能障碍评分、肠鸣音评分与腹腔内压是临床上常用的胃肠功能评价指标,综合三者能有效评估脓毒症胃肠功能障碍患者胃肠功能恢复情况。本研究发现,观察组与对照组治疗1天、7天、14天 后胃肠功能障碍评分、肠鸣音评分、腹腔内压均降低,观察组治疗7天、14天胃肠功能障碍评分、肠鸣音评分、腹腔内压较对照组降低,提示补中益气合大承气汤在常规西医治疗基础上更能有效改善脓毒症胃肠功能患者的胃肠功能。
炎症反应是脓毒症发生发展的基础,也是早期治疗的重要靶点,炎症反应相关指标PCT、hs-CRP、IL-6、WBC、NEUT、NEUT%对脓毒症病情进程具有灵敏的评估作用[16]。本研究发现,观察组与对照组治疗14天后PCT、hs-CRP、IL-6、WBC、NEUT、NEUT%均降低,观察组治疗14天后PCT、hs-CRP、IL-6、WBC、NEUT、NEUT%较对照组降低,提示补中益气合大承气汤在常规西医治疗基础上能更好地降低脓毒症胃肠功能患者炎症反应,发挥抗炎作用。
GAS是胃窦、胃底及十二指肠等处G细胞分泌的一种胃肠道重要激素,能促进胃肠道分泌功能,促进胃黏膜细胞增殖;MTL是小肠Mo细胞分泌的能促进胃肠道运输水、电解质的消化道激素之一,二者能有效评估脓毒症胃肠功能障碍患者的胃肠激素恢复状况[17]。D-LAC是一种不易被机体吸收的胃肠道细菌固有产物,肠道屏障损害后,黏膜通透性变大,D-LAC可进入循环系统,致血清中D-LAC水平升高;DAO是肠黏膜绒毛细胞分泌的能调控组胺代谢的内酶,肠道损伤后DAO大量入血;ET是G—菌细胞壁中特异性脂多糖,肠道损伤后细菌移位,ET进入血液中,能有效反映早期肠道屏障功能损伤,三者综合分析能有效评估脓毒症胃肠功能障碍患者的肠道屏障功能[18]。本研究发现,两组治疗14天后GAS、MTL均升高,D-LAC、DAO、ET均降低,观察组治疗14天后GAS、MTL较对照组升高,D-LAC、DAO、ET较对照组降低,提示补中益气合大承气汤在常规西医治疗基础上能更好地改善脓毒症胃肠功能患者胃肠激素分泌,修复肠道屏障功能。
综上所述,在中医基础理论指导下,补中益气合大承气汤结合常规西医治疗能更好地促进胃肠激素分泌,修复肠道屏障功能,降低炎症反应,改善胃肠道功能,进而有效改善脓毒症胃肠功能障碍患者的预后,为中西医结合治疗脓毒症胃肠功能障碍提供临床依据。

