炙甘草汤加减治疗室性期前收缩的临床研究
王 宇,徐国新,叶正洪,黄翠云,马中原,吴小银
(随州市中医医院,湖北 随州 441300)
室性期前收缩(简称室早)是临床常见的心律失常之一,也是心血管疾病常见伴发症,并是心源性猝死的一个重要预测风险指标,因此积极治疗室早对预防心肌病变、降低心源性猝死率等有积极价值[1]。目前,临床多采用ⅠA类或ⅠC类抗心律失常药物和非药物手段治疗室早,尽管能取得一定控制效果,但抗心律失常药物大多具有抗心律失常和致心律失常的双重作用,且长期用药存在一定毒副作用,使其临床应用受到一定限制。中医认为室早多因气血阴阳亏虚而致,且长期耗损机体气阴,则会损及阳气,出现虚阳外越之证,因此临床治疗应在益气养血滋阴的同时,兼顾扶阳潜阳[2]。炙甘草汤是治邪少虚多、脉结代之圣方,本研究同时加用纳火归元、阴阳并调之药,以契合气阴两虚、虚阳外越之证的病机,现将炙甘草汤加减治疗室早患者的疗效报道如下。
1 资料与方法
1.1纳入标准 ①西医诊断符合《实用内科学》[3]中室早的诊断标准,且经临床表现及心电图、动态心电图检查确诊。②中医辨证分型参考《中医病证诊断疗效标准》[4]并结合临床属于气阴两虚、虚阳外越证心悸。主症:心中悸动不安,心搏异常,不能自主,呈阵发性或持续不缓解;次症:胸闷、气短乏力,神疲懒言,头晕目眩,面色少华,口干咽干,自汗或盗汗,五心烦热、失眠多梦,畏寒怕冷、小便清长、大便溏泻;舌淡红,苔少或苔黄,脉细数或结代。③年龄16~75岁。④室性期前收缩Lown分级为2~4B级。⑤患者均签署知情同意书。
1.2排除标准 ①伴有严重心肝肾功能障碍、免疫功能障碍及慢性病者;②急性心肌梗死、不稳定型心绞痛、病毒性心肌炎急性期、先天性心脏病、急性及重度心力衰竭、病态窦房结综合征、二度Ⅱ型及高度房室传导阻滞等心血管疾病;③伴电解质紊乱及酸碱平衡失调、全身细菌感染、恶性肿瘤者;④感染及血流动力学不稳定所致心律失常者;⑤治疗依从性差、精神疾病、不能配合随访检查者;⑥近期或正在接受其他治疗者;⑦妊娠及哺乳期妇女。
1.3一般资料 选取2017年4月—2019年4月在随州市中医医院治疗的72例室早患者,按随机平行法分为2组:观察组36例,男20例,女16例;年龄16~72(57.6±2.7)岁;Lown分级:2级14例,3级12例,4A级7例,4B级3例。对照组36例,男19例,女17例;年龄18~75(58.3±2.5)岁;Lown分级:2级15例,3级11例,4A级8例,4B级2例。2组患者基线资料比较差异均无统计学意义(P均>0.05)。本研究经随州市中医医院医学伦理委员会审查批准([2017]伦审字(S176)号)。
1.4治疗方法 对照组在内科常规基础治疗基础上予以琥珀酸美托洛尔缓释片(AstraZeneca AB,进口药品注射证号:H20140777,规格:47.5 mg/片)口服,47.5 mg/次,1次/d。观察组在对照组治疗基础上予以炙甘草汤加减治疗。基础方:炙甘草12 g,生姜、桂枝各9 g,生地黄30 g,杜仲、龟甲各20 g,人参、阿胶、生牡蛎各6 g,大枣5枚,麦冬、麻仁、黄柏、泽泻、丹参、怀牛膝各10 g,清酒100 mL。心阳虚者加附子10 g,心阴虚者加玄参10 g,心气虚者加白术10 g,兼血瘀者加桃仁10 g,兼气滞者加郁金、柴胡各10 g,兼痰湿者加陈皮、法半夏各10 g。药物均由随州市中医医院中药房提供并由煎药室煎取,每剂水煎至300 mL,分早晚2次空腹温服,胃肠功能差者可餐后半小时服,1剂/d。2组疗程均为4周。
1.5观察指标
1.5.1中医症状积分 治疗前及治疗7 d、14 d、28 d后参照《中药新药临床研究指导原则》[5]对主症(心悸、心搏异常、心慌不安)和次症(胸闷、气短、头晕目眩、自汗)进行评分,主症按重度、中度、轻度、无分别计为6分、4分、2分、0分,次症按症状严重程分别计为3分、2分、1分、0分。总积分0~30分,得分越高,症状越严重。
1.5.2心率变异性(HRV) 2组治疗前后采用动态心电图记录仪(杭州百慧医疗设备有限公司,型号:CT-083S)进行心电图检测,记录HRV相关指标,包括全部正常R-R间期标准差(SDNN)、每5 min R-R间期均值的标准差(SDANN)、24 h内每5 min相邻R-R间期标准差的平均值(RMSSD)、相邻N-N之差>50 ms的个数占全部窦性心搏个数的百分比(PNN50)。
1.5.3动态心电图 2组治疗前后采用动态心电图记录仪(杭州百慧医疗设备有限公司,型号:CT-083S)进行检测,记录室早次数,并计算室早指数,室早指数=最短联律间期/前次正常心搏QT间期值。
1.5.4临床疗效 参照《中药新药临床研究指导原则》[5]和《临床疾病诊断依据治愈好转标准》[6]相关标准评定治疗效果。显效:心悸症状消失,动态心电图指标明显好转,室早次数较治疗前减少90%以上,中医症状积分减少>70%;有效;心悸症状大部分消失,动态心电图有好转,室早次数较前减少50%以上,中医症状积分减少30%~70%:无效:心悸症状无变化或加重,室早次数减少小于50%、无变化或加重,中医症状积分减少<30%。将显效和有效患者计为总有效者。
1.6统计学方法 数据均纳入SPSS 22.0软件中进行统计学分析,组间计数资料比较采用2检验,计量资料呈正态分布,采用表示,组间比较采用t检验,同一组不同时间段计量资料比较采用F检验,组内治疗后比较采用配对t检验。P<0.05表示差异有统计学意义。
2 结 果
2.12组中医症状积分比较 治疗后2组各时间段的中医症状积分均较治疗前明显降低(P均<0.05),且观察组各时间段的积分均明显低于同期对照组(P均<0.05)。见表1。
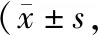
表1 2组室性期前收缩患者治疗前后中医症状积分比较分)
2.22组HRV指标比较 治疗后2组SDNN、SDANN、RMSSD及PNN50均较治疗前明显提高(P均<0.05),且观察组明显高于同期对照组(P均<0.05)。见表2。

表2 2组室性期前收缩患者治疗前后HRV指标比较

组别例数RMSSD/ms治疗前治疗4周后tPPNN50/%治疗前治疗4周后tP观察组3620.28±3.2833.89±3.0211.305<0.057.32±1.2715.39±1.5813.935<0.05对照组3620.19±3.1726.53±3.298.272<0.057.51±1.3810.67±1.638.716<0.05t0.4726.7250.5317.133P>0.05<0.05>0.05<0.05
2.32组动态心电图检测结果比较 治疗后2组室早次数均较治疗前明显减少(P均<0.05),室早指数均较治疗前明显增高(P均<0.05),且与同期对照组比较观察组改善更明显(P均<0.05)。见表3。

表3 2组室性期前收缩患者治疗前后动态心电图检测指标比较
2.42组临床疗效比较 治疗4周后,观察组总有效率为94.4%,明显高于对照组的80.6%,差异有统计学意义(P<0.05)。见表4。

表4 2组室性期前收缩患者治疗4周后疗效比较 例(%)
3 讨 论
室早是临床最为常见的一种心律失常,各种器质性心脏病患者及健康的正常人均可发生室早,诱发室早的病因较为复杂,且预后也不尽相同,其中以器质性心脏疾病引起的频发性室早预后最差,易继发室速、室颤,甚至可能诱发心源性猝死[7]。分析原因可能是由于器质性心脏病发生频发室早时,会影响心室充盈及射血功能,使心排血量减少,导致冠脉及各组织器官灌注不足,而增加恶性心律失常的风险[8]。因此,临床针对室早需积极控制症状,阻断疾病进展恶化。目前,西医治疗本病多采用抗心律失常药物治疗,短期应用效果较好,但停药后易复发,且长期应用毒副作用较大,此外,此类药品亦具有致心律失常的作用,长期服用甚至会引起恶性心律失常、心力衰竭等严重后果。因此,如何安全有效治疗室早是临床医师一直探讨的问题。
中医认为室早属于“心悸”“胸痹”等范畴,主要因水饮、惊扰、虚劳及汗后受邪等引发,早期气血阴阳亏虚,随着病情进展,由虚产生水饮、瘀血、痰火等病理产物,形成恶性循环,同时心悸发病日久,长期气阴耗伤会损及阳气,阴阳之气不相维系,以致出现虚阳外越之证[9-10]。由此可见气阴两虚、虚阳浮越是其发病之机,若单纯采用益气滋阴治疗尚显不足。针对虚阳外越之证,历代医家主张以温补潜藏肾阳为主,肾阳为阳气之本,心阳需肾阳相助才能正常运行,因此,本研究在温阳潜阳思想及心肾相关理论的基础上,结合心悸的发病特点,主张应以益气养血滋阴、扶阳潜阳、引火归元为治法,以求标本兼治,阴阳并调[11-12]。本研究采用炙甘草汤加减治疗,炙甘草补中益气、通经脉、利气血,以平衡上下,养心复脉;麦冬、生地黄、大枣、麻仁、阿胶均能滋阴养血通脉,其中麦冬入心肺、生地黄入心肾、大枣及麻仁入脾、阿胶入肝,使五脏并补,益营充脉,卫气得通,心神得养,使心悸得宁;人参大补元气,以益气宁心安神;生姜可温心阳,通心脉;丹参可活血祛瘀,通经止痛;桂枝能温通经脉,助阳化气;清酒辛热,可温通血脉,使滋阴无结滞,并可提高诸药的药性;杜仲、怀牛膝可补益肝肾,通经络,化瘀血;龟甲滋阴潜阳,补心养血;黄柏、泽泻归于肾,可清热燥湿,泻火除蒸,清下焦湿热;生牡蛎重镇安神,潜阳补阴固涩。全方配伍共奏阴阳双补、滋阴养血、补肾养心、温阳复脉止悸的功效。现代药理学研究证实,甘草中甘草酸、麦冬中麦冬总皂苷、人参中人参总皂苷均具有强心利尿、抗心肌缺血、抗心律失常的作用,并可增强心肌收缩能力,增加冠脉血流量,以改善心肌缺血,提高心肌耐缺氧能力,且可调节交感-迷走神经平衡,使心脏自主神经再平衡,以改善心律失常[13-15];生地黄、黄柏具有抗心律失常、正性肌力的作用,通过抑制心室肌细胞瞬时外向钾电流,减慢缺血缺氧状态下心室肌细胞动作电位时程的缩短速度,减慢心室内室早异位起搏点自动起搏,并可促进肾上腺皮质激素合成[16-17];丹参中有效成分可调节心室肌细胞的自律性,可发挥减慢心率、阻滞钙通道作用,且可增加冠脉血流量,提高心排血量[18];怀牛膝、杜仲中的有效成分可影响心肌细胞钙离子通道开放,延长心肌心泵动作电位复极过程[19-20];生牡蛎可抑制心脏交感神经过度兴奋,控制心搏速度,以发挥降低心率、抗心律失常的作用[21]。
临床研究发现,自身神经功能失调是室早的重要发生机制之一,分析是由于迷走神经、交感神经过度兴奋,会引起心肌纤维均衡性失调,导致不应期、传导速度异常,继而引发折返性室性期前收缩[22]。HRV是反映自主神经状态的重要指标,通过调节HRV各参数,维持交感和副交感神经张力平衡,从而防止恶性心律失常的发生[23]。室早指数与室速和室颤的发生相关,当室早指数<0.85时,提示该室早容易引起室速或室颤[24]。
本研究结果显示,观察组治疗后各时间段的中医症状积分均低于对照组,总有效率、HRV相关指标、室早指数均高于对照组,室早次数少于对照组。提示相较于单一西药治疗,加用炙甘草汤加减治疗气阴两虚、虚阳外越证室早患者有助于进一步改善临床症状,提高治疗效果,减少室早,改善HRV,恢复自主神经功能平衡。
利益冲突:所有作者均声明不存在利益冲突。

