直肠拖出切除吻合术在低位直肠癌治疗中的临床观察
苏春志 胡自康
(高州市人民医院,广东 高州 525200)
直肠癌是一种消化道道恶性肿瘤,是发生在乙状结肠直肠的交界处到齿状线之间常见的恶性肿瘤。该病发病率较高,是直肠肿瘤发生概率七成以上,仅次于食道癌及胃癌。按病理学把直肠癌分为三个种类,包括隆起型、溃疡型及浸润型。在临床医学上,经常按照患病部位分为高位直肠癌(与齿状线的距离超过10cm)、中位直肠癌(与齿状线距离5~10cm)及低位直肠癌(与齿状线距离少于5cm)[1-2]。在我国,低位直肠癌最为常见,超过直肠癌的60%。由于低位直肠癌的肿瘤位置很低,重建消化道当中绝大多数吻合为结肠肛管吻合或是残余的直肠相互吻合,低位直肠癌患者在接受手术后控便及排便能力受到不同程度的影响,该类患者术后常发生里急后重、排便次数增多及腹泻等不良状况[3],大大降低术后患者的生活质量。临床上如何减轻术后出现并发症的概率、恢复肛门功能及升高生活质量始终是困扰结直肠外科医生的问题之一[4]。因此,为寻找更好地手术方式治疗低位直肠癌,本研究对比分析了患有低位直肠癌患者接受传统的手术方式与直肠拖出切除吻合术的临床治疗效果,为临床医生提供参考依据。
1 资料与方法
1.1 一般资料 选择2019 年1 月至2022 年1 月我院确诊低位直肠癌并手术治疗的患者80 例,抽签法分成两组各40 例。对照组男21 例(51.22%),女19 例(48.72%);年龄实际值域为(42~64)岁,均值(53.27±1.21)岁;实验组男20 例(48.78%),女20 例(51.28%),年龄实际值域为(45~68)岁,均值(54.01±1.32)岁。两组一般资料比对后无显著差异(P>0.05)。纳入标准:(1)各项检查结果与临床上诊断低位直肠癌规范的患者;(2)手前检查时未接受远处脏器转移的患者;(3)术前检查结果表明肿瘤没有穿过肌层及没有侵犯肛管的患者;(4)术前未进行化疗、放疗或其他的任何对于直肠癌治疗措施的患者;(5)其他部位不患有恶性肿瘤的患者;(6)随访资料完整的患者;(7)无绝对手术禁忌症的患者。排除标准:(1)凝血功能存在较大障碍的患者;(2)合并患有其他恶性肿瘤或具有恶性肿瘤病史的患者;(3)术前进行过抗肿瘤治疗的患者;(4)临床随访资料缺失的患者;(5)术前检查发现具有远隔脏器转移的患者;(6)具有绝对手术禁忌症的患者;(7)肝肾功能存在障碍的患者;(8)合并患有严重心肺疾病的患者;(9)患有全身感染性疾病的患者。
1.2 方法
1.2.1 对照组患者接受传统手术。(1)于脐上作弧形切口长约1cm,以气腹针刺入腹腔,充入二氧化碳气体成13~15mmHg 气腹;置入腹腔镜,探查见戳口无出血、腹内脏器未见损伤,直视下再作四个孔,即右下腹(右锁骨中线与两髂前上棘连线交点)置一个12mm套管作为主操作孔,右锁骨中线平脐处置一个5mm套管作为辅助操作孔,左锁骨中线平脐处置一个10mm 套管;耻骨联合上方偏左侧约2cm 处置入5mm套管作为次辅助操作孔;(2)把乙状结肠的两侧分开,同时在腹膜处反折进行会和;(3)直视下将病变结肠的淋巴结清扫及血管结扎;(4)针对在盆腔当中游离的结肠使用直线切割器离断肠管;(5)结合管状吻合器及闭合器等仪器实施重建消化道。
1.2.2 实验组使用直肠拖出切除吻合术。(1)准确找到患者的直肠系膜下动脉根部组织,切断系膜血管;(2)充分将直肠上端与乙状结肠实施游离过后,把乙状结肠下部肠管进行横断;(3)利用腹部力量帮助患者的直肠完全游离至肿瘤的下方部位,对肛尾韧带进行切断;(4)沿内外括约肌的间隙,协助直肠游离到齿状线位置;(5)使用止血钳把直肠残端的顶部位置实施固定,把肠管与系膜在患者的肛门处拖出;(6)利用温热生理盐水对肠管与系膜进行冲洗,寻找恰当位置使用闭合器在齿状线与肿瘤部位把肿瘤所在的肠管进行切断及闭合的操作;(7)通过管状吻合器经患者近端肠管及闭合器进行结肛吻合措施。
1.3 观察指标 观察记录两组患者的各项临床指标,治疗后并发症发生率及预后状况,进行对比分析。(1)临床指标:住院天数、手术时间、术后排气时间及术中出血量等,依据数据对于患者手术状况进行评定;(2)并发症包含:切口感染、性功能障碍、排便障碍及排尿障碍等;(3)预后状况包括患者的生存状况及复发状况。
1.4 统计学分析 使用SPSS20.0 软件分析处理,计量资料应用均数±标准差(±s)表示,组间比较使用t 检验;计数资料用(%)表示,组间比较使用χ2检验;若组间存在明显差异,用P<0.05 表示。
2 结果
2.1 两组患者的各项临床指标对比 试验组患者住院天数、手术时间、术后排气时间及术中出血量等数据明显优于对照组,具备突出差别,存在意义(P<0.05)。见表1
表1 两组患者各项临床指标对比

表1 两组患者各项临床指标对比
组别/n=40 住院天数/d 手术时间/min 术后排气时间/h术中出血量/mL实验组 8.53±1.51 185.64±22.87 45.62±2.84 56.81±6.82对照组 12.31±2.55 224.59±27.93 63.52±4.71 135.89±9.23 t 值 8.0669 6.8240 20.5836 43.5807 P 值 0.0000 0.0000 0.0000 0.0000
2.2 两组患者治疗后并发症发生率对比 治疗后,与实验组并发症发生率相比较,对照组的并发症发生率较高,有统计意义(P<0.05)。见表2
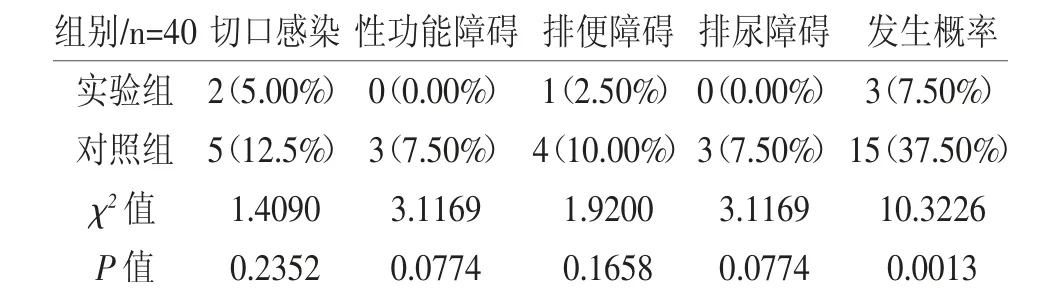
表2 两组患者治疗后并发症发生率对比[例(%)]
2.3 两组患者治疗后预后状况对比 实验组复发率比对照组低,差异有统计学意义(P<0.05);两组患者的复发时间、治疗3 年后生存例数及治疗5 年后生存例数对比不明显,无统计学意义(P>0.05)。见表3

表3 两组患者治疗后预后状况对比
3 讨论
直肠癌是消化道常见的恶性肿瘤,严重危害人体的健康,70%以上的直肠癌发生在低位直肠。有报道表明,我国内直肠癌的发生概率是其他恶性肿瘤的10%左右,死亡概率约为8%,近几年该疾病死亡率与发病率都在逐年升高。随着医疗水平不断提升,传统的手术方式在保证低位直肠癌根治切除时,常伴随保肛困难。如何从开始纯粹的探寻根治转变成必须彻底治愈,同时进一步提高患者的生活水平,已成为治疗直肠恶性肿瘤的重要临床难题之一[5-6]。治疗过程中,需要对如何阻止肿瘤转移的工作做充分准备,防止肿瘤切除不到位,对于治疗效果造成影响[7]。
传统手术操作中,主要以会阴与腹部联合进行切除,不但将患者的病灶切除,而且也将患者的肛门切除,把肛门重新建立于腹部位置,这对于患者的日常生活造成极大不便,给患者心理也造成了巨大负担,同时术后并发症发生率较高[8]。在手术过程中,可能由于肿瘤位置较低、侵犯粘连或盆腔狭窄等原因导致无法完成手术。此种手术方式对于患者身体组织的损坏严重,患者的性功能及肛门功能都会受到影响。所有患有低位直肠癌患者接受直肠拖出切除吻合术实施治疗[9],可帮助一部分需要将肛门切除的患者实现保肛的心愿。在术后不用考虑排便问题,只需进行提肛运动训练,同时此方式还具有术后恢复速度较快及切口较小的优点。在手术过程中,将肿瘤部位的肠管拖出肛外实施清洗,然后针对肿瘤位置实施切除吻合,以上所有措施不仅需要符合无瘤操作的手术准则,还要主治医师在进行手术过程中可明确的对于切缘做出准确判断,使患者对于治疗效果更加满意[10]。本研究结果显示,试验组各项临床指标明显优于对照组,并发症发生率和复发率低于对照组,充分说明了直肠拖出切除吻合术的优势与效果。
综上,对低位直肠癌患者进行直肠拖出切除吻合术治疗,能明显减少手术所用时间,显著升高患者生活质量,降低疾病复发概率,减轻术后并发症发生率,值得临床上推广应用。

