盆底重建术在女性盆底功能障碍治疗中的应用效果
张 丹 张玉扬 孙秀云
1.辽宁省健康产业集团抚矿总医院妇科一病房,辽宁抚顺 113008;2.辽宁省健康产业集团抚矿总医院肿瘤内科二病房,辽宁抚顺 113008
盆底功能障碍指的是盆底支持组织功能缺陷导 致患者盆腔器官位置、功能发生异常变化,常见症状如盆腔器官脱垂、压力性尿失禁[1]。近年随着我国人口结构的调整,盆底功能障碍发病率有所升高,成为中老年女性常见疾病,严重威胁女性健康[2]。目前对于盆底功能障碍的临床治疗,手术是主流方案,但女性盆底解剖结构包含肌肉、韧带、结缔组织及神经等,较为复杂,传统手术方案虽然可一定程度改善症状,但对机体造成的创伤较大,术后恢复效果差[3]。盆底重建术可通过置入网片恢复脱垂的阴道及盆腔脏器原有的解剖结构,网片可有效重建盆腔,对盆腔进行全面修补[4]。与传统术式相比较,盆底重建术无需切除子宫,极大程度减轻手术创伤[5]。本研究以88 例女性盆底功能障碍患者为观察对象,就盆底重建术治疗女性盆底功能障碍疗效作具体分析。
1 资料与方法
1.1 一般资料
选取2019年3月至2021年3月辽宁省健康产业集团抚矿总医院收治的88 例女性盆底功能障碍患者作为研究对象,采用随机数字表法将其分为对照组和试验组,各44 例。对照组患者,年龄40~65 岁,平均(53.32±2.11)岁;未绝经28 例,绝经16 例;孕次1~6次,平均(3.50±0.32)次;产次1~5 次,平均(3.10±0.38)次;试验组患者,年龄41~64 岁,平均(53.30±2.13)岁;未绝经27 例,绝经17 例;孕次1~7 次,平均(3.56±0.35)次;产次1~6 次,平均(3.13±0.39)次。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,参与研究者均知情同意。
纳入标准:①符合《盆腔器官脱垂的中国诊治指南》中相关标准[6];②患者知情同意。排除标准:①合并宫颈溃疡;②合并子宫及附件病变;③合并重要器官功能障碍。
1.2 方法
对照组实施传统阴式手术:患者行膀胱截石位,实施腰硬联合麻醉,经阴道行子宫全切术,荷包缝合法缝合膀胱筋膜,切除部分阴道黏膜,缩小膨出部位,缝合肛提肌及部分阴道黏膜,留置导尿管,术后予以抗生素抗感染治疗。试验组实施盆底重建术治疗:选用Avaulta 前盆底修复系统(深圳市科瑞康实业有限公司,型号:AMl000B),患者取膀胱截石位,全麻,牵出宫颈,沿宫颈前唇弧形切开阴道黏膜,长度4 cm,纵行切开至尿道口下方,分离膀胱阴道间隙至耻骨降支后缘,切开膀胱宫颈韧带,膀胱上推1 cm,根据阴道松弛度与阴道前壁面积修剪网片,保留对称2 根吊带,弧形穿刺针穿过前盆腔耻骨宫颈韧带由体表穿刺口穿出,引出吊带,膀胱阴道之间延展,网片前端于膀胱浅筋膜固定,后端于膀胱宫颈韧带固定,膀胱阴道间无张力缝合,置入导尿管,凡士林纱布填塞阴道,术后抗生素抗感染治疗。
1.3 观察指标及评价标准
比较两组患者手术基本情况、手术前后盆底肌电值、并发症总发生率及盆底功能。
①手术基本情况包含术中出血量、手术时间、留置尿管时间、住院时间。②盆底肌电值采用生物反馈盆底肌肉训练治疗仪进行检测。③并发症包含阴道紧缩感、膀胱损伤、尿路感染。④盆底功能采用盆底功能障碍问卷(pelvi floor distress inventory-short form 20,PFDI-20)量表评估,总分0~80 分,得分高,盆底功能障碍越重[7]。
1.4 统计学方法
采用SPSS 22.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术基本情况的比较
试验组术中出血量少于对照组,手术时间、留置尿管时间、住院时间短于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组患者手术基本情况的比较(±s)
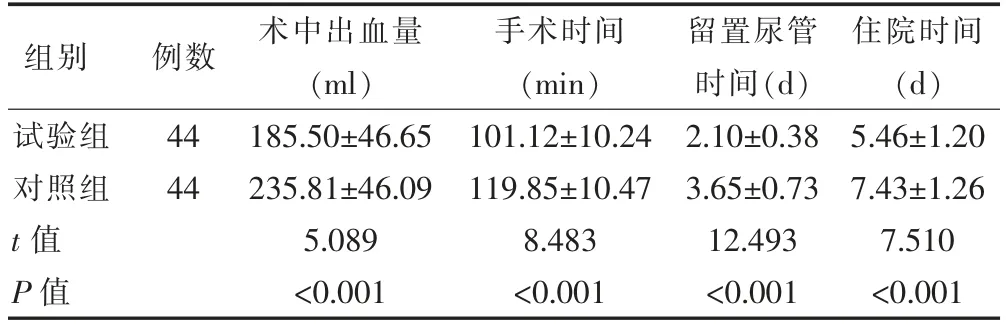
表1 两组患者手术基本情况的比较(±s)
组别 例数 术中出血量(ml)手术时间(min)留置尿管时间(d)住院时间(d)试验组对照组t 值P 值44 44 185.50±46.65 235.81±46.09 5.089<0.001 101.12±10.24 119.85±10.47 8.483<0.001 2.10±0.38 3.65±0.73 12.493<0.001 5.46±1.20 7.43±1.26 7.510<0.001
2.2 两组患者手术前后盆底肌电值的比较
两组患者术前盆底肌电值比较,差异无统计学意义(P>0.05)。术后1 个月,两组患者盆底肌电值高于本组治疗前,且试验组的盆底肌电值高于对照组,差异有统计学意义(P<0.05)(表2)。
表2 两组患者术前术后盆底肌电值的比较(μV,±s)
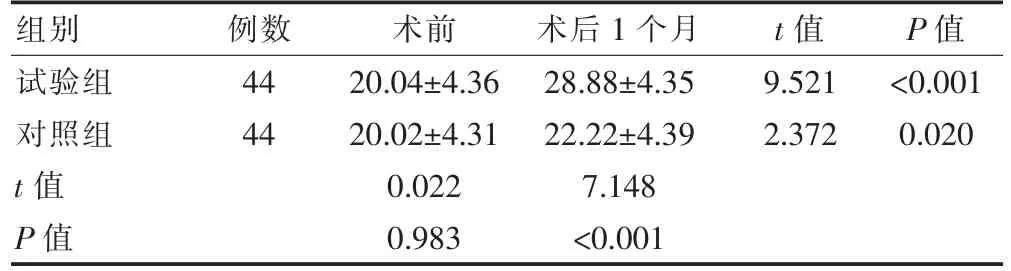
表2 两组患者术前术后盆底肌电值的比较(μV,±s)
组别 例数 术前 术后1 个月 t 值 P 值试验组对照组t 值P 值44 44 20.04±4.36 20.02±4.31 0.022 0.983 28.88±4.35 22.22±4.39 7.148<0.001 9.521 2.372<0.001 0.020
2.3 两组患者并发症总发生率的比较
试验组并发症总发生率低于对照组,差异有统计学意义(P<0.05)(表3)。
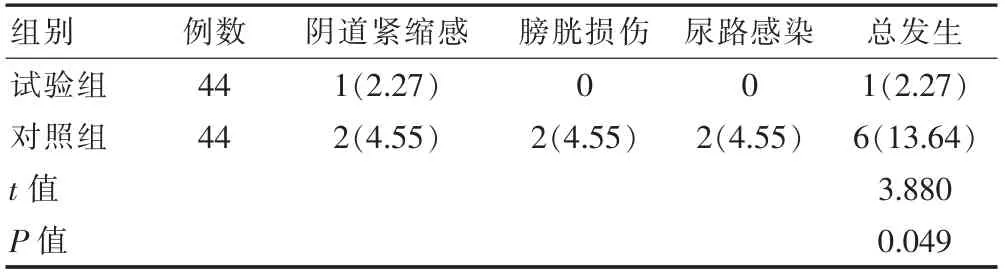
表3 两组患者并发症总发生率的比较(%)
2.4 两组患者手术前后盆底功能的比较
两组患者术前PFDI-20 评分比较,差异无统计学意义(P>0.05)。术后3 个月,两组患者PFDI-20 评分低于本组治疗前,且试验组的PFDI-20 评分低于对照组,差异有统计学意义(P<0.05)(表4)。
表4 两组患者手术前后盆底功能的比较(分,±s)
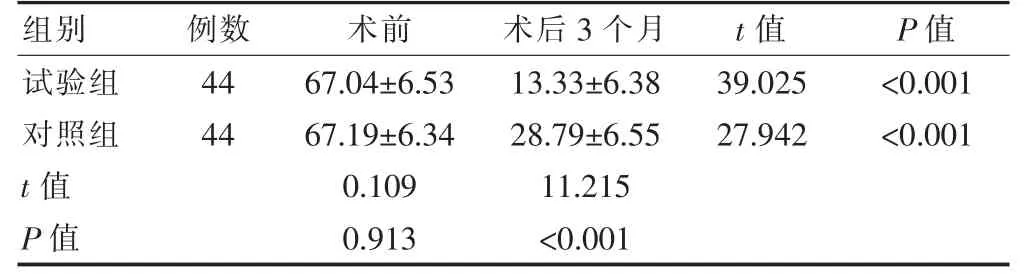
表4 两组患者手术前后盆底功能的比较(分,±s)
组别 例数 术前 术后3 个月 t 值 P 值试验组对照组t 值P 值44 44 67.04±6.53 67.19±6.34 0.109 0.913 13.33±6.38 28.79±6.55 11.215<0.001 39.025 27.942<0.001<0.001
3 讨论
盆底功能障碍主要为阴道前壁膨出或脱垂,多数为盆腔脏器脱垂,中老年女性为高发群体。高危因素包含高体质量儿、会阴切开、长期便秘等,该疾病的发生给患者身心健康造成严重影响[8]。必须及时采取治疗,否则将导致盆腔功能及结构异常,出现器官脱垂、压力性尿失禁等症状。以往临床多选择阴式手术,通过切除子宫、阴道前后壁修补等一系列方法,改善脱垂症状,可取得一定疗效,但术后恢复效果并不理想,甚至可能损害盆底正常解剖结构及功能,术后伴随多种并发症,需选取更加合理有效的手术方式。
本研究结果显示,试验组术中出血量少于对照组,手术时间、留置尿管时间、住院时间短于对照组,差异有统计学意义(P<0.05);试验组的并发症总发生率低于对照组,差异有统计学意义(P<0.05)。提示与传统术式相比较,盆底重建术可有效缩短手术时间及术后恢复时间,减少并发症总发生率。与漆小霞[9]研究结果相一致。传统术式可能造成生殖器官扭曲及解剖结构移位,从而引发不同程度的并发症,盆底重建术可有效避免此类不足,通过手术操作加固子宫主韧带、膀胱-宫颈韧带等盆腔器官,缓解因阴道前壁产生压力引起的膨出,保留子宫完整性及周围宫颈环的完整性,对于减少并发症的发生具有积极意义,同时可减轻手术操作对患者造成的心理及生理创伤[10]。本研究采用的Avaulta 前盆底修复系统是一种聚丙烯网片,具有不可吸收性,可加强支持结构,可发挥易拉伸、生物可溶性及生物惰性等优势,从而有效减轻炎症反应及过敏反应[11]。本研究结果显示,两组的术前盆底肌电值比较,差异无统计学意义(P>0.05);试验组的术后1 个月盆底肌电值高于对照组,差异有统计学意义(P<0.05);两组的术前的PFDI-20 评分比较,差异无统计学意义(P>0.05);试验组的术后3 个月PFDI-20 评分低于对照组,差异有统计学意义(P<0.05),与王文琛等[12]研究结果相一致。相关文献指出,盆底肌电水平对于盆底肌功能具有良好的评估价值,盆底肌电水平升高,提示患者盆底肌功能改善[13]。盆底重建术通过植入组织修补片达到恢复盆腔解剖结构的效果,修补片的应用可增强盆筋膜腱弓,达到全面修补盆底的作用[14]。同时根据阴道松弛度与阴道前壁面积修剪网片,选取两根固定带由盆底筋膜腱弓、闭孔肌托起并固定后开展手术操作,可有效减少穿刺次数,防止固定带绞索,为无张力悬吊术的开展预留充足的穿刺空间[15]。
综上所述,盆底重建术治疗女性盆底功能障碍疗效显著,可进一步改善术后盆底功能,且并发症较少。

