基于量化评估策略下的身体约束干预在重症监护病房意识障碍病人中的应用
徐 妍,王美琪,贠艳红
赤峰学院附属医院,内蒙古 024000
身体约束是利用物理或机械设备(材料或工具)限制病人活动、预防非计划拔管等风险事件的一项保护性措施[1]。但身体约束也是有违医学伦理、诱发病人应激性心理伤害、增加约束相关并发症的主要原因[2]。“身体约束缩减行动”已成为各国重症监护病房(ICU)管理指南[3-4]的重要内容。国外已有规范医护人员约束行为、促进最小约束化的相关指南和法律[5],我国目前尚无规范化的身体约束评估工具,临床多根据经验性评估进行身体约束管理。约束决策轮及等级评估[6]、干扰治疗计划[7]是指导ICU 身体约束管理的主要理论基础。本研究以此为背景,通过构建ICU 病人身体约束评估量表,探讨基于量化评估策略下的身体约束干预对护士身体约束行为及病人身体约束缩减行动效果的影响。
1 对象与方法
1.1 研究对象 本研究为随机对照试验研究,采用样本估算公式:n1=n2=2×(p—)×(q—)(Zα+Zβ)2/(p1-p2)2,Zα=1.96,Zβ=1.28;p1为预调查身体约束率71%,p2为干预组预计身体约束率51%。p—为p1、p2的均值0.61,q—为(1—p1)、(1—p2)的均值0.39。考虑到真实参数与估算之间的偏差,增加15%~20%富余量,以增加统计推断的可靠性。共纳入2019 年3 月—2020年7 月收治的ICU 意识障碍病人193 例。纳入标准:均符合相关疾病诊断标准,且病情危重需入住ICU 治疗者;年龄>18 岁;留置管道1 种及以上,且留置时间>24 h 者;意识模糊、伴有躁动或意识清醒但不配合治疗者;情绪不稳定者。排除标准:既往有精神疾病史者;有自杀倾向者。采用分层随机法分为干预组97 例、对照组96 例。两组病人一般资料比较见表1。同期选择干预组、对照组ICU 护士各63 人为调查对象,两组护士性别、年龄、文化程度、职称、ICU 工作年限等比较,差异均无统计学意义(P>0.05)。本研究经医院伦理委员会批准,病人或家属均签署知情同意书。

表1 两组ICU 意识障碍病人一般资料比较
1.2 干预方法
1.2.1 对照组 参照临床护理规范《约束护理单》[8],给予病人基于个人经验的身体约束适用性评估管理干预。①综合观察病人意识水平、病情严重程度、躯体受限范围、皮肤状况,结合自身临床经验和相关知识,对认为需要实施约束病人进行身体约束。②约束前向病人及家属解释身体约束的目的与方法、可能出现的约束相关并发症及注意事项,提醒病人及家属不要擅自解除约束,并签署身体约束知情同意书。③为病人选择适宜的约束工具,检查约束松紧度(约束度内侧与皮肤间有1 指或2 指间隙)。④约束期间每2 h 放松1 次(每次5 min),观察约束部位血液循环情况,如出现红肿、破溃,及时更换约束部位。如出现呼吸困难、面色发绀等症状,立即解除约束限制。
1.2.2 干预组
1.2.2.1 身体约束管理干预 采用基于量化评估策略的身体约束管理干预。①组建身体约束干预小组:包括主治医师2 名、护士长1 名、专科护士10 名。根据Hurlock-Chorostecki 等[6]约束决策轮、中华护理学会《T/CNAS04—2019 住院患者身体约束护理》[9]、Vance[7]干扰治疗计划等理论要求,查询国内外知名数据库(如知网、万方、维普、PubMed 等),搜集经循证医学支持的ICU 身体约束证据,采用德尔菲法编制ICU病人身体约束评估量表,包括攻击风险(镇静-躁动程度、沟通理解能力、疼痛、攻击行为)、跌倒坠床风险(活动能力、特殊药物数量)、管道危险度(管道高危程度、管道数目)3 个维度共8 个条目,每个条目赋值0~3 分,总分0~24分。根据评分结果给予不约束(总分<14分)、选择性替代性措施(总分14~19 分)、使用身体约束(总分>19 分)。量表通过预调查,经检验Cronbach's α系数为0.892。见表2。

表2 ICU 病人身体约束评估量表
1.2.2.2 护士身体约束知识及技能培训 组织ICU 专科护士进行身体约束管理专项培训,以ICU 病人身体约束评估量表为基础,内容涵盖身体约束相关理论、约束评估3 个维度(攻击风险、跌倒坠床风险、管道危险程度)相关评估工具、约束相关并发症的预防等。培训方式采用专题讲座、案例演示、情景模拟等方法,培训时间共10 个学时。培训结束后组织理论及操作技能考试(满分100 分),考评合格后(理论成绩、操作技能成绩>90 分)方可参与ICU 意识障碍病人身体约束管理。
1.2.2.3 病人身体约束管理 ①病人状态趋于稳定后,使用ICU 病人身体约束评估量表进行评估,根据评估结果决定不约束、选择替代措施、使用身体约束;②加强约束干预动态评估,不约束者24 h 评估1 次,选择性替代约束者8 h 评估1 次,使用身体约束者2 h 评估1 次;③将每次评估结果详细记录在评估量表中,评估护士签名(量表悬挂于病人床尾),交接班时反复交代确认。
1.2.2.4 质量控制 ①制作统一的ICU 病人身体约束评估量表,包括评估标准、评估时间、评估结果、是否约束、责任人等,并制成纸质版与电子版,要求专科护士同时输入,以构建ICU 病人身体约束信息追踪系统及数据库。②利用微信公众号、晨会(情景模拟)、每月常规业务学习等形式,加强对ICU 专科护士身体约束知识及行为培训。利用科普小册子、护士讲解等形式,对病人及家属进行身体约束教育,重点关注过度约束的危险、约束不及时可能存在的潜在风险。③强化医生、护士和病人三方沟通,提高约束医嘱正确执行率,减少身体约束相关并发症。
1.3 观察指标 ①护士身体约束知识、约束行为:参照夏春红等[13-14]文献资料编制ICU 护士身体约束知识调查问卷、ICU 护士身体约束行为调查问卷,约束知识包括身体约束适用性知识(4 个条目)、身体约束护理知识(6 个条目)、身体约束影响知识(6 个条目)3 个维度共16 个条目,每个条目采用“是”“否”“不确定”回答,“否”“不确定”计分0 分,“是”计1 分。身体约束行为包括身体约束评估行为(4 个条目)、身体约束护理行为(9 个条目)、身体约束解除行为(2 个条目)3 个维度共15 条目,每个条目采用1~5 分评分。分值越高,身体约束知识、身体行为越好。护士身体约束知识、约束行为量表经3 名统计学专家3 次校正,经预调查检验Cronbach's α 系数分别为0.865,0.953。②约束情况:包括身体约束率、约束时间、非计划拔管、约束相关并发症。约束相关并发症包括约束部位皮肤受损、肢体肿胀、肢体未处于功能位等。③病人家属满意度:参照陈巧玲等[15]文献资料编制ICU 病人身体约束家属满意度调查问卷,包括约束必要性评估、约束计划合理性、履行知情同意情况、约束工具选择、约束技巧与应用、约束期间观察、解除约束时机把握、约束并发症、约束期间心理护理、约束期间人文关怀等10 项,每项评分1~10 分,满分100 分。分为非常满意(总分>85 分)、满意(总分60~85 分)、不满意(总分<60 分)。量表Cronbach's α 系数为0.935,本研究中Cronbach's α 系数为0.921。
1.4 统计学方法 数据分析使用SPSS 20.0 软件,定量资料采用均数±标准差(x±s)表示,两组比较采用t检验;定性资料用频数和百分比(%)表示,采用χ2检验或秩和检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组护士身体约束知识比较 管理前,两组ICU护士身体约束适用性、护理、影响知识等评分比较差异均无统计学意义(P>0.05);管理后,两组ICU 护士身体约束适应性知识评分均高于同组管理前(P<0.05),干预组ICU 护士身体约束适应性、护理、影响知识维度得分及总分高于对照组(P<0.05)。见表3。

表3 两组ICU 护士身体约束干预前后身体约束知识评分比较(x±s)单位:分
2.2 两组护士身体约束行为比较 管理前,两组ICU护士身体约束评估行为、护理行为、解除行为、总分评分比较差异均无统计学意义(P>0.05);管理后,两组ICU 护士身体约束评估行为护理行为、解除行为、总分评分高于同组管理前(P<0.05),且干预组ICU 护士身体约束评估行为、约束护理行为、约束解除行为、身体约束行为总分高于对照组(P<0.05)。见表4。

表4 两组ICU 护士身体约束干预前后身体约束行为评分比较(x±s)单位:分
2.3 两组病人约束情况比较 干预组ICU 意识障碍病人身体约束率、约束相关并发症发生率低于对照组,约束时间短于对照组(P<0.05)。两组ICU 意识障碍病人非计划拔管率比较(P>0.05)。见表5。
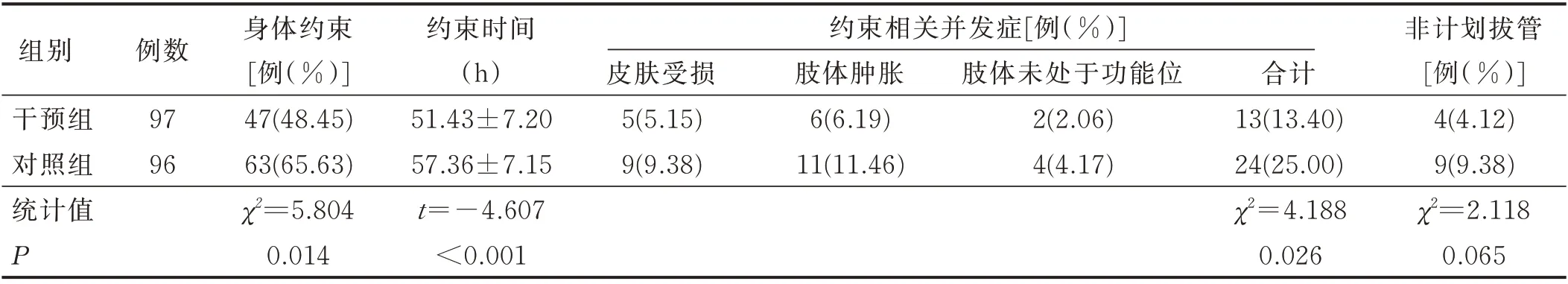
表5 两组ICU 意识障碍病人身体约束相关情况比较
2.4 两组病人家属满意度比较 干预组家属满意度为93.81%(91/97),高于对照组83.33%(80/96),差异有统计学意义(χ2=5.248,P<0.05)。
3 讨论
3.1 建立ICU 身体约束量化评估方案的重要性 我国ICU 病人身体约束率约为50%[16],ICU 意识障碍病人身体约束率高达70%以上[17]。身体约束是预防病人非计划性拔管、跌倒或坠床、自我伤害等危险事件的有效措施,但过度约束也会对病人生理、心理、社会等产生负面影响[18]。也有文献报道,身体约束为非计划性拔管的危险因素,约有40%的非计划拔管率源于身体约束病人,身体约束甚至有导致病人死亡的风险[19-20]。在经过大量循证护理实践的基础上,不同指南均提出“身体约束缩减行动”[21-22]。而且“身体约束缩减行动”之规范化身体约束管理,在缓解病人身体约束痛苦体验的同时,也不会增加非计划拔管发生率[23-24]。
3.2 基于量化评估策略的身体约束干预能够规范护士身体约束行为 我国临床护理规范《约束护理单》《T/CNAS04—2019 住院患者身体约束护理》中,多为一些非量化的身体约束管理制度、流程,难以有效指导护士进行身体约束管理。护士多根据自身知识与临床经验进行评估判断,存在较大的主观性。同时因护理资源的相对匮乏、身体约束知识储备不足,为避免非计划拔管风险事件的发生,常会过度使用身体约束[25]。镇静-躁动程度、疼痛是判断ICU 病人攻击行为的有效指标,高危管道(如动脉置管、气管插管)、特殊药物(如抗心律失常药物)的使用是增加ICU 病人跌倒坠床风险的主要因素[26]。采用循证医学、德尔菲法构建一个涵盖攻击风险、跌倒坠床风险、管理风险的ICU 病人身体约束评估量表,有助于对护士进行身体约束管理专业培训、流程化管理、信息化追踪,能够提高护士身体约束知识水平,规范其身体约束行为。本研究结果显示,干预组护士身体约束知识(约束适应性、约束护理知识、约束影响知识)、身体约束行为(评估行为、护理行为、解除行为)评分均高于对照组,许妮娜等[23]、Farina-Lopez 等[27]也有类似的文献报道。
3.3 基于量化评估策略的身体评估能够降低身体约束率及相关并发症发生 ICU 病人身体约束评估量表8 个条目选择原则为“预防非计划拔管、跌倒与坠床、伤害行为”,根据量化评估分值确定约束等级,最直接的效果是保证护士实施身体约束的“可操作性”。量表条目相对较少,评估时间短(2~4 min),量化指标的界定可弥补低年资护士临床经验的不足,保证实施身体约束的准确性。动态评估也是畅通护患关系、调整约束等级、处理约束部位皮肤异常情况的重要措施。崔念奇等[28]研究认为,护患身体约束的垂直沟通也能建立良好的治疗性关系,可预防病人躁动及侵略性行为。余明迪等[29]研究报道,基于量化评估策略的身体约束干预能够降低ICU 病人(110 例)身体约束率,缩短约束时间,防控非计划拔管风险。本研究结果也支持这一观点,这也是干预组病人家属满意度高于对照组的主要原因。
4 小结
本研究结果表明,基于量化评估策略的身体约束干预应用于ICU 意识障碍病人中,能够提高护士身体约束知识水平,规范其身体约束行为,对于降低病人身体约束率、减少身体约束相关并发症、维系良好的护患关系,有着积极的应用价值。需要指出的是,本研究的ICU 病人身体约束评估量表主要基于病人安全目标角度制定,尚未纳入护士身体约束行为。护士是病人“身体约束缩减行动”的直接实施者,如何从护士身体约束行为、病人身体约束安全两方面综合考量,完善ICU病人身体约束评估方案,仍是一个需要继续探讨的课题。

