多学科联合干预改善食管癌患者放疗期间营养状况
尚 霄,段亚洁
现代社会中,随着人们生活及饮食习惯的改变,食管癌的发病率有逐年上升的趋势[1]。在我国,食管癌的发病呈现明显的地域性特征,集中在太行山脉附近及广东福建等沿海区域,且我国食管癌以鳞状癌、食管中段癌为主[2]。食管癌的治疗需要根据肿瘤侵袭的范围、病理类型,结合患者的身体状态综合性地采取手术、放化疗、药物进行治疗。早期食管癌在内镜下行根治术可达到良好的根治效果,中晚期癌需要配合放化疗,以尽量杀灭癌细胞、防止远处转移、延长患者生命为治疗目的[3]。放疗会给癌症患者带来严重副作用,引起口腔黏膜和腺体的同步损害,影响唾液的分泌,使患者发生口腔溃疡,患者因口干、食欲丧失、味觉失调、咀嚼障碍、吞咽困难等原因而无法进食,导致患者机体营养支持不足,而发生营养风险[4-5]。营养不良可导致患者体质下降,免疫力低下,增加感染率,延长患者住院时间,不利于康复进程[6]。如何在放疗期间对患者进行营养干预,是护理研究的重点[7]。我院采取了多学科联合进行营养干预的措施,取得了良好的护理效果,现报道如下。
1 对象与方法
1.1 研究对象
选取2017年10月至2020年10月在我院肿瘤科接受放疗治疗的食管癌患者120例。纳入标准:患者确诊为食管癌鳞状细胞癌且符合根治性放疗指征,能耐受一定的放疗量,均为初次放疗者,理解研究内容并同意配合。排除标准:肿瘤复发者,耐受不足者,合并重大脏器功能不全者,血液疾病合并者。最终纳入的120例患者中,男性68例,女性52例,年龄51~63(53.45±3.66)岁。胸上段食管癌者35例,胸中段食管癌48例,胸下段食管癌37例。以随机数字表法将患者分为对照组和观察组各60例,两组患者年龄、性别、食管癌类型构成比等基本资料对比无明显差异。
1.2 研究方法
两组患者在放疗期间均行营养状况监测,即每周进行患者体质量检测并做好记录,使用NRS2002营养风险筛查表对患者进行营养风险筛查,执行血常规检查并将结果反馈给主治医生。两组患者采取不同的营养干预措施,对照组患者采取常规营养干预,每周进行体质量检测后将结果与上次检测值进行比较,如两者相差超过3 kg,需要调整放疗体模,并请营养师同医生一起调整饮食计划。放疗期间如有患者出现骨髓毒性,在给予药物控制的同时,尤其要严格要求患者注意个人卫生,帮助患者维持口腔卫生,且要防寒保暖,预防感冒的发生,防止化疗期间免疫低下造成的感染。护理上严格限制探视人员,病房及时开窗通风,严格执行无菌操作,必要时穿防护服,避免发生交叉感染。
观察组患者营养干预方式基于常规护理,并在此基础上结合多学科联合干预,具体措施为:①营养干预:在放疗开始后,每周由营养师床边探视,并结合病情,给予口服营养液(如瑞能)补充营养,对于无法经口进食的患者,使用肠外营养支持的方式,给予脂肪乳、电解质的混合液进行静脉输注。②疼痛护理:加强对患者疼痛程度的评估,在麻醉科医师的指导下,选用止疼药物口服或静脉输注。③进食指导:护理人员同营养师共同对患者进行饮食指导,减少食物对黏膜造成的损伤。④健康宣教:心理咨询师对患者进行心理指导,向家属介绍放疗相关知识及注意要点,提升其治疗的依从性。
1.3 观察指标
统计两组食管癌患者如下指标:①营养风险指标:于放疗后1、2、3周分别对两组患者的营养风险进行评测,使用欧洲肠内肠外营养协会推荐的NRS2002营养风险筛查工具[8],该量表从疾病的严重程度与患者的营养状态对患者进行风险评分,评分越高说明营养风险越大,0~3分表示营养正常,4~8分提示中度营养不良,大于8分表示存在重度营养不良。②放化疗损伤程度评估:于放疗3周后对两组患者的损伤程度进行评估,采用RTOG急性放射损伤标准[9],分为5级:0级,无任何损伤症状;Ⅰ级,可进食半流质食物,进食无梗阻感,吞咽时有轻微疼痛;Ⅱ级,可进食流质食物,进食时疼痛感明显,需药物镇痛;Ⅲ级,无法顺利进食,疼痛强烈,需肠外营养支持;Ⅳ级,食道完全梗阻,有溃疡和穿孔现象。
1.4 统计学方法
采用分析软件SPSS 22.0,计量数据使用独立t校验,计数数据采用百分比表示,等级资料对比采取秩和校验。α=0.05。
2 结果
2.1 两组患者营养风险指标对比观察组患者在放疗后1、2、3周NRS2002营养风险筛查评分均小于对照组(P<0.05)。见表1。

表1 放疗后营养风险筛查评分对比
2.2 两组患者放疗损伤程度对比观察组患者放疗损伤程度小于对照组(P<0.05)。见表2。
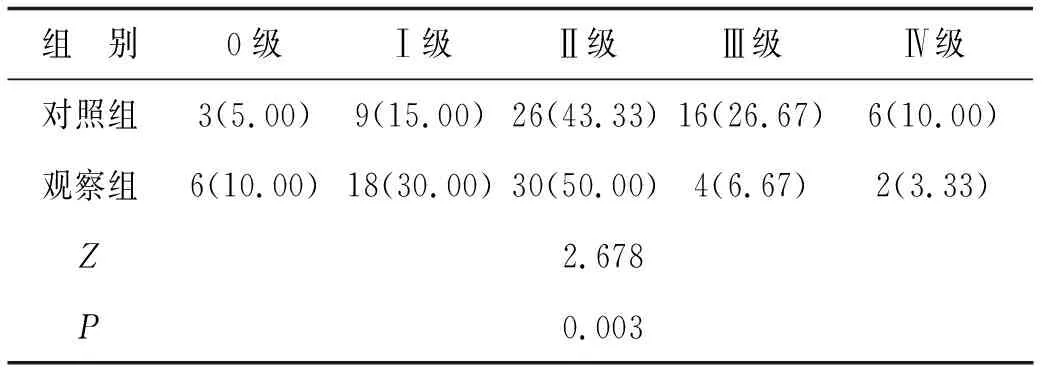
表2 两组患者放疗损伤程度对比(n=60) 例(%)
3 讨论
3.1 多学科联合干预对于食管癌患者营养风险的影响食管癌作为一种常见的上消化道疾病,其发病具有隐匿性,食管癌初期症状不明显,等到确诊时已经是中晚期[10]。患者在就诊时已经存在程度不同的吞咽障碍,及由此而导致的体质量下降、消瘦、脱水等营养不良现象[11]。营养不良在肿瘤病人中较为常见,食管癌也不例外,肿瘤组织的生长需要耗费巨大能量,使患者处于能量代谢紊乱状态,进而影响机体的营养吸收[12]。对食管癌患者的营养干预应伴随着治疗的始终,尽早地介入营养评估与营养干预,能够改善患者营养状况,提升放化疗及手术耐受度,减少感染发生,有利于预后康复[13]。本研究在对食管癌患者的营养干预中,采取了多学科联合干预的护理方法,该法在肿瘤的治疗与护理中已有应用。韩菲等[14]对47例食管癌患者应用了多学科的护理方法,联合营养科、感染科共同对患者进行营养干预,结果显示营养风险降低,而生活质量得以提升。本研究的结果与之近似,在60例样本的对照研究中,采取多学科联合护理的观察组患者,放疗后1、2、3周的NRS2002营养筛查得分均小于对照组,这提示观察组的护理方式对于降低患者营养风险更为有效。究其原因,观察组患者在常规每周的体质量、营养风险筛查、调整放疗计划的基础上,引入了多学科联合护理的模式,将营养师、麻醉师、心理咨询师引进到患者的营养干预、疼痛护理、心理护理、进食指导等护理内容中,发挥其专长作用,使营养干预更加有效,从而降低了患者营养风险。
3.2 多学科联合干预能减轻食管癌患者放疗损伤程度及时有效的营养支持,除了改善患者体质量,增进抵抗力,减少感染,提升生活质量以外,还可以提升头颈部肿瘤患者放化疗耐受性,改善治疗结局[15]。营养状态的改善,也有助于减轻放疗造成的损伤[16]。华羽晨等[17]应用多学科护理模式,患者在营养状态得到改善的前提下,损伤程度也明显降低。本研究的结果与之相类似,观察组患者的放疗损伤程度明显小于对照组,其原因在于观察组护理措施中有效的健康宣教与进食指导,增进了患者对于疾病的认识,提升了患者的治疗依从性。有效的营养风险筛查、评估、干预措施,促进了放疗的顺利进行,在改善营养的同时,也减轻了损伤。
食管癌患者放疗期间营养风险很高,可能与患者吞咽障碍、肿瘤的异常生长、放化疗对于口腔黏膜的损伤等因素相关。多学科联合干预应用在放疗期间的营养干预中,能给予患者有效的营养支持,降低营养不良风险,减轻患者放疗损伤程度,值得推广应用。

