CAP患者感染病原体类型及细菌耐药情况研究
甘寿斌 梁丽斯 廖少军
(1.宁强县天津医院检验科,陕西 汉中 724400;2.西安市第九医院检验科,陕西 西安 710014)
社区获得性肺炎(CAP)指将医院内感染、出院后发病的肺炎排除后在医院外罹患的感染性肺实质炎症,包括社区感染已处于潜伏期但在其他疾病的作用下发病的肺炎,对人类健康造成了严重威胁[1]。中国、美国的CAP发病例数分别达到了300万例/年、200~300万例/年,住院患者有至少10%的病死率[2]。因此,临床很有必要调查CAP病原学并将行之有效的治疗方案制定出来。本文研究了CAP患者感染病原体类型及细菌耐药情况。报告如下。
1 资料与方法
1.1一般资料 回顾性选取2017年1月至2019年1月本院CAP患者80例,其中男性58例(72.5%),女性22例(27.5%),年龄18~89岁,平均(56.8±9.3)岁。在年龄分布情况方面,18~34岁22例(27.5%),35~59岁28例(35.0%),60~89岁30例(37.5%)。纳入、排除标准见相关文献[3]。
1.2方法 (1)标本采集和保存 在患者入院时、抗生素系统治疗前分别将患者的合格鼻咽部吸取物、咽拭子、痰液等呼吸道分泌物标本采集下来,2 h内送检。急性期、恢复期(2~3周后)分别将患者的8 ml静脉血采集下来,将血清分离出来,冷冻保存在-20℃的温度下。(2)痰培养病原学检测:及时在巧克力平板、麦康凯平板、血平板中接种采集的呼吸道分泌物标本,在35℃的温度下培养16~24 h,分离鉴定病原体,在此过程中运用常规方法。测定分离培养出的病原体的体外药敏活性,在此过程中运用K-B法。对药物敏感性进行测定,在此过程中运用琼脂平板稀释法。判定细菌药敏活性为三类,即耐药、中敏、敏感,在此过程中严格依据NCCLS 2003标准[4]。(3)血清非典型病原体检测:运用日本Fujirebio公司的血清诊断-梅毒螺旋体颗粒凝集法,对采集的双份血清标本的肺炎支原体IgM、IgG抗体进行测定。应用美国Focus公司生产的微量免疫荧光试剂盒对肺炎衣原体IgM抗体进行测定。
1.3观察指标 随访1个月。1)病原学检测阳性标准。急性期、恢复期2份血清标本抗体滴度呈至少4倍降低或提升;将至少1株细菌、真菌从呼吸道分泌物标本中培养出来,表现为中度以上生长[5];2)感染病原体类型;3)细菌耐药情况。
2 结 果
2.180例CAP患者感染病原体类型分析 80例CAP患者中,病原学检测阳性40例,阳性率为50.0%,其中混合感染7例,占17.5%。细菌检测阳性20例,真菌检测阳性4例,非典型病原体检测阳性9例,阳性率分别为25.0%、5.0%、11.25%。位于前3位的病原体为肺炎支原体6例,占总数的7.5%;流感嗜血杆菌5例,占总数的6.25%;肺炎克雷伯菌4例,占总数的5.0%。见表1。
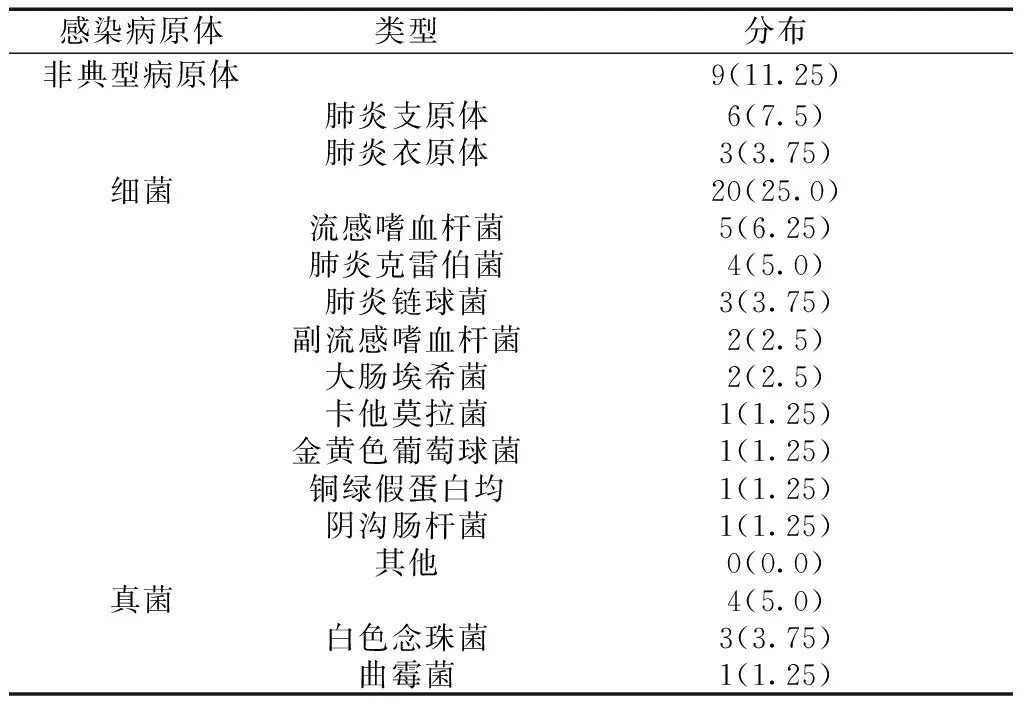
表1 80例CAP患者感染病原体类型分析[n(%)]
2.27例混合感染患者感染病原体类型分析 7例混合感染患者中,肺炎衣原体合并细菌感染2例,感染率为28.6%,其中流感嗜血杆菌、肺炎克雷伯菌各1例,均占14.3%;肺炎支原体合并细菌感染4例,感染率为57.1%,其中流感嗜血杆菌、肺炎克雷伯菌、肺炎链球菌、副流感嗜血杆菌各1例,均占14.3%;肺炎支原体合并肺炎衣原体感染1例,感染率为14.3%。见表2。
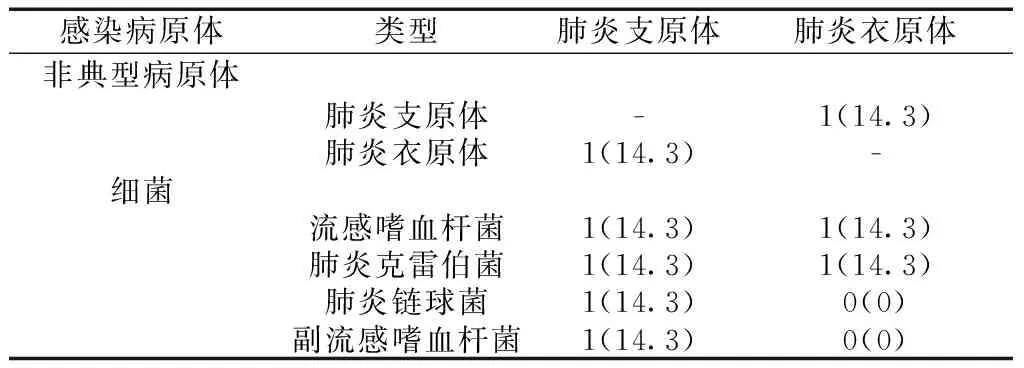
表2 7例混合感染患者感染病原体类型分析[n(%)]
2.3主要感染病原体对常用抗菌药物的细菌耐药情况分析 流感嗜血杆菌对阿奇霉素耐药性均为16.7%,对头孢曲松、头孢呋辛、头孢噻肟钠、左氧氟沙星、环丙沙星耐药性均为8.3%;最后为阿莫西林为0。肺炎克雷伯菌对头孢噻肟钠耐药性为36.4%;再次为头孢曲松、头孢呋辛均为27.3%;之后为左氧氟沙星、环丙沙星、阿莫西林、帕拉西林/他唑巴坦、头孢哌酮/舒巴坦、亚胺培南均为9.1%;最后为阿米卡星为0。肺炎链球菌对阿奇霉素耐药性最高为62.5%;其次为头孢呋辛为25.0%,再次为左氧氟沙星,12.5%;最后为头孢曲松、阿莫西林、青霉素、万古霉素均为0。见表3。
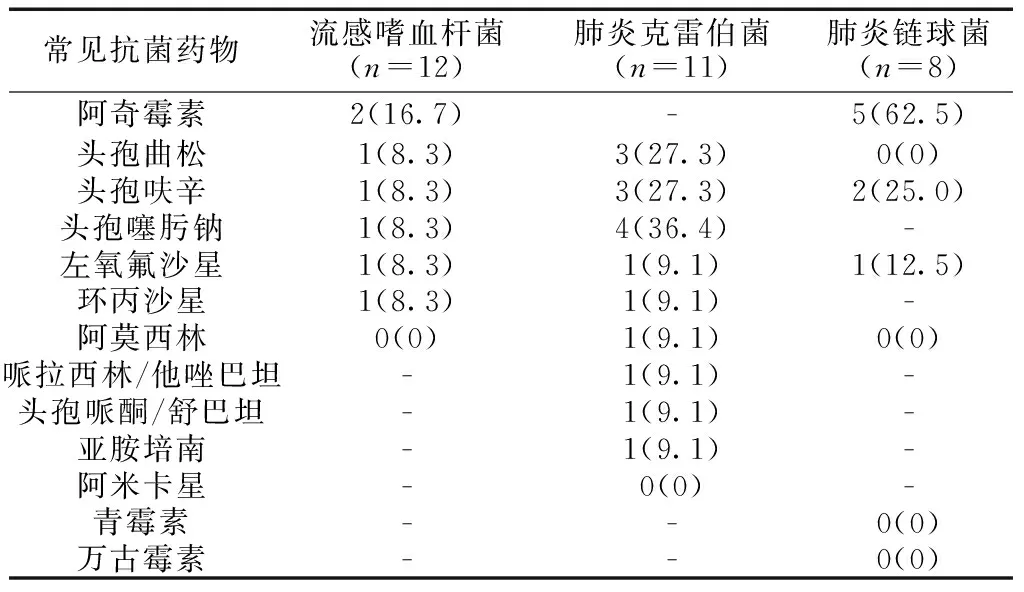
表3 主要感染病原体对常用抗菌药物的细菌耐药情况分析[n(%)]
3 讨 论
相关医学研究表明,20世纪主要致病病原体为细菌,其中最常见的病原体为肺炎链球菌,其次为流感嗜血杆菌[6]。但近年来,临床不断改进了检测技术,发现了非典型病原体,相关医学研究表明[7],CAP的致病病原体也包括非典型病原体,3%~40%左右的CAP的致病病原体为非典型病原体。本研究结果表明,80例CAP患者中,病原学检测阳性40例,阳性率为50.0%,其中混合感染7例,占17.5%。细菌检测阳性20例,真菌检测阳性4例,非典型病原体检测阳性9例,阳性率分别为25.0%、5.0%、11.25%。位于前3位的病原体为肺炎支原体6例,占总数的7.5%;流感嗜血杆菌5例,占总数的6.25%;肺炎克雷伯菌4例,占总数的5.0%,和上述研究结果一致。CAP感染中,混合感染也占有重要地位。相关医学研究表明[8],最常见的为非典型病原体合并细菌感染,发生率为10%~40%左右,其中常见的为肺炎衣原体或肺炎支原体合并细菌感染。本研究结果表明,7例混合感染患者中,肺炎衣原体合并细菌感染2例,感染率为28.6%;肺炎支原体合并细菌感染4例,感染率为57.1%;肺炎支原体合并肺炎衣原体感染1例,感染率为14.3%,和上述研究结果一致。
本研究结果表明,流感嗜血杆菌对阿奇霉素耐药性最高为16.7%;肺炎克雷伯菌对头孢噻肟钠耐药性最高为36.4%;肺炎链球菌对阿奇霉素耐药性最高为62.5%。说明在治疗CAP的过程中,应该尽量将含酶抑制剂的抗菌药物选取出来,从而促进药物疗效的增强,将致病菌杀灭[9-10]。本研究结果还表明,肺炎链球菌对阿奇霉素耐药性最高,为62.5%,和上述研究结果一致,说明肺炎链球菌对大环内酯类抗菌药物具有较高的耐药性,而对头孢菌素类抗菌药物具有较低的耐药性,因此,在治疗CAP的过程中,应该对新喹诺酮类药物进行单独应用或联合应用大环内酯类药物与头孢菌素。
综上所述,CAP患者感染病原体类型主要为流感嗜血杆菌、肺炎克雷伯菌、肺炎链球菌,分别主要对阿奇霉素、头孢噻肟钠、阿奇霉素耐药,值得临床充分重视,从而将重要依据提供给CAP治疗,使人民健康得到有效保证。

