全身麻醉与超声引导区域神经阻滞对高龄股骨头置换术患者心肺功能的影响
钟占鹏,高彪华,吴 艳
(庆阳市第二人民医院麻醉科,甘肃 庆阳 745000)
老年股骨骨折是老年骨折患者比较常见的一种病理类型,目前临床针对老年股骨骨折患者主要以手术方式进行治疗,由于老年患者机体免疫力较低、承受能力较差,因此安全、有效的麻醉方式是手术治疗效果的保证。以往,临床主要通过全身麻醉方案对高龄股骨头置换术患者进行麻醉,但是在长期的临床实践中发现,传统的全身麻醉方式存在局限性,其术后并发症风险较高,例如心肺功能异常等,不仅影响麻醉效果,还可能影响整个手术过程的顺利进行,给患者预后带来负面影响[1-2]。而超声引导区域神经阻滞能够利用超声成像技术,对神经与周围结构进行直接观察,并借助实时超声引导,对目标神经进行直接穿刺,达到精准神经阻滞的目标,并且还能够通过超声观察麻药的注射过程,进而确保麻药的均匀扩散,实现良好的麻醉效果[3]。本研究旨在探讨全身麻醉与超声引导区域神经阻滞对高龄股骨头置换术患者心肺功能的影响,现报道如下。
1 资料与方法
1.1 一般资料选择庆阳市第二人民医院2019年2月至2021年3月收治的110例行高龄股骨头置换术患者作为研究对象,按照随机数字表法分为对照组(55例)与观察组(55例),对照组患者中男性32例,女性23例;年龄60~78岁,平均(65.59±1.98)岁;体质量45~85 kg,平均(59.50±7.22) kg。观察组患者中男性35例,女性20例;年龄60~78岁,平均(65.65±1.94)岁;体质量45~85 kg,平均(59.41±7.25) kg。两组患者一般资料经比较,差异无统计学意义(P>0.05),组间可进行对比。纳入标准:符合股骨头置换术手术指征者;对本次研究涉及药物无过敏、禁忌证者;神经功能、语言功能良好,能够配合医护人员进行后续随访者等。排除标准:凝血功能异常者;存在神经肌肉系统疾病的患者;心房纤颤患者; Ⅱ度以上房室传导阻滞患者;脊柱畸形患者等。本研究已经院内医学伦理委员会审核批准,且患者对本研究知情并签署知情同意书。
1.2 麻醉方法对照组患者行全身麻醉,取0.2 mg/kg 体质量注射用苯磺酸阿曲库铵(上海恒瑞医药有限公司,国药准字 H20061298,规格:25 mg/支)、0.4 μg/kg 体质量枸橼酸舒芬太尼注射液(宜昌人福药业有限责任公司,国药准字H20054172,规格:2 mL∶100 μg)、1.5~2.0 mg/kg体质量丙泊酚乳状注射液(四川国瑞药业有限责任公司,国药准字H20040079,规格:10 mL∶0.1 g)静脉推注,常规气管插管机械通气。观察组患者行超声引导区域神经阻滞,对患者下臂丛及周边部位进行观察,再根据平面外成像选择穿刺点,取22G穿刺针依照超声引导线进针,待针尖与腰大肌神经干接触后回抽,确定无脑脊液,无血时即可注入15 mL麻醉药物碳酸利多卡因注射液(江苏朗欧药业有限公司,国药准字H20055377,规格:10 mL∶0.173 g),观察麻醉药物的不良反应情况;通过超声引导确定腰大肌内腰丛神经,进针使针头穿过括约筋膜,注入5 mL局部麻药(碳酸利多卡因注射液),等待15 min针刺C3-7神经支配区域,完成麻醉操作。
1.3 观察指标①比较两组患者手术相关指标:记录患者的手术用时、术后自主呼吸时间、术后睁眼时间及术后拔管时间。②比较两组患者麻醉前、麻醉后30 min的心功能指标:采用血压计测量两组患者的平均动脉压(MAP)、收缩压(SBP)及心率(HR)指标水平,用血气分析仪检测血氧饱和度(SpO2)水平。③比较两组患者麻醉前、术后1 d的肺功能指标:采用肺功能仪测定两组患者的用力肺活量(FVC)、第1秒用力呼气容积(FEV1)、残气量(RV)、肺总量(TLC)指标水平。并计算第1秒用力呼气容积/用力肺活量(FEV1/FVC)、残气量/肺总量(RV/TLC)比值。④比较两组患者麻醉不良反应:包括高血压、低血压、心动过速、心动过缓、心绞痛、心肌缺血、心力衰竭等。
1.4 统计学方法采用SPSS 20.0统计软件分析处理数据,计数资料以[例(%)]表示,采用χ2检验;计量资料以(±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 手术相关指标观察组患者术后自主呼吸时间、术后睁眼时间均显著长于对照组,术后拔管时间显著短于对照组,差异均有统计学意义(均P<0.05);两组患者手术时间比较,差异无统计学意义(P>0.05),见表1。
表1 两组患者手术相关指标比较( ±s,min)
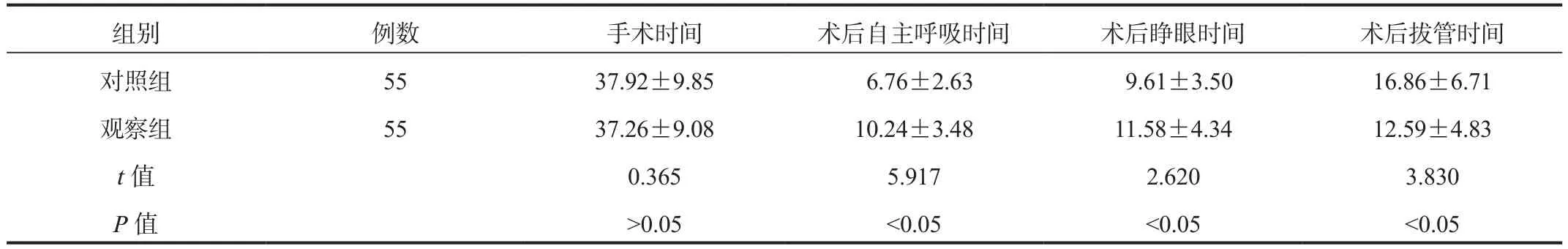
表1 两组患者手术相关指标比较( ±s,min)
组别 例数 手术时间 术后自主呼吸时间 术后睁眼时间 术后拔管时间对照组 55 37.92±9.85 6.76±2.63 9.61±3.50 16.86±6.71观察组 55 37.26±9.08 10.24±3.48 11.58±4.34 12.59±4.83 t值 0.365 5.917 2.620 3.830 P值 >0.05 <0.05 <0.05 <0.05
2.2 心功能指标与麻醉前比,麻醉后30 min两组患者MAP、SBP水平均显著降低,但观察组显著高于对照组,差异均有统计学意义(均P<0.05);两组患者SpO2、HR水平组内与组间比较,差异均无统计学意义(均P>0.05),见表2。
表2 两组患者心功能指标比较( ±s)
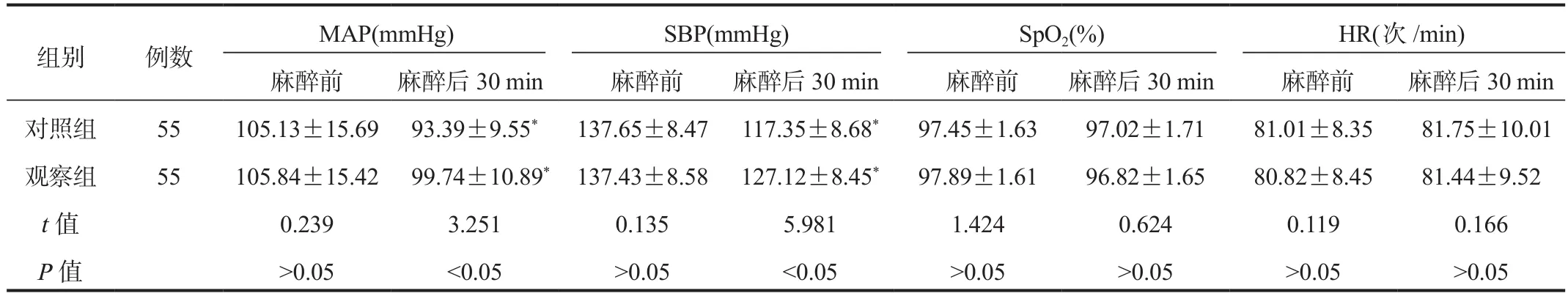
表2 两组患者心功能指标比较( ±s)
注:与麻醉前比,*P < 0.05。MAP:平均动脉压;SBP:收缩压;SpO2:血氧饱和度;HR:心率。1 mmHg = 0.133 kPa。
组别 例数 MAP(mmHg) SBP(mmHg) SpO2(%) HR(次/min)麻醉前 麻醉后30 min 麻醉前 麻醉后30 min 麻醉前 麻醉后30 min 麻醉前 麻醉后30 min对照组 55 105.13±15.69 93.39±9.55* 137.65±8.47 117.35±8.68* 97.45±1.63 97.02±1.71 81.01±8.35 81.75±10.01观察组 55 105.84±15.42 99.74±10.89* 137.43±8.58 127.12±8.45* 97.89±1.61 96.82±1.65 80.82±8.45 81.44±9.52 t值 0.239 3.251 0.135 5.981 1.424 0.624 0.119 0.166 P值 >0.05 <0.05 >0.05 <0.05 >0.05 >0.05 >0.05 >0.05
2.3 肺功能指标与麻醉前比,术后1 d两组患者FEV1、FVC、FEV1/FVC水平均显著降低,但观察组显著高于对照组;RV、TLC、RV/TLC水平显著升高,但观察组显著低于对照组,差异均有统计学意义(均P< 0.05),见表3。
表3 两组患者肺功能指标比较( ±s)
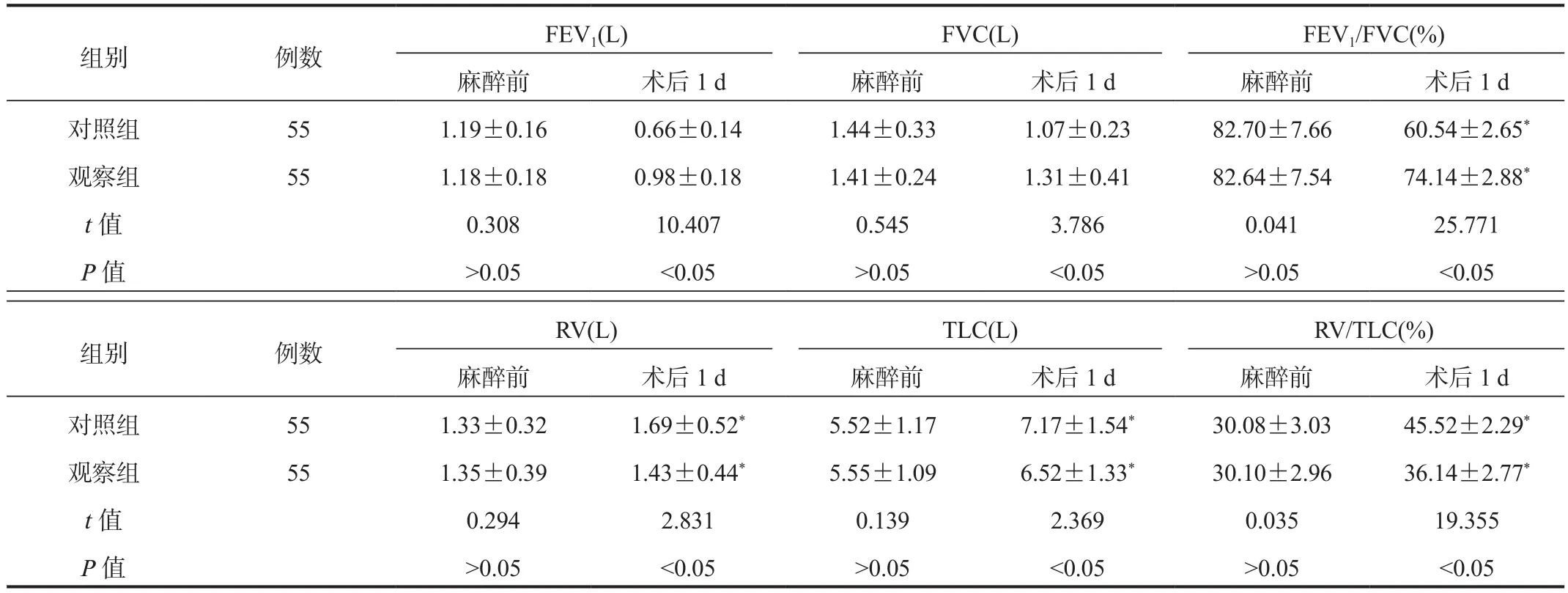
表3 两组患者肺功能指标比较( ±s)
注:与麻醉前比,*P < 0.05。FEV1:第1秒用力呼气容积;FVC:用力肺活量;FEV1/FVC:第1秒用力呼气容积/用力肺活量;RV:残气量;TLC:肺总量;RV/TLC:残气量/肺总量。
组别 例数 FEV1(L) FVC(L) FEV1/FVC(%)麻醉前 术后1 d 麻醉前 术后1 d 麻醉前 术后1 d对照组 55 1.19±0.16 0.66±0.14 1.44±0.33 1.07±0.23 82.70±7.66 60.54±2.65*观察组 55 1.18±0.18 0.98±0.18 1.41±0.24 1.31±0.41 82.64±7.54 74.14±2.88*t值 0.308 10.407 0.545 3.786 0.041 25.771 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05组别 例数 RV(L) TLC(L) RV/TLC(%)麻醉前 术后1 d 麻醉前 术后1 d 麻醉前 术后1 d对照组 55 1.33±0.32 1.69±0.52* 5.52±1.17 7.17±1.54* 30.08±3.03 45.52±2.29*观察组 55 1.35±0.39 1.43±0.44* 5.55±1.09 6.52±1.33* 30.10±2.96 36.14±2.77*t值 0.294 2.831 0.139 2.369 0.035 19.355 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 麻醉不良反应观察组患者麻醉不良反应总发生率(5.45%)显著低于对照组(20.00%),差异有统计学意义(P< 0.05),见表4。
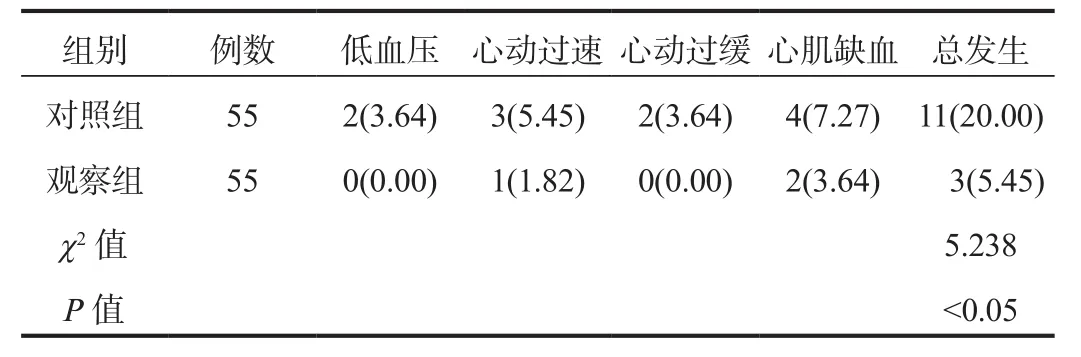
表4 两组患者麻醉不良反应发生情况比较[例(%)]
3 讨论
对于老年手术麻醉患者而言,麻醉是必须配合的治疗方案,而以往的全身麻醉方案在实施过程中,仅仅针对大脑皮层、边缘系统及下丘脑的透射系统进行抑制,无法对手术区域的伤害性刺激传导进行抑制,因此对疼痛的抑制作用不强,仅仅依靠在患者体表进行解剖定位,在穿刺操作中存在盲探性,麻醉效果难以达到临床预期效果[4-5]。
与全身麻醉方案相比,通过超声引导区域神经阻滞,麻醉操作者能够利用超声引导,确定患者腰大肌内腰丛神经的粗细、位置、走向、深度及周围邻近阻滞的情况,大大缩短操作时间,减少对周围组织产生的损伤,并且能够观察到局部麻醉药的实际扩散情况,提升麻醉效果[6]。对于高龄患者而言,由于身体机能衰退,多项功能器官减弱,所以在手术过程中对于麻醉操作的承受能力明显降低,很容易在麻醉过程当中出现各种各样的并发症。实行超声引导区域神经阻滞麻醉过程中,严格控制用药剂量,控制合适阻碍滞平面,并在不断注射过程当中摸索出最适合患者的用药剂量,以避免患者出现心血管方面的不良反应[7-8]。本次研究结果显示,观察组患者术后自主呼吸时间、术后睁眼时间均显著长于对照组,术后拔管时间显著短于对照组;观察组患者麻醉不良反应总发生率显著低于对照组,提示超声引导区域神经阻滞方案,可有效提高对高龄股骨头置换术患者的麻醉效果,预防心血管不良事件的发生,对患者的康复提升效果明显。
MAP、SBP反映患者心脏功能与外周大动脉的阻力情况,其水平过低,可能引起器官血液供应减少,其水平过高,可能导致心脏代偿性肥大,心功能不全;SpO2是呼吸循环的重要生理参数,HR是评价心功能的重要指标,其水平异常时,心脏舒张期供血不足,可能导致心肌缺血[9]。FEV1、FVC是临床中检测患者肺功能的重要指标,其水平降低,肺功能受到影响,手术过程中风险增加;RV、TLC是用来评价肺气肿严重程度的指标,其水平与手术风险呈正相关。在超声引导区域神经阻滞操作过程当中要保证氧气的供应,因为老年患者SpO2通常是比较低的,但是在通过面罩进行吸氧操作之后,可以相应提升,以避免低氧血症的发生;针对高龄股骨头置换术患者,全身麻醉后对呼吸动力学产生负向影响,术后3 d内均可出现肺功能下降,然而超声引导区域神经阻滞对患者呼吸功能影响较小。临床操作过程中,医护人员应在术前充分掌握患者病情,尽量减少手术风险,能够最大程度地保护患者肺功能不受影响[10]。本研究结果显示,麻醉后30 min观察组患者MAP、SBP水平降低幅度小于对照组;两组患者SpO2、HR水平比较,差异均无统计学意义;术后1 d观察组患者FFV1、FEV、FEV1/FEV水平均显著高于对照组;RV、TLC、RV/TLC水平均显著低于对照组,提示超声引导区域神经阻滞对高龄股骨头置换术患者心肺功能影响较低,有利于高龄患者术后恢复。
综上,针对高龄股骨头置换术患者而言,超声引导区域神经阻滞具有安全、麻醉效果好,对患者心肺功能影响小的优势,有利于患者术后康复,值得临床进一步深入研究和推广应用。

