3种不同促排卵方案对PCOS患者子宫内膜容受性及妊娠结局的影响
卢俏俏 王荣 邹立波 师帅 毛灵聆 王芳 包云
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是一种临床常见的因内分泌代谢紊乱导致的育龄期女性生殖功能障碍性疾病。PCOS患者常伴有肥胖、代谢异常、炎症、内分泌紊乱引起的排卵障碍、卵子质量低、子宫内膜容受性差等,其生育力低于正常人群,因此,PCOS患者的诊治一直是现代妇产科学的关注热点[1-3]。PCOS患者无排卵性不孕发生率高,治疗首选方式是药物促排卵,而辅助生殖技术是解决难治性PCOS的有效方法。对于接受了标准促排卵治疗后仍未妊娠,或同时合并输卵管因素或者男性因素不孕的患者,需要借助体外受精-胚胎移植(in vitro fertilization-embryo transfer,IVF-ET)或卵胞浆内单精子显微注射(intracytoplasmic sperm injection,ICSI)技术获得妊娠。该类技术的关键是控制性促排卵(controlled ovarian hyperstimulation,COH),用药物在可控制的范围内诱发多个卵泡的发育和成熟,得到高质量的卵子,形成多个可供筛选的胚胎进行移植,从而提高每周期试管婴儿的成功率。
由于PCOS患者内分泌环境复杂,如何选择COH方案具有挑战性。目前针对PCOS患者,各生殖中心多采用长方案、拮抗剂方案等,少有研究报道采用改良超长方案或改良长方案[4-5]。本研究采用改良长方案、拮抗剂方案及黄体期长方案,探讨3种不同方案对PCOS患者子宫内膜容受性及妊娠结局的影响,以期为PCOS患者寻求更理想的促排卵方案。
1 对象和方法
1.1 对象 选择2018年1月至2019年6月在金华市人民医院生殖医学中心首次接受IVF-ET/ICSI治疗的PCOS患者285例,其中采用改良长方案55例(改良组)、拮抗剂方案91例(拮抗组)、黄体期长方案139例(黄体组)。PCOS诊断采用鹿特丹标准[6]:(1)无排卵或稀发排卵;(2)高雄激素的临床表现或生化特征,并排除其他可能致病的因素(如先天性肾上腺皮质增生、分泌雄激素的肿瘤等);(3)超声提示卵巢多囊样改变:经阴道超声提示卵巢中直径2~9 mm的卵泡≥12个,和(或)卵巢体积>10 ml。满足以上3项中的至少2项,并排除迟发型先天性肾上腺皮质增生、库欣综合征、原发性卵巢功能减低或卵巢早衰、功能性下丘脑性闭经、卵巢或肾上腺分泌雄激素肿瘤、甲状腺功能异常、高泌乳素血症等疾病。排除标准:睾酮、泌乳素等激素水平高于正常,合并子宫内膜异位症、子宫内膜炎、宫腔积液或子宫内膜粘连,检查提示输卵管积水未处理者。本中心尚未开展第三代试管婴儿,因此不纳入因需胚胎植入前遗传学诊断(preimplantation genetic diagnosis,PGD)而行试管婴儿的患者。本研究经医院医学伦理委员会审批通过,所有患者均知情同意。
1.2 COH方案
1.2.1 改良长方案 患者口服避孕药(oral contraceptive,OC)撤退性出血的第2~3天开始用醋酸曲普瑞林(达菲林,批号:P01744,法国益普生生物技术公司)3.75 mg降调节,4~5周后复查阴道B超及测定血清生殖激素水平,提示垂体达到本中心降调节标准 [促黄体生成素(luteinizing hormone,LH)<5 U/ml,促卵泡激素(follicle-stimulating hormone,FSH)<5 U/ml,雌二醇(estradiol,E2)<50 pg/ml,子宫内膜厚度<5 mm],使用促性腺激素(gonadotrohins,Gn)启动促排卵。启动剂量根据患者情况每天75~225 U不等,连续4~5 d后复查血清生殖激素水平、阴道B超监测子宫内膜、卵泡发育等情况,依据患者个体情况及时调整药物剂量,当2~3个卵泡直径达18 mm或至少1个卵泡直径达20 mm时,停用Gn。当晚10时注射重组人绒促性素(recombinant human chorionic gonadotrohin,rhCG,艾泽,批号:BA050185,意大利默克雪兰诺公司)250 μg,34~38 h后取卵。
1.2.2 拮抗剂方案 患者口服OC撤退性出血的第2~3天起用Gn促排,启动剂量根据患者情况每天75~225 U不等,连续3~5 d后复查血清生殖激素水平、阴道B超监测子宫内膜、卵泡发育等情况,依据患者个体情况及时调整药物剂量,当达到下列3项条件之一时开始使用注射用醋酸西曲瑞克(思则凯,批号:P00372A,法国默克雪兰诺公司)0.25 mg/d:(1)至少1个卵泡直径≥14 mm;(2)E2>600 pg/ml;(3)LH>10 mU/ml;维持拮抗剂至扳机日诱发排卵,诱发排卵采用注射rhCG 250 μg或醋酸曲普瑞林注射液(达必佳,批号:S10786A,德国辉凌制药有限公司)0.2 mg。
1.2.3 黄体期长方案 患者月经周期第2天开始服用OC,OC第17天用醋酸曲普瑞林0.8 mg降调节,2~3周后复查阴道B超及测定血清生殖激素水平,提示垂体达到本中心降调节标准(LH<5 U/ml,FSH<5 U/ml,E2<50 pg/ml,子宫内膜厚度<5 mm),使用Gn启动促排卵。启动剂量根据患者情况每天75~225 U不等,连续4~5 d后复查血清生殖激素水平、阴道B超监测子宫内膜、卵泡发育等情况,依据患者个体情况及时调整药物剂量,当2~3个卵泡直径达18 mm或至少1个卵泡直径达 20 mm时,停用 Gn,注射 rHCG 250 μg,34~38 h后取卵。
1.3 胚胎移植及临床妊娠 取卵后的第3天选取合适的胚胎进行移植,剩余的胚胎冷冻保存或行囊胚培养。移植胚胎的选择标准:由2个原核发育而来的优质胚胎(优质胚胎的标准:卵裂球数目7~8个,碎片≤20%,卵裂球无明显大小差异的胚胎);若无优质胚胎,选择可移植胚胎进行移植(可移植胚胎的标准:第3天的4细胞Ⅱ级以上或6细胞Ⅲ级以上的胚胎)。移植后予常规黄体支持,移植后第14天行血清人绒毛膜促性腺激素(human chorionic gonadotropin,hCG)检测,若hCG阴性,则说明未妊娠,停用黄体支持治疗;若hCG阳性,则继续黄体支持,移植后第28天行B超检查妊娠囊和胎心,以有妊娠囊及原始胎心搏动为临床妊娠标准。因卵巢过度刺激综合征(ovarian hyperstimulation syndrom,OHSS)高风险而取消移植的标准为注射扳机日E2>5 000 pg/ml或获卵数>30枚或已出现OHSS的症状或体征。
1.4 观察指标 (1)一般情况,包括年龄、不孕年限、不孕类型、受精方式、主要不孕因素、BMI、基础卵泡刺激素(basal follicle-stimulating hormone,bFSH)、基础促黄体生成素(basal luteinizing hormone,bLH)、基础雌二醇(basal estradiol,bE2)、基础睾酮(basal testosterone,bT)等基础激素情况;(2)卵巢刺激情况,包括 Gn用量、Gn 使用天数、扳机日 LH、E2、孕酮(progesterone,P)水平、子宫内膜厚度、获卵数、周期取消数、中重度OHSS发生率;(3)胚胎情况及妊娠结局,包括正常受精率、有效胚胎数、有效胚胎率、优胚数、优胚率、全胚冷冻率、新鲜移植周期数、移植胚胎数、种植率、临床妊娠率、多胎妊娠率、流产率、异位妊娠率等指标,其中有效胚胎数指可移植胚胎包括优质胚胎,有效胚胎率指有效胚胎数与卵裂数的比值,种植率指种植胚胎总数与移植胚胎总数的比值,临床妊娠率指临床妊娠例数与移植周期例数的比值。
1.5 统计学处理 采用SPSS 21.0统计软件。符合正态分布的计量资料以表示,组间比较采用单因素方差分析,两两比较采用SNK-q检验;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Kruskal-Wallis H检验,两两比较采用Nemenyi检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组患者一般情况比较 3组患者年龄、不孕年限、不孕类型、受精方式、主要不孕因素、BMI、基础激素(bFSH、bLH、bE2、bT)比较差异均无统计学意义(均P>0.05),见表1。

表1 3组患者一般情况比较
2.2 3组患者卵巢刺激情况比较 3组患者Gn用量、Gn使用天数、扳机日LH水平、子宫内膜厚度比较差异均有统计学意义(均P<0.05)。两两比较发现,改良组患者Gn用量、Gn使用天数均多于拮抗组,扳机日LH水平低于拮抗组,子宫内膜厚度大于拮抗组,差异均有统计学意义(均P<0.05);改良组患者Gn用量多于黄体组(P<0.05);拮抗组患者Gn用量、Gn使用天数均少于黄体组,中重度OHSS发生率低于黄体组,差异均有统计学意义(均P<0.05)。3组患者获卵数、周期取消率比较差异均无统计学意义(均P>0.05),见表2。
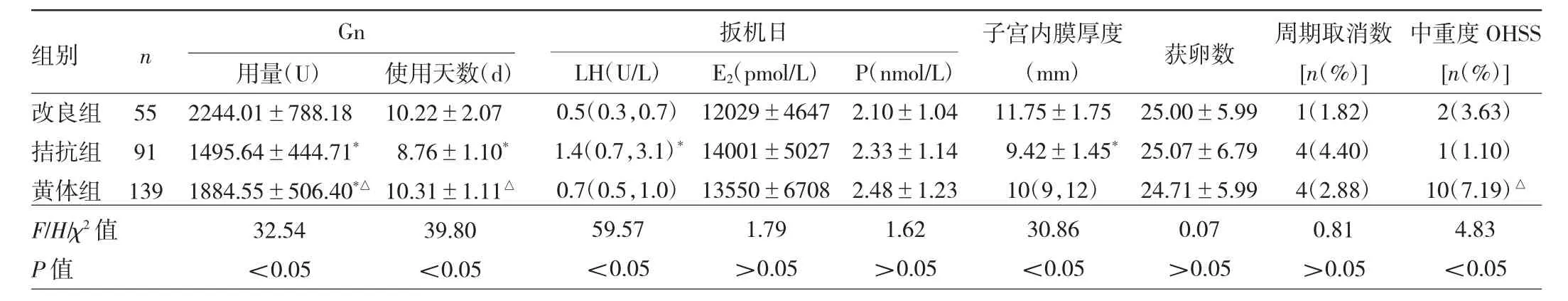
表2 3组患者卵巢刺激情况比较
2.3 3组患者胚胎情况比较 3组患者正常受精率、有效胚胎数、有效胚胎率、优胚数、优胚率、全胚冷冻率、新鲜移植周期数、移植胚胎数比较差异均无统计学意义(均P>0.05),见表3。
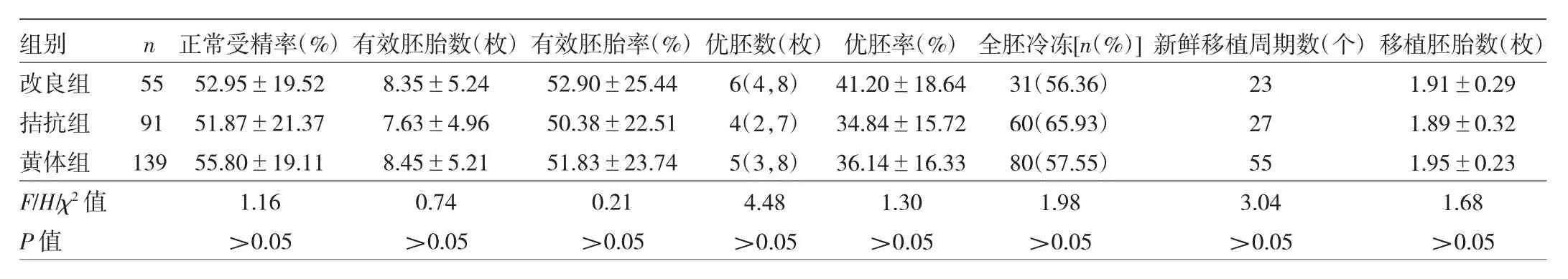
表3 3组患者胚胎情况比较
2.4 3组患者妊娠结局比较 3组患者种植率、临床妊娠率、多胎妊娠率、流产率、异位妊娠率比较差异均统计学意义(均P>0.05),见表4。

表4 3组患者妊娠结局比较
3 讨论
PCOS是一种临床常见的因内分泌代谢紊乱导致的育龄期女性生殖功能障碍性疾病,其内分泌紊乱常表现为高雄激素血症、胰岛素抵抗、LH的高脉冲式分泌及对孕酮的敏感性下降等,约75%的患者伴有无排卵性不孕[7-9]。黄体期长方案因降调节后可以调节卵泡生长发育的同步性,募集更多的有效卵泡,抑制控制性超促排卵过程中LH的升高而被视为经典方案。多数生殖中心采用经典的黄体期长方案抑制内源性早发LH峰,防止黄体过早的黄素化,以期诱导产生高质量的卵子,提高妊娠率[10]。但是由于PCOS患者对Gn的反应范围很窄,易发生OHSS,不仅影响IVF-ET/ICSI的妊娠结局,严重时甚至危及患者生命。近年来学者们对PCOS患者运用拮抗剂方案,其主要优势在于扳机日可以利用促性腺激素释放激素激动剂(gonadotropinreleasing hormone agonist,GnRHa)代替 hCG 扳机,能显著降低甚至完全避免早发型OHSS的发生[11-12]。刘博文等[13]的一项研究共纳入了12篇随机对照试验文献进行Meta分析,发现对于PCOS患者采用拮抗剂方案可以显著降低OHSS发生率,减少Gn天数和Gn剂量,本研究结果提示拮抗组患者Gn使用天数最少,用量最小,与之一致。本研究发现拮抗组患者中重度OHSS发生率低于黄体组,但改良组与拮抗组患者OHSS发生率未见明显差异。大多数研究均表明拮抗剂方案在降低OHSS发生率、Gn使用天数和剂量上有优势,但妊娠结局方面并不总是令人满意的[14]。一项回顾性Meta分析显示拮抗剂方案的新胚移植周期持续妊娠率显著低于长方案[15]。
值得注意的是PCOS患者生育困难不仅仅表现为排卵障碍,子宫内膜容受性下降同样需要引起重视。研究表明PCOS患者糖代谢异常、胰岛素抵抗、子宫内膜蜕膜化信号产生减少,影响子宫内膜蜕膜化,从而降低子宫内膜容受性,同时LH呈高脉冲分泌,LH/FSH比例失调,高雄激素血症等导致子宫内膜容受性相关基因如同源框A10(HOXA10)、肾母细胞瘤蛋白1(WT1)等在胚胎种植的窗口期表达下降,导致内膜与胚胎发育不同步,从而引起促排后妊娠率低、流产率高的现象[16-17]。研究表明使用GnRHa降调节可以改善子宫内膜容受性,利于改善患者的妊娠结局[5,18]。Gn-RHa能够使体内雌激素呈低水平状态,从而抑制子宫内膜细胞增殖,降低自身抗体的产生,使异位内膜病灶萎缩,改善子宫环境;亦可通过增加子宫内膜厚度,增加子宫内膜血流量,调节PCOS患者激素水平等,从而改善子宫内膜容受性,改善妊娠结局[19]。
本研究改良长方案采用卵泡期全量的长效Gn-RHa降调节,使垂体充分降调节,又不至卵巢抑制过深。研究提示改良组扳机日LH水平低,抑制了LH峰的出现及子宫内膜提前向分泌期转化,改善PCOS患者因基础内分泌及代谢紊乱对子宫内膜容受性的影响,同时改良组患者扳机日子宫内膜厚度优于拮抗组,提示改良长方案可以从内分泌水平和子宫内膜厚度方面改善PCOS患者的子宫内膜容受性。马曙铮等[5]的研究表明与拮抗剂方案相比改良超长方案可以提高PCOS患者的受精率。蔡文元等[20]的研究表明对于卵巢高反应患者,改良超长方案能够提高胚胎种植率和临床妊娠率,优于拮抗剂方案。本研究3组患者正常受精率、种植率、临床妊娠率比较差异均无统计学意义,分析其原因可能为样本数偏少,部分患者因预防OHSS而选择全胚冷冻,拮抗剂方案部分患者采用GnRHa板机,不能进行鲜胚移植,故无法在鲜胚移植的胚胎质量上做进一步比较,因此研究结果可能有些偏差,未来需增加样本量并考虑胚胎质量行进一步研究。
综上所述,本研究认为改良长方案可以有效控制PCOS患者促排过程中内分泌状态及LH峰,提高扳机日子宫内膜厚度,改善子宫内膜容受性,不增加OHSS发生的风险,可用于PCOS患者的治疗,但是否有助于提高卵子质量,改善妊娠结局,仍需进一步研究。

