阴道灌洗液细胞因子和胎龄联合检测对羊膜腔感染的预测价值
左家永,王秀玲,柴玉艳,黄安凤
(1.山东省东营市东营区人民医院,东营 257000;2.山东省东营市东营区妇幼保健计划生育服务中心,东营 257000)
胎膜早破(Premature rupture of membranes,PROM)是孕产妇临产期常见的妇产科并发症,发生率较高[1]。发生于胎膜早破时期的羊膜腔微生物入侵(Microbial invasion of the amniotic cavity,MIAC)可造成羊膜腔的感染及炎症反应,增加了孕产妇及新生儿相关并发症如早产、新生儿败血症、神经系统感染甚至死亡等发生的风险[2-4]。羊膜腔在感染的早期缺乏明显的临床症状[5],使用羊水穿刺术等侵入性操作对孕产妇伤害较大,因此,需要一种准确、快速、无创的方法对其进行尽早的诊断。白介素家族的细胞因子如白介素-1β(Interleukin-1β,IL-1β)、白介素-6(Interleukin-6,IL-6)、白介素-8(Interleukin-8,IL-8)等与机体先天免疫及适应性免疫存在紧密联系,有研究报道其对于孕产妇PROM 相关感染具有一定的诊断价值[6-8],但其单指标检测常常存在特异度较低等问题[9]。研究发现,胎龄较小是PROM 及其并发症的危险因素之一,胎龄(gestational age,GA)越低,PROM 时发生羊膜腔感染及相关炎症的几率越大[10]。因此,本研究通过阴道灌洗液细胞因子联合胎龄检测对PROM 合并羊膜腔感染的诊断价值进行评价,旨在为该病的临床治疗及感染预防提供依据。
1 资料与方法
1.1 研究对象 随机选择2016 年5 月~2019 年5 月山东省东营市东营区人民医院孕妇胎膜早破并羊膜腔感染孕产妇44 例为感染组,纳入标准:①胎膜早破的诊断符合《妇产科学》[11]中的要求。②临床资料完整,规律产检。③入院前无抗生素服用史。排除标准:①孕产妇具有糖尿病、高血压等妊娠合并症。②近两周有过发热体温>37.5℃及明确尿路感染。③先天性子宫畸形者。选择同期胎膜早破无羊膜腔感染孕产妇56例为非感染组,另选择50 例未发生胎膜早破的正常分娩孕产妇作为对照组。本研究对象均签署知情同意书,并经医院伦理委员会审核通过。
1.2 方法 羊膜腔感染的诊断参照文献[12]中的标准,将产妇分娩后的胎膜、胎盘经福尔马林固定后制备为病理切片于高倍镜下进行观察,单个视野下≥5 个中性粒细胞浸润,且呈弥散性聚集分布可诊断为羊膜腔感染。感染严重程度:轻度:5~10 个中性粒细胞浸润;中度:11~30 个中性粒细胞浸润;重度:>30 个中性粒细胞浸润。
按照无菌操作,使用无菌注射器抽取生理盐水冲洗阴道后穹窿及宫颈后,收集阴道灌洗液5mL,3000r/min 离心15min 后吸取上清液。IL-1β、IL-6、IL-8 的检测采用双夹心抗体ELISA 法,试剂盒购自上海岚派生物科技有限公司,按照试剂盒说明说明书进行操作,并在酶标仪(美国Bio-Tek 公司)上得出结果。
1.3 统计学分析 收集的实验数据使用SPSS 22.0 进行分析,实验数据中符合正态分布的计量资料采用mean±SD 表示,两组比较采用独立样本t 检验,多组比较采用F 检验,计数资料以例数或率表示,比较采用χ2检验,诊断价值分析采用受试者工作特征曲线(Receiver operating characteristic,ROC)进行评价,以P<0.05 为差异具有统计学意义。
2 结果
2.1 三组研究对象一般资料比较 感染组、非感染组、对照组研究对象在年龄、孕次、胎龄等一般临床资料差异无统计学意义(P>0.05),见表1。
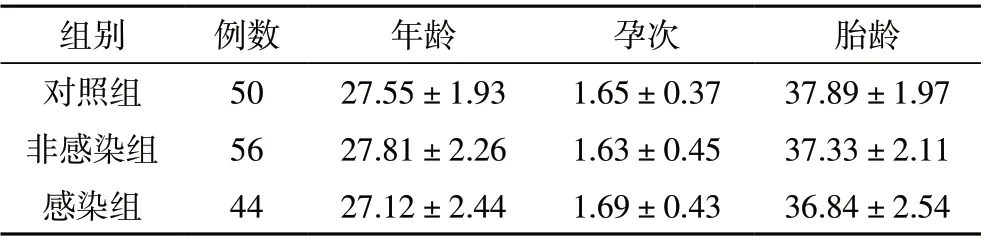
表1 三组研究对象一般资料比较
2.2 三组研究对象细胞因子比较 感染组IL-1β、IL-6、IL-8 浓度均高于非感染组与对照组(P<0.05),非感染组IL-1β、IL-6、IL-8 浓度均高于对照组,差异具有统计学意义(P<0.05),见表2。
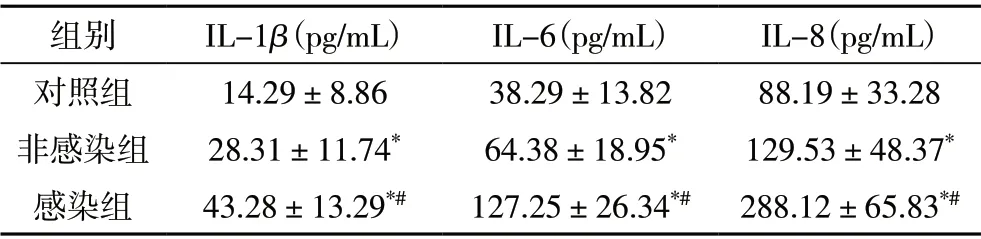
表2 三组研究对象细胞因子比较
2.3 不同感染严重程度细胞因子水平变化 三种细胞因子IL-1β、IL-6、IL-8 水平均随感染的不断加重而增加,差异具有统计学意义(P<0.05),见表3。

表3 不同感染严重程度细胞因子水平
2.4 不同细胞因子联合胎龄检测对PROM 合并羊膜腔感染的诊断价值 与单指标检测相比,三种细胞因子联合胎龄检测对PROM 合并羊膜腔感染的诊断曲线下面积(AUC)、敏感度、特异度等指标均明显升高。IL-6+胎龄联合检测对PROM 合并羊膜腔感染诊断价值最高(P<0.001),见表4、图1。
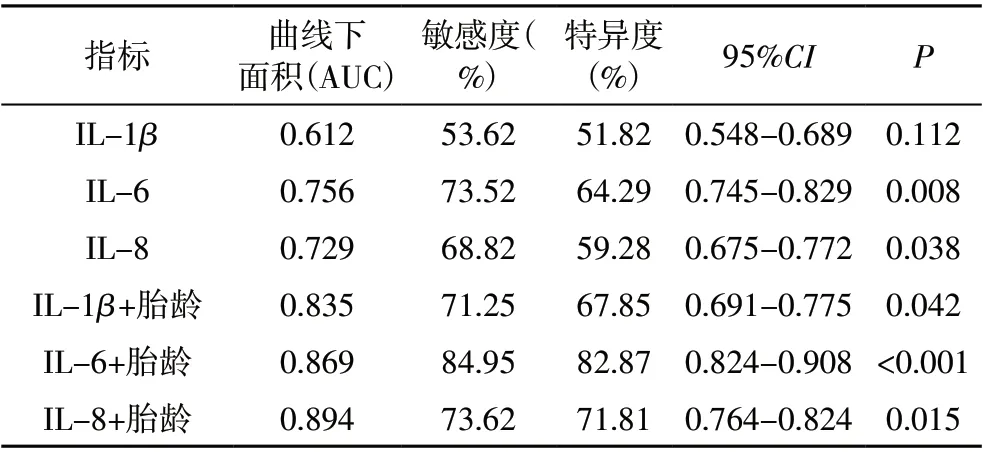
表4 不同细胞因子联合胎龄检测对PROM合并羊膜腔感染的诊断价值
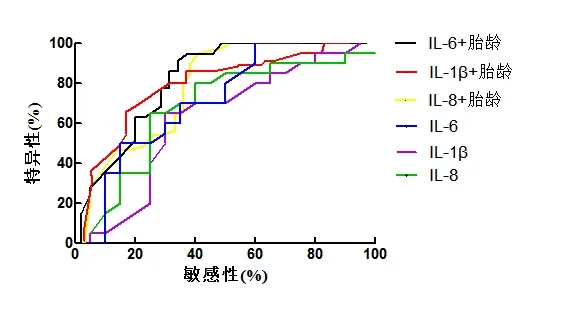
图1 不同细胞因子联合胎龄检测对PROM合并羊膜腔感染的诊断价值
3 讨论
胎膜早破是指孕产妇在自身或外界高危因素的作用下,胎膜稳定性受到破坏,在临床前出现破裂的现象,而胎膜破裂时胎龄未满37 周被称为未足月胎膜早破。PROM 与感染互为因果,是导致早产的主要原因。在众多感染途径中,生殖道感染是造成早产的主要原因,由于孕产妇破膜后机械屏障消失,阴道内病原菌更易通过胎膜破口进入羊膜腔,使羊膜腔感染概率明显增加[13]。病原培养法一直是感染病原确诊的“金标准”,就羊水穿刺术而言,其病原培养相对耗时,由于医院医疗水平的不一致阳性率存在差异,而正常情况下羊水并不会进入血液,通过血液指标检测灵敏度相对较低。当孕产妇发生胎膜早破后羊水自羊膜腔逸出,进入宫颈或者阴道,使阴道中的细胞因子水平升高,Musilova[14]等人的研究也证实了阴道灌洗液细胞因子水平与羊水细胞因子水平无明显差异,因此,宫颈-阴道液即阴道灌洗液细胞因子水平检测作为一种非侵入性检查手段对于反映羊水炎症状态具有较好的临床应用价值。
有学者[10]人研究表明,胎龄为20-27 周时胎膜早破发生感染概率接近70%,而胎龄为33-35 周时发生感染的概率低于30%。胎龄越大,意味着胎儿成熟程度越高,此时发生胎膜早破或早产,母体及新生儿可能更接近正常分娩时的免疫状态更为接近,我们的结果也说明了这一点,感染组胎龄相对较小,而非感染组和对照组胎龄依次升高。Kyung[15]等人的病例报告结果显示,发生胎膜早破时的胎龄越低,因尿浆蛋白引起的羊膜内感染的早产儿羊膜内炎症反应强度越高,这对早期胎膜早破患者的抗生素选择具有重要意义。
IL-6 是被检测的最多的PROM 细胞因子之一,该因子可在机体发生急性炎症反应时迅速产生,具有较强的促炎作用。近年来国内外有多项研究结果证明了多种细胞因子及蛋白对于羊膜腔感染的诊断价值,如热休克蛋白70(Heat shock protein 70,HSP70)[11]、肿瘤坏死因子-α(Tumor necrosis factor,TNF-α)[16]、C 反应蛋白(C reactive protein,CRP)、粒细胞集落刺激因子(Granulocyte-colony stimulating factor,G-CSF)[12]等,本研究结果显示除IL-6 外,IL-1β、IL-8 对与PROM 发生羊膜腔感染也具有一定的诊断价值,但就ROC 分析结果而言,IL-6 还是诊断价值最高的生物标志物。目前关于IL-8 在PRROM 合并羊膜腔感染的患者水平的报道存在差异。陈刚[17]等人的通过免疫荧光染色证明了PROM 合并羊膜腔感染的女性阴道分泌物样本中IL-6 水平上升,对感染的诊断价值较高。吴垚等人[18]的研究结果也说明了IL-6、IL-8 对于羊膜腔感染具有监测价值。但有学者[19]的研究结果却显示大多数早产(Preterm labor,PL)女性羊膜腔的微生物入侵造成的羊膜腔内感染水平与促炎细胞因子IL-1β和IL-6 水平显著相关,但与IL-8 无关。这些结果共同说明了羊膜腔中的细菌微生物可能参与先天免疫的激活,导致促炎性羊膜内细胞因子表达发生改变,进一步增加了PROM及PL 的概率,同时还解释了在这种情况下早期合理运用抗生素治疗比宫缩抑制剂成功率更高的原因。
综上,我们的研究证实了阴道灌洗液细胞因子联合胎龄检测对于PROM 合并羊膜腔感染具有较好的早期诊断价值,由于样本量较少,未进行多中心、大样本的综合研究,这是本研究的主要不足,该病的深入机制仍有待于进一步研究。

