CT在腰椎间盘突症出中的应用
朱兆洋
(淮安工业园区人民医院放射科 江苏 淮安 223306)
椎间盘是位于椎体间的盘状纤维软骨结构,具有够缓冲脊椎压力、分散脊椎应力的功能。椎间盘组织成分、生理结构的改变即可导致腰椎间盘突出,为腰腿痛、坐骨神经痛最常见的病因,也是椎管疾病发病率最高的疾病[1]。CT诊断腰椎间盘突出方便、快捷、无创、价格适中,不仅可以直观观察椎间盘突出的部位、大小、形态,而且CT改变与临床症状密切相关,为临床治疗方案的选择提供影像信息[2]。本文对近年来腰椎间盘突出症的CT资料进行分析,以提高CT在腰椎间盘突出症中的临床应用价值。
1 资料与方法
1.1 一般资料
选择2018年1月—2020年12月在我院就诊的97例具有腰痛、坐骨神经痛、下肢疼痛等症状,腰神经压迫试验阳、直抬腿试验阳性,拟诊断腰椎间盘突出症的患者作为分析对象。患者及家属对本次研究知情,且自愿参与,并签署知情同意书。97例患者中,男59例,女38例,年龄31~75岁,平均(46.6±12.4)岁,病程3 d~13个月,平均(3.7±1.4)个月。纳入标准:①临床资料完整;②椎间盘突出最终经MRI、手术等确诊。排除标准:①资料不完整;②妊娠等不宜行CT检查的患者。
1.2 方法
选用德国SIEMENS SCOPEI6排螺旋CT,管电压120 kV,管电流300 mA,层厚、层间距3 mm,矩阵512×512,螺距1.0,扫描范围腰3~骶1。患者取仰卧位,屈曲双腿,垫高臀部,平扫时尽可能与椎间隙走向保持平行,通过软组织窗、骨窗观察腰椎间盘突出症基本情况。观察内容;是否存在腰椎间盘突出,椎间盘突出的位置、形态、类型,是否有钙化、许莫氏结节;硬膜外脂肪层、硬膜囊、神经根形态,邻近椎骨等情况。
1.3 观察指标
分析CT检查结果,CT征象与临床症状的相关性。临床症状依据下腰痛评估量表评估,内容包括本体疼痛感觉、直腿抬高试验、椎旁压痛等10项指标,总分30分,分值越大症状越重,分值>20分为重度,<10分为轻度,10~20分为中度。
1.4 统计学方法
采用SPSS 22.0统计软件进行数据处理。正态分布的计量资料采用均数±标准差(±s)表示,组间比较采用t检验,计数资料用频数和百分比(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 临床诊断结果
97例患者中,82例确诊腰椎间盘突出,其中轻度26例,占比为31.71%,中度42例,占比为51.22%,重度14例,占比为17.07%。
2.2 CT诊断结果
82例确诊患者中,CT诊断椎间盘突出82例,CT诊断椎间盘突出灵敏度与特异度均为100%,漏诊率与误诊率为0%。82例患者中,腰椎间盘L3~L4突出12例,占比14.63%;L4~L5突出43例,占比52.44%;L5~S1突出27例,占比32.93%。CT突出分型,中央型44例,占比53.66%;旁侧型27例,占比32.93%;椎间孔型8例,9.76%;极外侧型3例,占比为3.66%。
2.3 CT诊断结果与临床症状相关性
临床症状严重程度与突出物形态、髓核突出病理类型、髓核疝密度、水平面突出大小、神经根压迫方式、硬膜囊前后径存在相关性(P<0.05)。见表1。
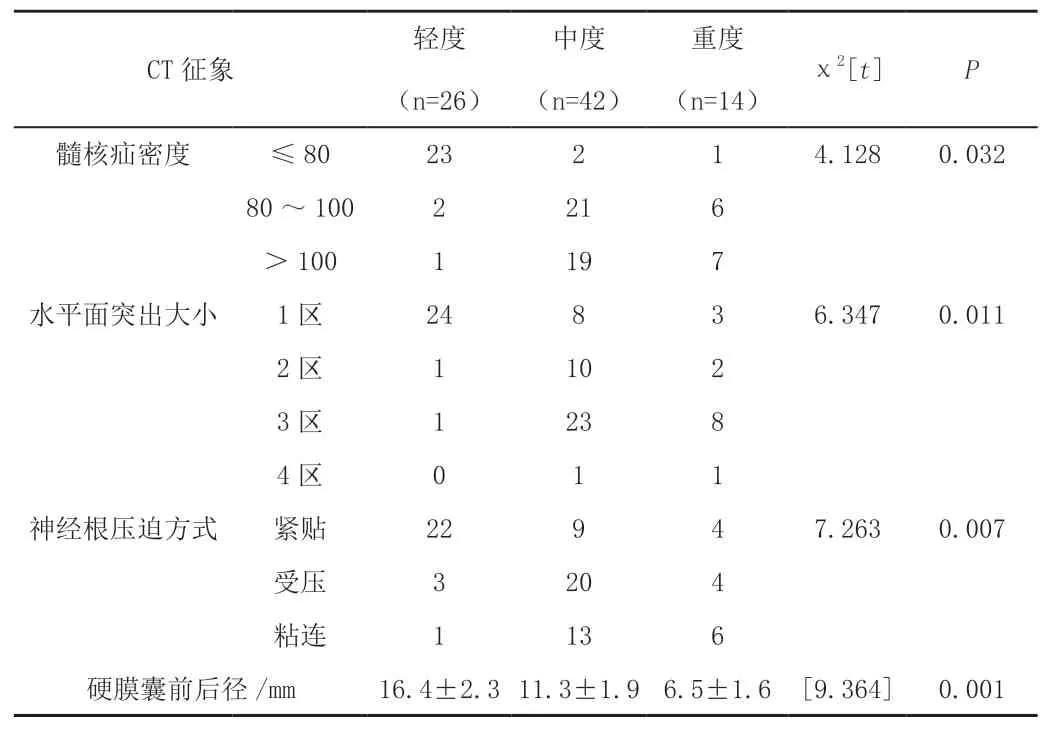
表1 (续)

表1 CT诊断结果与临床症状相关性 单位:例
3 讨论
椎间盘突出的发病机制目前尚未完全阐明,主要存在以下学说[3]:①机械力学学说:长期不良姿势或异常运动导致脊柱负荷过大,椎间盘承压过大、受力不均,引起椎间盘变性、突出,如体重指数过大、久坐,长时间弯腰、腰部损伤等。②基质金属蛋白酶学说:椎间盘中无活性的基质金属蛋白酶原被激活,诱发椎间盘弹性降低、退变、突出。③免疫炎症学说:椎间盘内炎症反应介导椎间盘细胞凋亡、退变。④基因控制学说:青少年椎间盘突出症提示椎间盘突出可能与遗传基因存在相关性,目前可能椎间盘突出存在关联的基因有人类聚集蛋白聚糖等位基因、FasL、CASP-9、转化生长因子-β1-509等。⑤其他学说:如多因素学说等。
椎间盘突出引发疼痛的机制。①神经根机械压迫机制:突出的椎间盘压迫神经根,导致局部血流障碍与代谢异常,引起缺血、水肿、酸性代谢产物积聚。此外临床通过手术切除突出的椎间盘解除压迫后,患者疼痛症状得到明显缓解,也从侧面证实机械压迫是椎间盘突出疼痛产生的重要原因[3]。②神经根炎性刺激机制:退化椎间盘中的炎症因子,如肿瘤坏死因子-α、环加氧酶-2等引起神经根炎症,改变腰椎生物力学状态,造成组织损伤,产生疼痛症状。③细胞凋亡机制:细胞凋亡引起椎间盘老化、变性、退变,影响椎间盘正常生理功能,产生疼痛。④椎间盘自身免疫机制:椎间盘为无血管封闭结构,纤维环破裂导致椎间盘与机体免疫系统接触产生自身免疫反应,诱发神经根慢性炎症反应。⑤生物力学机制:椎间盘突出导致脊柱垂直不稳,关节突损伤,小关节软骨负载和骨赘生长,产生疼痛[4]。
CT在椎间盘突出中的临床价值。椎间盘突出症的临床影像诊断方法包括X线平片、椎管造影、MRI、CT。X线平片无法直接显示椎间盘,诊断椎间盘突出主要依赖椎间隙变窄、许莫氏结节等间接征象[5];椎管造影存在创伤、准确率低,临床已基本不用;MRI诊断准确率高,对脊髓变形、椎间盘变形、硬膜囊受压等检出率高于CT,但MRI设备昂贵,普及率低[6]。CT诊断椎间盘突出灵敏度与特异度高,诊断速度快,对钙化、椎间盘积气、椎弓、小关节等骨结构诊断价值高[7]。此外,CT通过多平面三维重建技术可以准确判断椎间盘突出物的部位、大小、形态,有无骨质增生、韧带有无骨化、是否合并椎管狭窄,且不受椎体位置、角度等影响,可为临床提供更丰富的影像信息[8]。
椎间盘突出CT征象与患者临床症状的相关性。本组研究结果显示,椎间盘突出患者临床症状的轻重与突出物形态、髓核突出病理类型、髓核病密度、水平面突出大小、神经根压迫方式、硬膜囊前后径等密切相关(P<0.05),与宋鹤[9]研究结果一致。椎间盘突出物形态不规则,对神经压迫越明显,症状越重;髓核脱出、游离、萎缩、瘢痕表明髓核突出重,对神经及周围组织刺激重,故临床症状也重;髓核疝密度增高表明髓核骨化明显,形成骨样结节将对神经根造成不可逆的病理改变;水平面显示突出大小、显示突出的压迫部位,硬膜囊前后径直接显示突出严重程度;神经根压迫方式显示神经是否受压、刺激,与临床神经刺激症状直接相关[6]。因此椎间盘突出CT征象与患者临床症状密切相关,对椎间盘突出CT征象的分析可为临床治疗方案的选择、治疗效果的预判具有重要价值。
综上所述,CT在腰椎间盘突出症中具有重要的临床应用价值,但如果扫描野不够,扫描层数不够,存在漏诊可能,当髓核脱出块较大,脱出至神经根内或囊内需要对结核、肿瘤进行鉴别,以免误诊。

