ERCP联合腹腔镜术治疗胆总管结石伴胆囊结石的效果及安全性分析
王甫誉 缪丁丁 程新生 魏巍巍 华中科技大学协和深圳医院肝胆胰腺外科,广东省深圳市 518052
胆结石是胆道系统常见病,依据发生部位不同可分为胆囊结石、肝外胆总管结石和肝内胆管结石,结石多为原发,其发生与胆道感染、胆汁淤积、胆道寄生虫等存在密切关系,可引起疼痛、发热、黄疸等症状,或继发胆总管梗阻、急性化脓性胆管炎等,重者甚至可能出现感染性休克,危及生命[1]。手术是临床治疗本病的重要方法,其中腹腔镜胆囊切除术(LC)是现阶段临床治疗胆囊结石的金标准[2],而对于胆总管结石,传统方法为胆总管切开取石+T管引流,手术创伤较大,且需留置较长时间的T管,术后恢复慢,易导致并发症[3]。经内镜逆行性胰胆管造影(ERCP是现阶段广泛应用于临床的胆总管结石微创治疗技术,本文现择取我院近年收治病例,探究ERCP联合LC治疗胆总管结合伴胆囊结石的临床疗效与安全性,报道如下。
1 资料与方法
1.1 一般资料 抽取2018年1月—2020年10月我院收治的胆总管结石伴胆囊结石患者70例为观察对象,按随机数字表法分为两组。试验组(35例):男19例,女16例;年龄43~67岁,平均年龄(57.31±8.62)岁;病程1~6年,平均病程(2.81±0.53)年;胆总管结石最大直径3.4~8.8mm,平均胆总管结石最大直径(5.31±0.66)mm;合并黄疸22例,化脓性胆管炎13例,胆源性胰腺炎4例;伴发高血压11例,糖尿病5例,慢性阻塞性肺疾病(COPD)4例。对照组(35例):男18例,女17例;年龄42~69岁,平均年龄(56.54±8.39)岁;病程1~5年,平均病程(2.84±0.49)年;胆总管结石最大直径4.3~9.0mm,平均胆总管结石最大直径(5.34±0.57)mm;合并黄疸20例,化脓性胆管炎14例,胆源性胰腺炎3例;伴发高血压12例,糖尿病4例,COPD 4例。本研究获伦理委员会审批通过,患者签署知情同意书。两组基线资料对比无统计学差异(P>0.05),具有可比性。
1.2 选择标准 纳入标准:(1)患者有上腹疼痛病史,或伴发热、黄疸等症状,影像学检查证实胆总管结石伴胆囊结石,或影像学检查可疑但经手术得到证实;(2)胆总管结石最大径<10mm;(3)70岁以下成年患者;(4)一般状况良好,腹腔镜手术指征,ASA麻醉分级Ⅰ~Ⅱ级;(5)临床资料齐全。排除标准:(1)合并重症急性胆源性胰腺炎,或并发感染性休克;(2)既往上腹部手术史,腹腔内粘连,不宜进行腹腔镜手术;(3)胆总管狭窄或畸形扩张;(4)合并其他胆道系统结石或伴胆道恶性肿瘤、Mirizzi综合征等疾病;(5)未控制高血压、糖尿病;(6)凝血功能障碍;(7)造影剂过敏或伴有幽门梗阻、胃大部切除等不宜进行ERCP的患者。
1.3 方法
1.3.1 试验组(LC+ERCP术):患者常规术前检查,视情况予以急诊手术,或先采用一般措施控制炎症,治疗基础疾病,再行择期手术,常规手术前准备。患者口服胃镜胶囊,预留牙垫,手术采用仰卧位,气管插管全身麻醉,常规消毒铺巾。采用标准四孔法施术,于脐下缘10mm、剑突下10mm、右腋前线、右侧肋缘锁骨中线处,分别做10mm观察孔、10mm主操作孔和2个5mm副操作孔,常规建立人工气腹,维持气腹压在12mmHg(1mmHg=0.133kPa)左右,置入腹腔镜与手术器械。内镜下充分探查,电钩解剖胆囊三角区,游离胆囊动脉,钳夹后离断,游离胆囊管,远端上钛夹,剥离胆囊,充分电凝止血,将胆囊置入标本袋中,经脐部切口取出体外。剪开部分胆管侧胆囊管,送入弓形乳头切开刀至胆总管,胆道造影确认插管成功后,送入斑马导丝至十二指肠肠腔。调整患者头部使偏向左侧,经口插入十二指肠镜至十二指肠降段,找到乳头和导丝,以取石网篮套住导丝,经十二指肠镜活检孔道拉出。将弓形刀插入胆总管,拉出导丝,头端顺切开刀插入肝内胆管。透视条件下行十二指肠乳头插管造影,观察胆总管结石数目、位置及大小等,于适当位置切开乳头,或联合采用球囊适度扩张乳头后,以取石网篮直接取出结石。对于体积过大、取出困难的结石,联合采用取石球囊或以碎石网篮绞碎的方法辅助取石。术后常规退器械,消气腹,留置鼻胆管引流,缝合切口,术毕。
1.3.2 对照组(LC+LCBED):本组术前处理、手术准备与LC施术方式同实验组一致,术中内镜直视下剥离胆囊,显露胆总管后,于胆总管和肝总管交界位置处,以电钩纵行切开胆总管前壁10~15mm,视情况扩张球囊后,置入胆道镜,探查胆管并以取石网篮联合胆道置管冲洗的方式去除结石,放置18~22F的T管,可吸收线缝合胆总管。术后常规退器械,消气腹,留置腹腔引流管,缝合切口,术毕。
1.4 观察指标与评价标准 观察两组基本治疗指标,包括手术时间(开始切皮至切口缝合完毕)、术中出血量、中转手术率、术后引流时间、术后住院时间、结石残余率,评价临床疗效。统计并发症,包括高淀粉酶血症、胆道出血、急性胰腺炎、胆漏。
1.5 统计学方法 以SPSS21.0软件统计分析所得数据,计量以均数±标准差表示,行t检验,计数资料以率(%)表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 疗效评价 试验组34例患者LC+ERCP术顺利完成,1例因取石困难中转LCBED,手术成功率97.14%;对照组35例患者LC+ LCBED术均顺利完成,无中转开腹,手术成功率为100.00%;组间差异无统计学意义(χ2=1.015,P>0.05)。术后复查,试验组术后无结石残留,一次结石清除率为100.00%;对照组术后2例结石残留复行取石,一次结石清除率为94.29%;组间差异无统计学意义(χ2=2.059,P>0.05)。
2.2 治疗指标 两组手术时间与术中出血量比较无统计学差异(P>0.05),试验组术后引流时间与住院时间均短于对照组,差异有统计学意义(P<0.05),见表1。
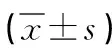
表1 两组基本治疗指标比较
2.3 手术并发症 两组手术并发症发生率无统计学差异(χ2=0.216,P>0.05),见表2。

表2 两组手术并发症比较
3 讨论
对于胆总管结石合并胆囊结石的患者,LC是处理胆囊结石安全有效的方式,目前已在临床广泛开展,技术成熟,疗效确切,安全性高,胆总管结石是临床治疗的重点和难点[4]。胆总管探查取石是临床治疗胆总管结石的常规方法,以往临床施术采用开腹方式,近年随着腹腔镜的使用,手术操作可于内镜技术下开展,虽然大大减少了患者腹壁创伤及由此所引起的并发症问题与康复延缓,但患者术后仍需要留置T管,痛苦较大,而且可能因为胆汁、电解质及液体丧失,造成消化功能与机体内环境紊乱,特别是对于老年患者而言,治疗体验欠理想[5-6]。
ERCP出现于20世纪60年代,发展到现在已经成为一项成熟的胆结石治疗技术,具有创伤小、手术时间短、并发症风险低、安全性高的技术优势[7]。以往,临床以此联合LC治疗胆总管结合伴胆囊结石时,采用分期手术,住院时间延长,住院费用增加,而且ERCP后的分期等待时间里,胆道内的结石可能再次落入胆总管,导致二次手术,加重患者疾病痛苦[8]。而后,国内外学者尝试以LC联合ERCP对胆总管结石伴胆囊结石患者进行一期治疗,一次手术同时解决两处结石,后经实践证实也是安全可行的[9]。与LCBED相比, ERCP治疗胆总管结石最大的技术优势在于术后不用留置T管,不破坏胆道连续性,从而有利于术后早期康复。而且此法作为微创技术,对于胆管直径要求不大,绝大多数的胆总管结石患者均可以此解决问题[10]。
本文中,两组治疗胆总管结石伴胆囊结石的手术成功率与一次结石清除率均无统计学差异(P>0.05),与文献报道结论相符[11],肯定了LC联合ERCP与LC联合LCBED两种治疗方案治疗此类疾病的临床有效性与可行性。另外,治疗后试验组患者引流时间与住院时间均短于对照组,与文献报道结论相符[12],提示LC联合ERCP手术创伤小,术后恢复更快,更具临床优势。不过值得注意的是,并非所有胆总管结石患者均适宜采用ERCP进行治疗,造影剂过敏、严重心肺功能不全、严重门脉高压并食管胃底静脉曲张以及合并其他因素所致十二指肠镜无法达到十二指肠降段为禁忌证。另外,该术有导致消化道穿孔、胰腺炎等严重并发症可能,因此临床应用需严格把握适应证,术前制定好详细手术方案,将风险降至最低。
综上所述, ERCP联合腹腔镜术治疗胆总管结石伴胆囊结石效果确切,结石残余率低,术后恢复快,无须长期带T管,应用安全有效,值得临床推广。

