老年脑卒中患者静脉留置针留置时间相关因素分析及护理对策
居长会,王 越,周学萍,嵇 静
(高邮市人民医院 江苏高邮225600)
脑卒中是脑血管疾病急性发作,造成脑供血动脉狭窄、闭塞或非外伤性的脑实质出血。老年人是该病的高发人群,主要包括缺血性脑卒中和出血性脑卒中两种类型,根据不同类型患者可表现为突发性一侧肢体偏瘫无力、头痛眩晕、吞咽功能及感知觉障碍等症状,严重者会出现意识改变,不仅影响患者日常生活质量,还会威胁患者生命安全[1]。重组组织型纤溶酶原激活剂因其可有效缓解脑缺血区的血流障碍,成为缺血性脑卒中患者发病初期时治疗的首选,而神经保护类药物有改善神经功能等优势,广泛应用于脑卒中患者。同时,为降低反复穿刺对患者造成的伤害,静脉留置针因其在血管内留置时间较长、对血管起保护性作用等优势,广泛应用于脑卒中患者的治疗中[2]。但受到多种因素影响,容易导致留置时间缩短。因此,及时、有效地实施护理措施十分关键。本研究通过分析老年脑卒中患者静脉留置针留置时间的相关因素,并探讨相应护理对策,取得满意效果。现报告如下。
1 资料与方法
1.1 临床资料 择取本院2020年1月1日~12月31日期间收治的220例老年脑卒中患者作为研究对象,根据留置时间不同分为<72 h组和72~96 h组各110例。入组标准:①经颅多普勒超声(TCD)探测、经动脉B型超声检查、头颈部磁共振血管造影(MRA)、头颅CT、高分辨磁共振成像(HRMRI)等影像学检查,发现有明显出血、血管畸形、狭窄程度超过70%及痉挛等血管病理性改变,再通过应用“FAST”判断法确诊,符合脑卒中诊断学标准者;②年龄≥60岁者;③实施静脉留置针操作前,穿刺部位周围皮肤无破损、瘢痕或炎症者;④对无菌透明敷贴、肝素及碘伏等无过敏史者。排除标准:①合并较严重的颅脑外部损伤出血、急性心肌梗死、心肺功能衰竭等疾病者;②近期曾做过较为大型的开颅、胸腔以及盆腔脏器等手术者;③患有艾滋病(HIV)、病毒性肝炎、梅毒以及乙型肝炎等血液传染性疾病者;④合并冯·维德布兰德氏病(VWD)、弥散性血管内凝血(DIC)以及免疫性血小板减少性紫癜等凝血功能出现严重障碍疾病者。
1.2 方法 通过对220例老年脑卒中在院内实施静脉留置针治疗患者的临床基本资料进行回顾性分析,分析静脉留置针留置时间的影响因素,主要包括性别、型号、穿刺部位、年龄、糖尿病史、药物性质、封管液、固定方式等相关因素。本次研究共发放220份调查问卷,回收有效问卷220份,有效回收率为100.00%。

2 结果
2.1 两组不同置管时间患者相关因素比较 两组在穿刺部位、糖尿病史、药物刺激性、封管方式、封管液性质及固定方式等相关因素方面比较差异有统计学意义(P<0.05),在性别、年龄、置管型号等相关因素方面比较差异无统计学意义(P>0.05)。见表1。
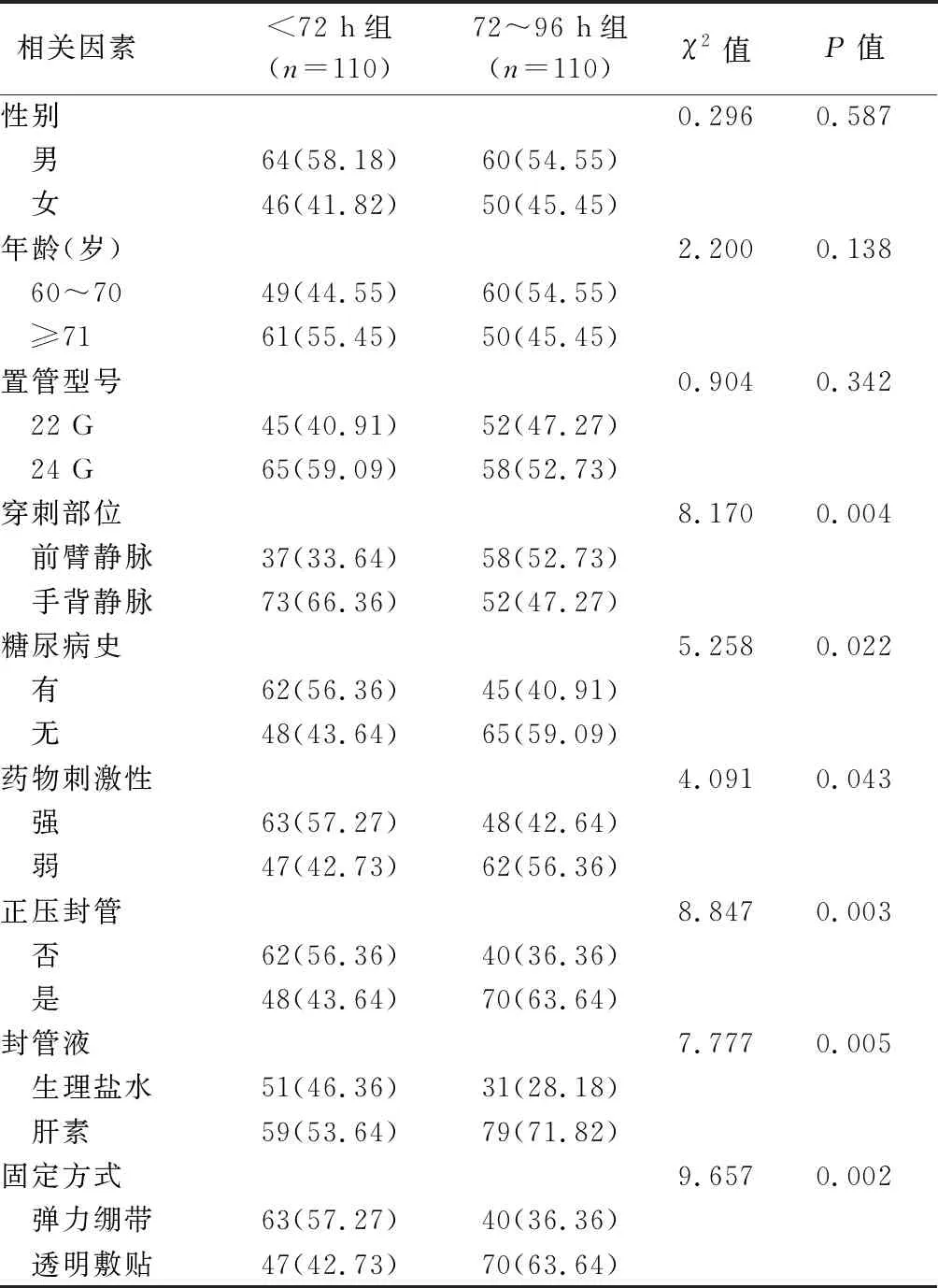
表1 两组不同置管时间患者相关因素比较[例(%)]
2.2 静脉留置针置管时间Logistic回归分析 手背静脉穿刺、非正压封管及弹力绷带固定等因素是静脉留置针留置时间短的主要因素(P<0.05)。见表2。
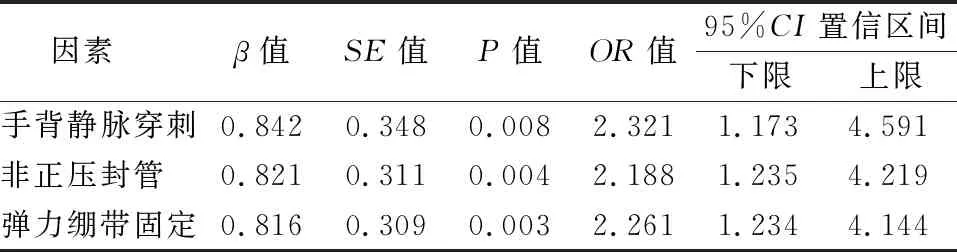
表2 静脉留置针置管时间Logistic回归分析
3 讨论
随着现代化科技手段不断发展,我国医疗卫生条件及社会经济水平也得到改善,静脉留置针不仅可以减少护理人员工作量,还能有效减轻因反复穿刺给患者带来的痛苦,是部分患者静脉给药治疗的首选。同时,在互联网信息技术取得长足发展的基础上,医学相关知识在社会生产生活中得到普及,人们对自身健康的重视程度日益增加,脑卒中作为老年疾病中发病率较高、病死率也相对较高的脑血管系统性疾病,已经引起人们的广泛关注。相关资料显示,全球每年新发病例超过200万例,年发病例约为217/100000,近年来也呈逐渐增长趋势,致残率高达60%以上[3]。发生脑卒中后会导致患者意识功能出现障碍、头痛呕吐、双眼视物能力减退及突发性一侧肢体偏瘫或面部麻木等临床症状,临床上常采用静脉留置针输注甘露醇、营养神经药物等治疗方法,以减轻脑水肿、降低颅内压、促进神经功能的恢复,但在使用过程中易发生堵管、静脉炎、皮肤局部压力性损伤及局部感染等不良反应,不仅缩短了静脉留置针留置时间,严重时还会影响患者生命安全[4]。因此,根据静脉留置针留置时间长短的相关因素,实施针对性护理干预措施尤为重要。
3.1 穿刺部位 本研究发现,<72 h组的手背静脉穿刺占66.36%,72~96 h组手背静脉穿刺占47.27%,在留置静脉留置针过程中,护理人员根据患者自身血管及皮肤状态,对老年患者易由于手背部皮下脂肪减少所致皮肤松弛,不便于穿刺[5]。此外,手背部静脉血管外观弯曲、内径短小,不便于留置针穿刺后固定,加之手掌长期活动,增加留置针脱出和液体渗出的发生风险,缩短留置时间[6]。本次回顾性分析发现,前臂静脉血管与手背血管相比,具有粗、直、弹性强、血流速度快等优点,对刺激性强及快速高压输注的药物,不易渗出和引发静脉炎[7-8]。因此,护理人员应选择适合的血管,在保证药物输注治疗有效性的前提下,降低留置后相关并发症的发生风险[9]。
3.2 封管方式 本研究发现,<72 h组正压封管占43.64%、肝素封管法占56.36%,72~96 h组正压封管占63.64%、肝素封管法占71.82%。输液器快速封管法是将输液器调节阀调节至最大输注1 min,待液面快速下降时,反折留置针尾部延长管后夹闭,可有效减少血液回流;而正压封管是通过留置针延长管连接注射器,静脉推注肝素封管2 ml,在推注过程中采用正压推注,一边推注一边拔出针头,该技术可同时实现输液器快速封管和减少血液回流,还可通过不破坏凝血机制预防穿刺部位凝血、渗液回血及堵管等并发症发生。另外,部分老年脑卒中患者由于脂质代谢异常及血液高凝状态等原因会增加留置针堵管发生率,从而导致留置针留置时间缩短。因此,护理人员应针对患者具体情况及凝血功能情况酌情选择封管液正压封管,以降低堵管发生率,延长留置针留置时间。
3.3 固定方式 本研究发现,<72 h组透明敷贴固定占42.73%,72~96 h组透明敷贴固定占63.64%。穿刺成功后,常使用无菌透明敷贴固定静脉留置针,若在穿刺处采用弹力绷带固定方式,可能导致局部血液循环受阻引起微血栓,进而影响留置针使用时间,且长时间弹力绷带固定还可能造成局部皮肤因出汗潮湿,影响血液循环,容易造成压力性损伤。为了更好地固定静脉留置针,在静脉穿刺成功后,应使用无菌透明敷贴无张力方式粘贴,并将穿刺者姓名、穿刺日期和时间进行详细记录[10]。
综上所述,对老年脑卒中静脉留置针留置时间相关因素进行分析,与留置时间关系相对密切的因素为穿刺部位、封管液和封管方式、固定方式等,护理人员应针对性开展预防性干预措施,避免发生由于外源性因素所致的留置时间缩短而影响临床治疗效果。

