Neurothekeoma 2例
杨 虎,侯林虎,侯卫华,刘艳锋,李启萌,赵红丽
作者单位:1武警河北省总队医院病理科,石家庄 0500812解放军联勤保障部队第九八九医院平顶山医疗区(原第一五二中心医院)病理科,平顶山 467099
例1,女性,41岁,因发现左侧鼻腔肿物1个月就诊。专科检查:左侧鼻前庭上部见一花生粒大小粉红色圆形肿块,表面光滑,质硬,活动度差,无明显压痛。鼻腔通气可,鼻黏膜轻度充血,鼻中隔无明显偏曲,双侧下鼻甲不大,各鼻道未见明显分泌物。例2为会诊病例,女性,27岁,因发现左侧前臂皮肤斑疹样肿物1年就诊并手术切除,术后25个月未见复发。
病理检查例1,灰白色带皮组织1块,大小1.2 cm×0.9 cm,其上可见一圆顶状隆起,大小1 cm×1 cm,高出表皮0.6 cm,表面光滑,肿物切面呈实性,灰白色,质地中等,无包膜及坏死。例2为会诊病例。2例肿瘤镜下可见肿瘤呈大小不等的结节状或丛状和片状,小结节多分布于肿瘤前缘,少数小结节周围由致密的玻璃样变的胶原纤维环绕;肿瘤近表皮侧小结节融合,呈实性片状。结节内黏液样基质丰富,细胞呈簇状、漩涡状、束状排列,有围绕血管聚集分布或螺旋状生长趋势(图1)。片状排列区域肿瘤细胞丰富,伴少量黏液样基质,其内可见玻璃样变的胶原纤维。肿瘤细胞呈上皮样或单核组织细胞样至梭形,胞质丰富,淡嗜伊红色或泡沫状,胞界模糊,核圆形、扭曲至不规则形,染色质细,部分为泡状核,可见小核仁,核膜厚,核分裂易见,可见双核或多核瘤巨细胞(图2)。肿瘤边界不清,呈浸润性生长。例1部分肿瘤细胞有一定的不典型性,表现为核大扭曲,染色深,核膜粗糙,肿瘤深部一些结节浸润破坏骨骼肌和淋巴管(图3、4)。2例均未见表皮受累;肿瘤内黏液样基质比例<10%;间质胶原纤维组织增生伴玻璃样变及较多淋巴细胞和浆细胞浸润。
免疫表型:2例肿瘤细胞vimentin、CD10(图5)、CD68(图6)、D2-40均阳性;Ki-67增殖指数:例1约25%,例2约10%;例1的MiTF阴性,例2未检测。PGP9.5、CKpan、EMA、CD34、CD117、HMB-45、S-100、SOX-10、p53(野生型)、CD99、p16、p63、SMA、Syn、CD57、NF、ALK和TFE-3均阴性;骨骼肌desmin阳性。
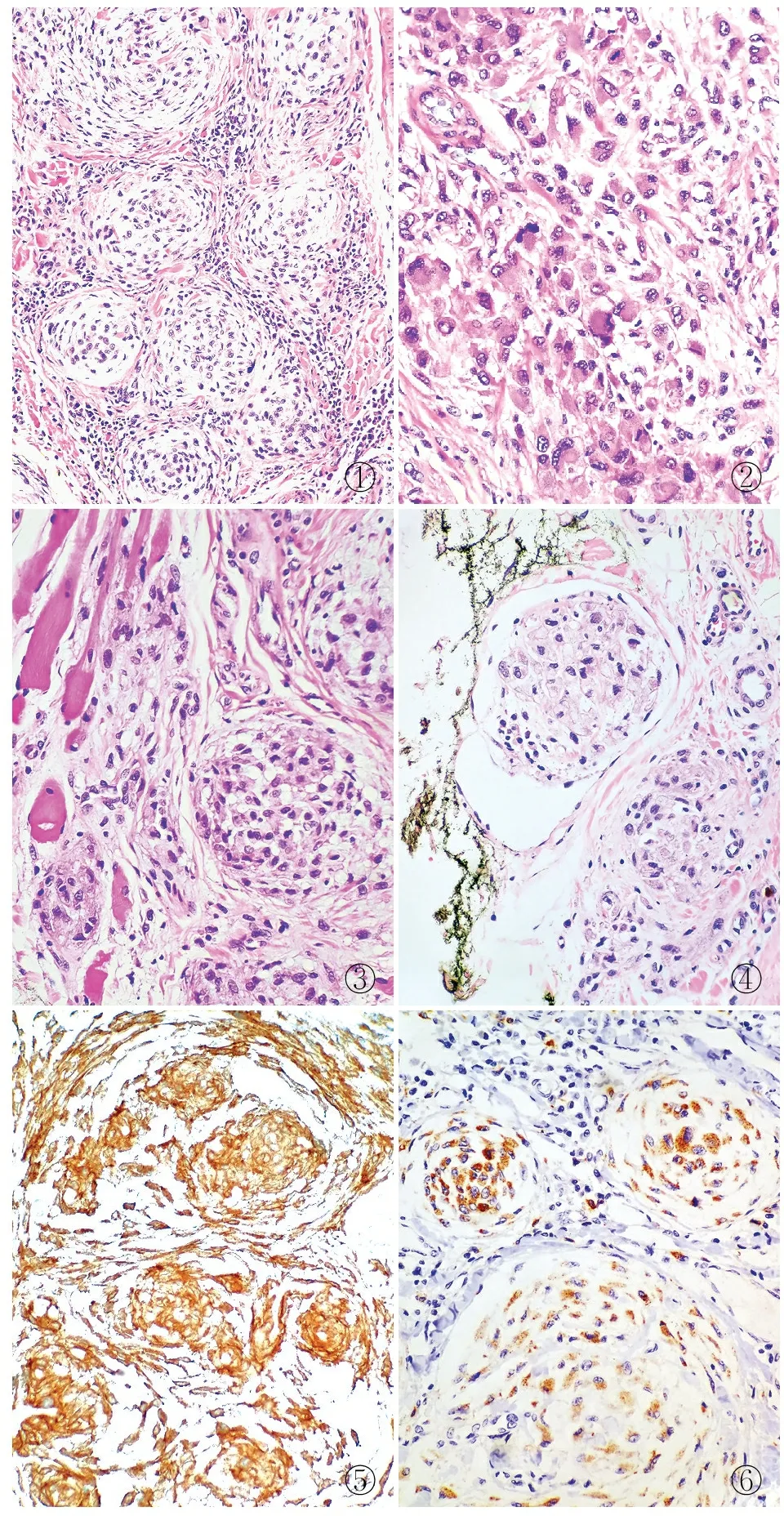
①②③④⑤⑥
病理诊断:2例均为Neurothekeoma。
讨论本组2例Neurothekeoma具有相似的临床病理学特征,患者均为年轻女性。例1发生于鼻腔内,临床罕见,患者无意间发现肿物。例2肿物位于前臂皮肤,似斑疹样肿物,病程长达1年,提示肿物生长缓慢,无疼痛及其他不适症状。Fetsch等[1]报道178例和Hornick等[2]报道133例Neurothekeoma,结果显示其多见于女性,男女比为1 ∶1.8。患者中位年龄分别为17和22岁,平均21、25岁,年龄范围20个月~85岁。一般无症状或有轻微压痛,好发部位依次为头部、四肢和躯干皮肤。直径≤1 cm及>2 cm者较少[3-4]。本组2例均符合上述临床特征。
Neurothekeoma镜下可见大小不等的结节状或丛状,以及上皮样组织细胞形态是诊断的重要线索。结合免疫组化标记CD10、CD68、D2-40、vimentin均阳性,以及CK、S-100、SOX10、HMB-45、ALK等阴性可明确诊断,本组2例肿瘤的形态学特征和免疫表型符合Neurothekeoma的诊断[1-10]。此外,Neurothekeoma中NKI/C3和MiTF阳性[3-5]。Neurothekeoma免疫组化标志物特异性不高,联合应用有助于诊断[1-9]。根据黏液样基质在肿瘤内所占比例,Neurothekeoma可分为富于细胞型(黏液样基质<10%,约占35%)、混合型(黏液样基质10%~50%,约占38%)和黏液型(黏液样基质>50%,约占27%)[6]。本组2例肿瘤细胞丰富,黏液样基质含量<10%,均为富于细胞型。
本实验发现结节内的肿瘤细胞呈簇状、漩涡状和束状特征有围绕血管聚集分布的趋势,有的结节内肿瘤细胞围绕血管呈弯曲状或螺旋状生长。根据文献报道[1-4],Neurothekeoma小结节之间由致密玻璃样变的胶原纤维分隔。本实验发现少数小结节被玻璃样变的胶原纤维包绕,但多数小结节呈浸润性生长,其中例1肿瘤深部浸润破坏骨骼肌和淋巴管。因此,误诊为低度恶性肿瘤的风险增加[8]。
文献报道部分Neurothekeoma病例具有不典型性,包括肿瘤直径相对较大(6 cm),呈浸润性生长,浸润至皮下组织甚至肌肉,肿瘤细胞多形性,核分裂易见,少数可见非典型性核分裂和血管侵犯[1-2,5,11],随访1~5年均未见复发和转移[1-2,11]。Neurothekeoma的Ki-67增殖指数<10%[1-5,12],本组例1肿瘤细胞Ki-67增殖指数局部区域可高达25%。文献报道Neurothekeoma虽然有核非典型性和明显的核分裂,甚至有非典型核分裂和脉管侵犯,但其属于良性肿瘤[8-10],这可能与肿瘤发生部位(皮肤)易于根除有关。本组认为应对Neurothekeoma进行组织学分级,以引起人们对部分具有非典型性和侵袭性特征的Neurothekeoma予以重视。分析Neurothekeoma的基因表达谱发现,DPT、ADAM12、MMP1和POSTN等编码金属蛋白酶和糖蛋白的基因上调,这些基因与细胞外基质产生、重塑及纤维母细胞的细胞黏附相关[7],提示肿瘤来源于成纤维细胞样细胞。
鉴别诊断:(1)神经鞘黏液瘤,为神经源性肿瘤,多见于年轻人,平均年龄36岁;无明显性别差异。组织学表现为膨胀性、典型分叶状或结节状生长方式,肿瘤细胞多为梭形或多形性,呈束状或漩涡状排列,并可见合体样施万细胞,背景有明显黏液样基质,其主要成分为硫酸软骨素,S-100、SOX10及GFAP均阳性[1-5, 7]。(2)丛状纤维组织细胞瘤,为交界性肿瘤,多位于真皮深层和皮下,由多个结节组成,结节内由圆形或卵圆形单核细胞和破骨样多核细胞组成,结节周围可见增生的纤维母细胞条束,肿瘤细胞CD10、MiTF阳性[3-4]。(3)上皮样纤维组织细胞瘤,临床特征与Neurothekeoma相似,上皮样瘤细胞呈镶嵌状排列,胞质嗜酸性,空泡状核仁。通常CD68、SMA阳性,CD10、MiTF阴性。另外,上皮样纤维组织细胞瘤ALK阳性,FISH检测示ALK重排阳性[3-4, 13]。(4)黑色素细胞肿瘤,如恶性黑色素瘤或Spitz痣,瘤细胞呈上皮样、梭形等,核仁大,免疫组化标记通常HMB-45、SOX10和S-100等阳性[3,5]。
Neurothekeoma的主要治疗方式为局部肿物切除,局部复发率约为15%。肿瘤切除不完整是复发的主要原因[10],易复发的因素包括黏液样型、位于面部、女性患者[4]。

