超声引导下臂丛神经阻滞麻醉的临床效果观察
李菲 辽宁省凤城市中心医院麻醉科 (辽宁 凤城 118110)
内容提要: 目的:研究超声引导下臂丛神经阻滞麻醉的临床应用效果。方法:选取本院于2017年1月~2019年10月使用超声引导下臂丛神经阻滞麻醉的患者32例,归入观察组。选取同期运用传统解剖定位实施麻醉的患者21例,归入对照组。比较两种麻醉方式的起效时间、阵痛持续时间、麻醉效果及并发症情况。结果:对照组麻醉起效时间为(6.77±1.31)min,麻醉阵痛持续时间为(9.47±2.21)min,均高于观察组麻醉起效时间(3.45±1.18)min,麻醉阵痛持续时间(7.05±2.06)min,P<0.05,有统计学意义。观察组麻醉优良率为87.50%显著优于对照组的麻醉优良率76.19%,对比差异显著,P<0.05,有统计学意义。结论:超声引导下臂丛神经阻滞麻醉的临床阵痛持续时间更短,麻醉起效快,麻醉后并发症发生率低。
臂丛神经阻滞麻醉是当前床麻醉中比较常见的麻醉方式之一。根据解剖定位技术,在患者臂丛神经干四周局部注入麻醉药物,从而有效阻碍神经传导,获得麻醉效果[1]。传统临床中使用的则是解剖定位的方式来对患者实施麻醉,此类麻醉方式对患者机体、麻醉师的技术水平有较高的要求。此外,传统解剖定位麻醉方式穿刺成功率低、患者疼痛感强[2]。为进一步确切臂丛神经阻滞麻醉与传统解剖定位麻醉方式的疗效,本文分别选取超声引导下臂丛神经组织麻醉患者32例与传统解剖定位麻醉的患者21例进行临床对比分析,全文报道如下。
1.资料与方法
1.1 临床资料
选取在2017年1月~2019年10月本院进行超声引导下臂丛神经阻滞麻醉的患者32例归入观察组,传统解剖定位麻醉的21例患者归入对照组,进行临床研究。观察组患者中,男性20例,女性12例;年龄在19~68岁,平均(41.28±2.4)岁。对照组患者中,男性14例,女性7例;年龄在20~68岁,平均(41.93±2.5)岁。
纳入标准:入选的患者均行上肢手术;患者均知情本次临床研究,且自愿参与。排除标准:排除神经系统疾病患者;排除对研究用药过敏患者;排除外周神经缺损或损伤患者等。本研究经本院伦理委员会审议批准。两组患者在性别、年龄等一般基础资料对比无显著差异,P>0.05,无统计学意义,具有可比性。
1.2 方法
两组患者术前10h,禁水、禁食,术前30min肌注阿托品和苯巴比妥钠,做好生理指标监测,指导患者取仰卧位,偏头夹角30°。两组患者麻醉药物均选用罗哌卡因0.375%浓度和利多卡因1%浓度的混合物。
对照组行传统解剖定位麻醉。麻醉方法:由麻醉师通过触摸穿刺处肌肉间隙,将穿刺针刺入,待存在异物感时停止进针,并固定要穿刺针,注意观察是否出现回吸,若未出现回吸则注入麻醉药物。
观察组行超声引导下臂丛神经阻滞麻醉。采用超声检测仪进行监测,频率:10Hz,对穿刺部位做好消毒处理,用无菌封套包裹探头,根据患者具体情况调整探头探查位置,控制好探头探查扫描深度,直至清晰反应臂丛神经,在超声引导下操作穿刺针注入麻醉药物。
1.3 观察指标
观察两组患者的麻醉起效时间、阵痛持续时间、麻醉效果及并发症情况。
1.4 统计学分析
2.结果
2.1 麻醉起效时间与阵痛持续时间比较
经统计,采用传统解剖定位麻醉起效时间为(6.77±1.31)min,麻醉阵痛持续时间为(9.47±2.21)min,均高于采用超声引导下臂丛神经阻滞麻醉的观察组麻醉起效时间(3.45±1.18)min,麻醉阵痛持续时间为(7.05±2.06)min。且P<0.05,见表1。
表1. 两组患者麻醉起效时间与阵痛持续时间对比(±s)
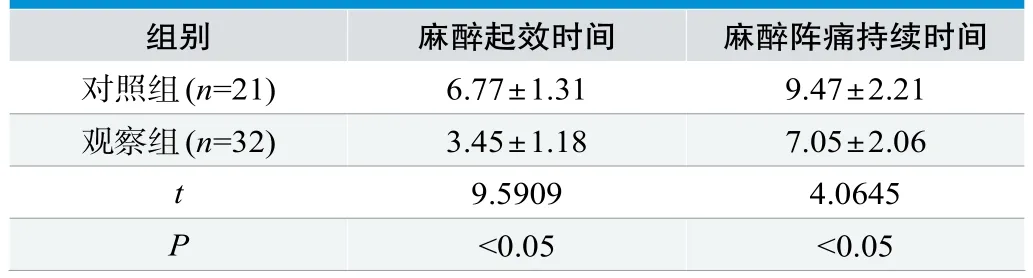
表1. 两组患者麻醉起效时间与阵痛持续时间对比(±s)
组别 麻醉起效时间 麻醉阵痛持续时间对照组(n=21) 6.77±1.31 9.47±2.21观察组(n=32) 3.45±1.18 7.05±2.06 t 9.5909 4.0645 P<0.05 <0.05
2.2 两组患者麻醉效果及并发症情况
经统计,采用传统解剖定位麻醉优良达到16例,优良率为76.19%,采用超声引导下臂丛神经阻滞麻醉的优良达到28例,优良率为87.50%,对比差异显著,χ2=47.4521,P=0.0000,有统计学意义;对照组并发症中出现麻药中毒1例、刺破血管1例、腋部水肿1例,并发症发生率14.29%,显著高于观察组1例腋部水肿(3.13%)。χ2=10.7143,P=0.0011,见表2。
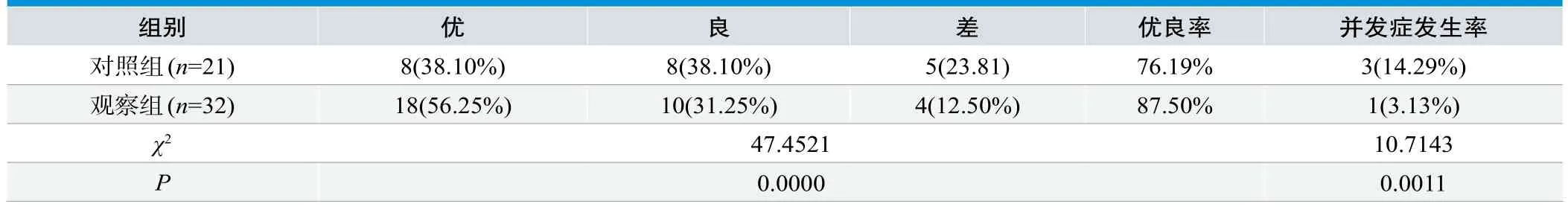
表2. 两组患者麻醉效果与并发症对比
3.讨论
神经超声成像的原理并不复杂,声波、超声波等任何形式的波均存在特定的频率与波长,频率越高、波长越短,呈反比状态。频率越高所能分辨的最小距离越小,分辨率越高,波长直接影响到穿透性[3]。超声图像的清晰程度一方面与分辨率提高、神经解剖位置比较表浅有关,另一方面与超声频率以及对神经粗细、走行、分布显示的清晰度有关[4]。在臂丛神经阻滞麻醉中,应用超声引导其成像清晰度与有效性会受到周围脏器毗邻关系、组织器官回声特性、组织器官内部结构与解剖形态等因素影响[5]。
在上世纪70年代左右,超声引导神经阻滞在臂丛神经阻滞麻醉中便有所应用。随着超声设备及相关技术的发展,上世纪90年代中期,超声引导作为局部神经阻滞麻醉中的常规引导设备,当时超声能够对臂丛神经准确定位并描绘,成功率可达到98%且并无明显严重并发症,此后超声引导技术逐渐发展。臂丛神经阻滞麻醉方面,锁骨上臂丛神经阻滞技术在21世纪开始应用于临床,通过超声操作可清楚分辨出注射麻醉药物后不同神经部位的细微差异,可有效规避局麻药物过量使用风险[6]。相关研究显示,高频线型超声探头在患者处于平卧位状态下,令其将头部转向对侧,在锁骨上窝位置将探头呈冠状斜面放置能够获取清晰图像,通过平面内进针来有效判定针尖位置,由外侧向内进针则可看见针全长。简单来说,超声引导下神经阻滞为精确注射提供了必要辅助。
传统解剖麻醉和超声引导下臂丛神经阻滞麻醉是对患者上肢手术麻醉中最为常用的方式。与全麻相比,此类麻醉方式对患者机体的损伤影响较低,对设备的硬件要求不高,阵痛效果确切[7]。传统解剖麻醉是早前应用十分广泛的麻醉方式,属于盲探式麻醉,这对麻醉医师的操作水平要求较高。由于患者机体之间存在差异,麻醉效果也存在显著差异,解剖麻醉穿刺成功率不高,需要反复穿刺,会对患者带来一定的恐惧和疼痛感[8]。在医疗科学技术的发展和支持下,超声技术应用到麻醉中来,超声引导下臂丛神经阻滞是当前临床中应用十分广泛的麻醉方式,该技术凭借超声引导技术能清晰地显示穿刺深度以及麻醉药物扩散效果,能最大限度降低穿刺损伤和穿刺失误率,提升阵痛效果,降低疼痛感。超声可视化定位技术具有可视且无创的显著优势,能够对麻醉区域解剖结构清晰显示,对麻醉穿刺进针的深度和方向进行有效引导,从而达到精准麻醉的目的,降低麻醉相关并发症。同时,由于麻醉定位更为准确,传统神经阻滞在盲探操作下由于未达到理想麻醉效果而增加麻药注射剂量的情况可有效规避,进一步降低了麻醉药物毒性不良反应以及对神经血管的误伤几率。
在本次研究中,对照组麻醉起效时间为(6.77±1.31)min,麻醉阵痛持续时间为(9.47±2.21)min,均高于观察组麻醉起效时间(3.45±1.18)min,麻醉阵痛持续时间(7.05±2.06)min。证实超声引导下臂丛神经阻滞麻醉的麻醉起效时间和麻醉阵痛持续时间更短。此外,观察组麻醉优良率为87.50%显著优于对照组麻醉优良率76.19%,证实超声引导下臂丛神经麻醉优良率更高,效果更好;观察组仅1例不良反应发生,观察组3例,证实超声引导下臂丛神经阻滞麻醉更加科学,能有效降低并发症的发生率。
超声引导下臂丛神经阻滞麻醉的临床路径较多,临床常用的为腋路臂丛阻滞、锁骨下臂丛阻滞、锁骨上臂丛阻滞、肌间沟臂丛阻滞。不同臂丛神经阻滞方式均有其独特的操作方式与优势,随着临床应用的进展,医师需根据手术方案、麻醉特点、患者特点等选择适合的臂丛神经阻滞路径,提升外周神经阻滞成功率。超声引导下腋路臂丛神经阻滞方面,其适应证为手部、腕部、前臂等位置的麻醉,可行上肢远端到肘窝位置的手术麻醉,多用于门诊手外伤和上肢开放伤。通过下腋路臂丛神经主要涉及到肌皮神经、桡神经、尺神经、正中神经。从解剖位置上来看,肌皮神经通常需单独阻滞才可达到麻醉效果。此路径臂丛神经阻滞由于腋路局部解剖与其他臂丛组织涉及到的解剖结构有明显区别,臂丛神经分支末端在腋动脉周围分布的特殊性导致其并发症多在于常规单点注射麻醉下错失肌皮神经阻滞。临床操作时可寻找腋动脉,让探针注射局部麻醉药对腋动脉加以包围,从而阻滞肌皮神经。此时需尤其注意避免麻药误入血管导致麻醉药毒性作用或穿破动脉形成血肿。超声引导下锁骨臂从神经阻滞包含锁骨下与锁骨上两种。锁骨下臂丛神经阻滞可对远端2/3手臂产生麻醉效果,包含手部、前臂、对肘、肌皮神经以及腋神经。通常应用于连续阻滞以及发生气胸的患者,安全性更高。并发症方面,患者常见并发症包含膈神经暂时性阻滞、同侧喉返神经暂时性阻滞、同侧膈肌麻痹、声音嘶哑等。这是由于阻滞过程中进针错误导致胸膜被刺穿所致。在超声引导下可极大降低此类失误,让麻醉药物顺利注射至靶神经周围并减少药物使用剂量,最大限度降低神经损伤。锁骨上臂丛阻滞多用于手部手术之类的需要止血带结扎上肢的手术类型,可有效阻滞注射点至远端的所有臂丛神经。由于人体臂丛神经干与肺组织毗邻,若探针位置不准则可能导致胸膜被刺破后针尖进入肺部引发气胸。在超声引导下可清晰观察高回声胸膜以及针尖位置,降低气胸发生率。并发症多见于隔肌麻痹、霍纳综合症、声音嘶哑。肌间沟臂丛神经阻滞可用于所有上肢近端手术以及肩部手术,尤其对于肥胖患者同样适用。近年来,连续性臂丛阻滞置管法在术后镇痛方面取得了一定研究成果。并发症方面与超声引导下锁骨下臂丛神经阻滞的并发症相似,通常通过严密监测便可及时发现相关症状,不会对生命造成威胁,但若患者存在血气胸或胸外伤情况可能引起严重呼吸问题。在临床操作时应尽量避免朝单一方向注射麻醉药物,避免对神经产生直接损伤。
综上所述,传统神经阻滞通过盲探操作获得针刺异感来定位目标神经,会受到个体解剖差异、创伤、肥胖、解剖变异等多种因素影响,导致体表标志不清,无法准确定位神经,影响阻滞效果。为了有效提升神经阻滞麻醉有效性与安全性,临床应用超声引导下臂丛神经阻滞麻醉时可选择腋路臂丛阻滞、锁骨下臂丛阻滞、锁骨上臂丛阻滞、肌间沟臂丛阻滞多种入路方式,充分利用不同入路技术优势提升麻醉安全性,维持患者生理功能的稳定。根据研究对比数据,相较于传统解剖定位麻醉方式而言,超声引导下臂丛神经阻滞麻醉起效更快、效果更好且并发症发生率更低,证实了超声引导下臂丛神经阻滞麻醉的临床应用价值。

