鼠神经生长因子联合体位护理在新生儿缺氧、缺血性脑病中的应用效果
叶繁凤,罗桂先,袁燕琼,陈广明
(中山市博爱医院新生儿科,广东 中山 528405)
新生儿缺氧、缺血性脑病(hypoxic-ischemic encephalopathy,HIE)主要是指新生儿脑部出现部分缺氧、脑血管流量减少等症状,从而形成不可逆性脑损害,严重者可导致死亡。目前对于该疾病的治疗原则是保证呼吸道顺畅、对症支持治疗、积极控制惊厥、防治脑水肿,其中行机械通气是治疗的基础。通过呼吸机通气治疗能避免患儿机体缺氧与二氧化碳蓄积的发生,为后续治疗打下坚实基础,但由于机械通气操作复杂,新生儿体质偏弱,长时间接受机械通气治疗会产生肺部感染并发症[1]。鼠神经生长因子有修复受损神经功能的功效,有助于增加自由基清除活性,降低脑部损伤,可在一定程度上促进患儿自主呼吸,进而缩短患儿呼吸机治疗时间,能降低呼吸机相关并发症发生风险[2]。既往有研究表示,在新生儿脑部损伤疾病中行机械通气治疗,联合体位护理干预,可有效改善患儿的氧合功能,有助于改善患儿预后[3]。故本次研究旨在探讨鼠神经生长因子联合体位护理治疗新生儿缺氧、缺血性脑病患儿的效果,分析对其血气指标、血流动力学及呼吸动力学的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年1月至2020年9月中山市博爱医院收治的70例新生儿缺氧、缺血性脑病患儿,根据随机数字表法分为对照组(35例)和试验组(35例)。对照组中男患儿20例,女患儿15例;年龄1~5 d,平均(2.15±0.17) d;孕周 36 ~ 42 周,平均(38.69±1.22)周;体质量2.5~4.2 kg,平均(3.31±0.26) kg;分娩类型:阴道分娩19例,剖宫产分娩16例。试验组中男患儿19例,女患儿16例;年龄1~5 d,平均(2.16±0.16) d;孕周36 ~ 43 周,平均(38.73±1.21)周;体质量 2.5 ~ 4.3 kg,平均(3.23±0.25) kg;分娩类型:阴道分娩18例,剖宫产17例。两组患儿一般资料比较,差异无统计学意义(P> 0.05),组间具有可比性。纳入标准:符合《新生儿缺氧缺血性脑病诊断标准》[4]中的相关诊断标准者;胎龄≥36周者;入组前未接受相关治疗者等。排除标准:合并重要脏器器官发育不良者;新生儿母亲合并妊娠期并发症者;遗传性与代谢性病变者等。本研究经院内医学伦理委员会审核并批准,且患儿法定监护人对本研究知情并签署知情同意书。
1.2 治疗与护理方法
1.2.1 治疗方法 对照组患儿给予常规综合治疗,①呼吸支持,保持患儿呼吸道顺畅,接受单纯无创正压通气治疗方法,通气系统设置模式为无创正压通气(NIPPV),采用双短鼻塞通气方式,根据患儿病情设置呼气末正压值、呼吸峰压值及呼吸频次值等指标,监测患儿的血氧饱和度,根据其来调整吸入氧浓度,吸气时间维持在0.5 s左右,密切监测患儿的呼吸频率,保持在35~50次/min,维持适当通气和氧合。②积极控制脑水肿,每天输入液体量60~80 mL/kg体质量。根据患儿病情变化,若有必要可给予甘露醇注射液、呋塞米注射液进行治疗。③控制惊厥,首选苯巴比妥钠注射液控制惊厥。④纠正酸中毒,维持正常的血糖水平,血糖以维持在4.2~5.6 mmol/L之间。试验组患儿在此治疗基础上应用注射用鼠神经生长因子[丽珠集团丽珠制药厂,国药准字S20100005,规格:30 μg(15 000 U)/瓶 ]20 μg/次,1 次 /d,两组患儿均连续治疗2周。
1.2.2 护理方法 两组患儿均接受体位护理干预,患儿头与身体成一直线,轴线翻身。护理人员需要加强管道检查,对易脱落的导管要使用3 M胶布固定,以免出现脱落现象;另外行治疗过程中,需要密切观察患儿的病情变化,确保患儿血液循环良好,行鸟巢护理,新生儿被褥柔软舒适,减少患儿的应激反应;协助产妇进行母乳喂养,给予新生儿蛋白质、维生素、微量元素等补充,根据患儿的饥饿程度和大便情况灵活调整配方奶喂养总量;喂奶结束后,四肢呈蛙状,左侧或右侧卧位注意避免误吸导致窒息,若发现有吐奶行为,要及时清除分泌物;叩背时五指并拢呈勺状,叩击抬手距离3~5 cm,注意控制速度,自下而上,由外到内,节律叩击;发现异常情况及时处理。两组患儿护理周期均为2周。
1.3 观察指标 ①于治疗前后应用血气分析仪检测两组患儿的血气分析指标,包括动脉血氧分压(PaO2)、pH值、动脉二氧化碳分压(PaCO2)。②于治疗前后应用心电监护仪监测两组患儿的心率(HR)变化,另外取桡动脉置管对平均动脉压(MAP)进行监测。③于治疗前后应用呼吸机监测两组患儿呼吸动力学指标,使用气道阻力与肺顺应性测量系统检查患儿气道阻力(R)、胸肺顺应性(TC)水平。④比较两组患儿治疗期间发生管道脱落、肺出血、压疮等并发症发生的发生情况。
1.4 统计学方法 采用SPSS 23.0统计软件分析数据,计量资料与计数资料分别以(±s)、[ 例(%)]表示,分别采用t、χ2检验。以P< 0.05 表示差异有统计学意义。
2 结果
2.1 血气指标 与治疗前比,治疗后两组患儿PaO2、pH值均显著升高,且试验组显著高于对照组,而PaCO2水平显著降低,且试验组显著低于对照组,差异均有统计学意义(均P< 0.05),见表1。
表1 两组患儿血气指标比较(±s)
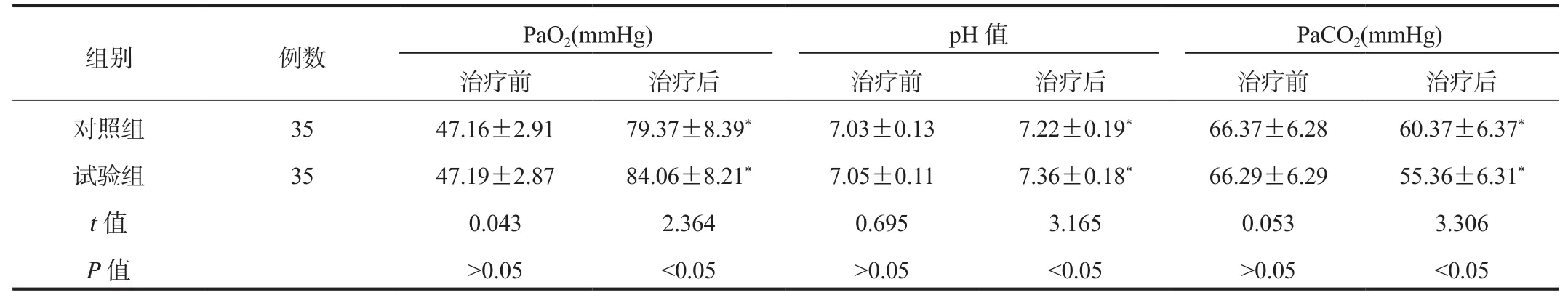
表1 两组患儿血气指标比较(±s)
注:与治疗前比,*P<0.05。PaO2:动脉血氧分压;PaCO2:动脉血二氧化碳分压。1 mmHg = 0.133 kPa。
组别 例数 P a O 2(m m H g) p H值 P a C O 2(m m H g)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 3 5 4 7.1 6±2.9 1 7 9.3 7±8.3 9* 7.0 3±0.1 3 7.2 2±0.1 9* 6 6.3 7±6.2 8 6 0.3 7±6.3 7*试验组 3 5 4 7.1 9±2.8 7 8 4.0 6±8.2 1* 7.0 5±0.1 1 7.3 6±0.1 8* 6 6.2 9±6.2 9 5 5.3 6±6.3 1*t值 0.0 4 3 2.3 6 4 0.6 9 5 3.1 6 5 0.0 5 3 3.3 0 6 P值 >0.0 5 <0.0 5 >0.0 5 <0.0 5 >0.0 5 <0.0 5
2.2 血流动力学指标 两组患儿MAP、HR水平治疗前后组内、组间比较,差异均无统计学意义(均P> 0.05),见表2。
表2 两组患儿血流动力学指标比较(±s)
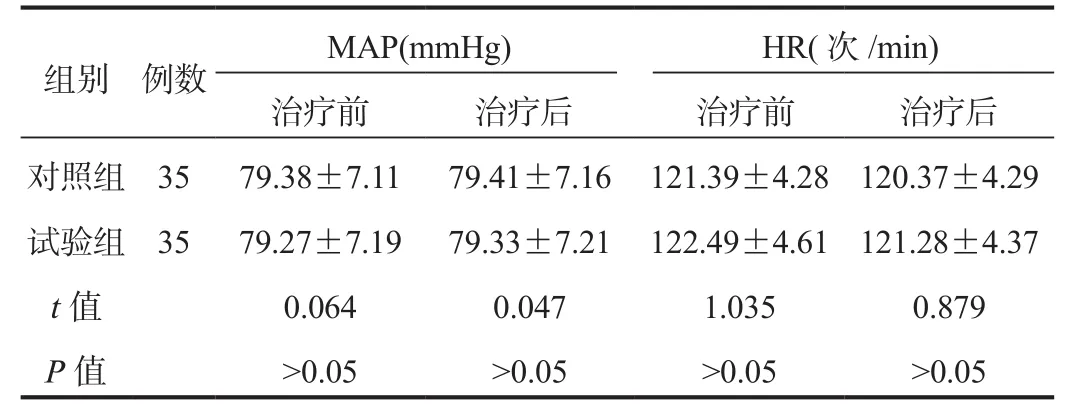
表2 两组患儿血流动力学指标比较(±s)
注:MAP:平均动脉压;HR:心率。1 mmHg = 0.133 kPa。
组别 例数 M A P(m m H g) H R(次/m i n)治疗前 治疗后 治疗前 治疗后对照组 3 5 7 9.3 8±7.1 1 7 9.4 1±7.1 6 1 2 1.3 9±4.2 8 1 2 0.3 7±4.2 9试验组 3 5 7 9.2 7±7.1 9 7 9.3 3±7.2 1 1 2 2.4 9±4.6 1 1 2 1.2 8±4.3 7 t值 0.0 6 4 0.0 4 7 1.0 3 5 0.8 7 9 P值 >0.0 5 >0.0 5 >0.0 5 >0.0 5
2.3 呼吸动力学指标 与治疗前比,治疗后两组患儿TC水平均显著升高,且试验组显著高于对照组,R水平显著降低,且试验组显著低于对照组,差异均有统计学意义(均P< 0.05),见表3。
表3 两组患儿呼吸动力学指标比较(±s)
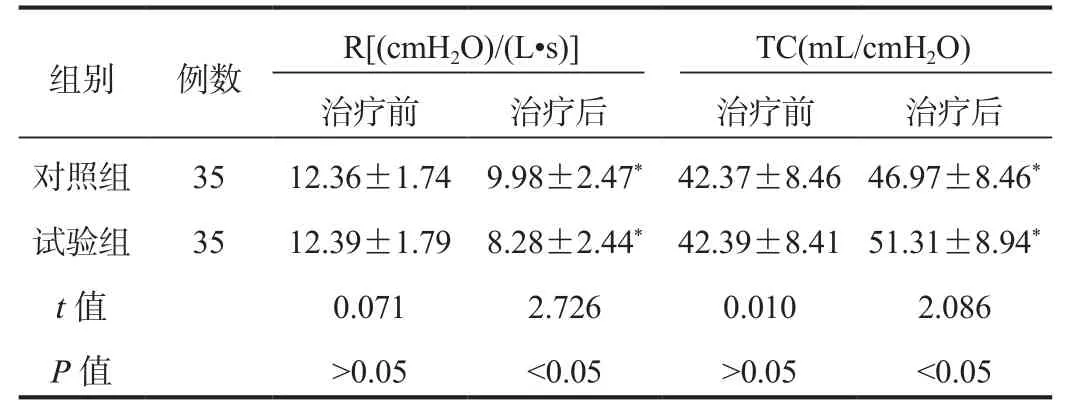
表3 两组患儿呼吸动力学指标比较(±s)
注:与治疗前比,*P<0.05。R:气道阻力;TC:胸肺顺应性。1 cmH2O = 0.098 kPa。
?
2.4 并发症 试验组患儿并发症总发生率显著低于对照组,差异有统计学意义(P< 0.05),见表4。
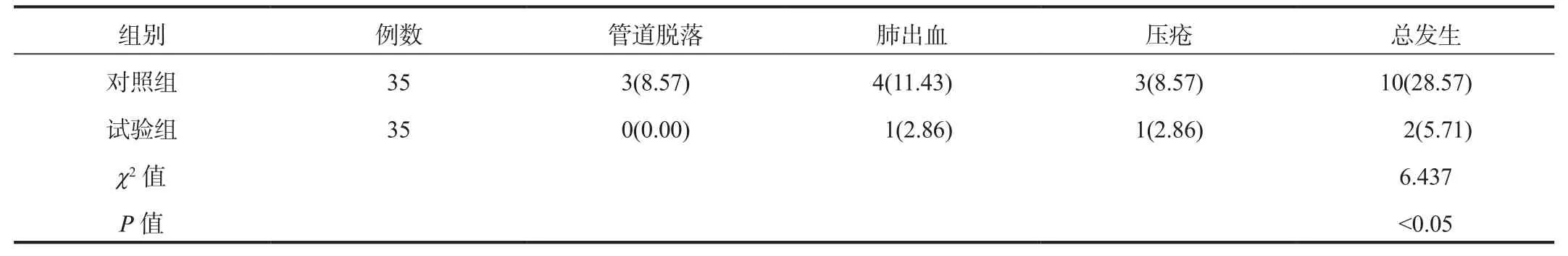
表4 两组患儿并发症发生率比较[ 例(%)]
3 讨论
HIE出现的主要原因是围产期窒息,多因宫内窒息与娩出过程窒息所致,可能与母体有妊娠期合并症有关,根据病情严重程度可分为轻度、中度及重度,患儿有不同程度的呼吸抑制、肌张力低下、惊厥等症状发生。随着病情的持续发展,会导致出现意识障碍、脑水肿等神经功能损伤,影响患儿的生存质量和预后改善情况。临床针对该疾病,主要采取“维持”和“对症”治疗,其中机械通气治疗是基础,但考虑到部分患儿氧合功能与血气状况未能得到很好的改善,需要联合其他药物进行治疗[5]。
注射用鼠神经生长因子可促进患儿神经细胞的增殖和生长,修复受损的神经脊髓,同时可阻断神经细胞死亡,重建神经元,进而改善神经传导功能;其与机械通气联合治疗能够减少因持续缺氧、缺血给患儿其他脏器器官造成的损伤,利于各脏器功能的恢复,可加快患儿意识和肌张力的恢复,进而改善预后,降低致残率和致死率[6]。结合体位护理干预,行体位变换,可改变双侧不平衡的肺内渗出液,有助于促进肺泡舒张,能够促使血液和气体进行再分布,进而改善患儿的血气指标[7]。本研究结果表示,与治疗前比,治疗后试验组患儿PaO2、pH值显著高于对照组,PaCO2显著低于对照组,提示鼠神经生长因子联合机械通气辅助治疗时结合体位护理干预,可改善患儿的血气状况,提高氧合功能。
鼠神经生长因子能透过血脑屏障,促进神经胶质细胞的增殖与脑神经细胞蛋白质的合成,纠正因缺氧所导致的脑功能紊乱,有明显的抗缺氧保护功能,协同机械通气治疗能够起到互补功效[8]。以往的仰卧体位会增加痰液堵塞呼吸道的概率,且在治疗过程中,护理干预内容也主要侧重于治疗,易忽略危险因素如导管脱落、压疮等,而试验组患儿在接受治疗时注重体位转变,不同体位交替进行能够避免出现痰液堵塞呼吸道的情况,另外结合拍打背部,有助于将痰液排出,减轻患儿呼吸困难症状;且侧卧体位能够突出改善肺通气优势,减少肺内分流,以免出现肺不张等并发症,降低治疗风险,可有效保证治疗效果[9]。此外,无创正压通气模式能够稳定患儿的胸壁活动,减少不协调活动的出现,防止出现气道塌陷,降低呼吸的阻力,增加功能残气量,进而能够有效改善患儿的呼吸指标,结合体位护理,能够改变患儿胸膜腔压力,利用重力作用,能够减少肺组织压力,促进肺组织复张,进而达到提高呼吸功能的作用[10]。本研究结果显示,治疗后试验组患儿TC水平显著高于对照组,R显著低于对照组,试验组患儿并发症总发生率显著低于对照组,但两组患儿MAP、HR组内、组间比较,差异均无统计学意义,表明鼠神经生长因子联合机械通气辅助治疗时结合体位治疗,能够改善患者呼吸动力学指标,稳定血流动力学,保证患儿治疗的安全性。
综上,新生儿缺氧、缺血性脑病行鼠神经生长因子联合机械通气治疗时结合体位护理干预,有助于改善患儿的血气分析指标和呼吸动力学指标,可减少相关并发症发生风险,利于改善预后。

