MDT教学方法在本科生强直性脊柱炎临床教学中的应用
黄晓文 刘久翔
(南京医科大学第一附属医院(江苏省人民医院)骨科,江苏 南京210029)
强直性脊柱炎是血清阴性脊柱关节病的一种,其典型表现是年轻患者顽固性的下腰背疼痛,部分外周型患者伴有四肢关节痛,在年轻人群中有一定的发病率,如不重视早期诊断和早期规范治疗,后期常出现脊柱强直和髋膝关节的融合,严重影响患者的生活质量。既往强直性脊柱炎的内容在本科生大四上学期内科教学中安排了1学时的教学,同时在大四下学期外科教学中安排了0.5学时的教学。对比内外科教学大纲,发现两者的教学内容相互覆盖,部分内容重复讲解,最新的内外科治疗方法介绍较少。由于内外科教学进度不统一,教学内容被分割在大四上下两个学期的期末,间隔时间较长,外科教学时学生常记不清上个学期讲授的内容,需教师再次讲解,因而学生学习兴趣不大,临床教学效果较差。针对上述情况,本校骨科教研室主动和风湿免疫科教研室联系,共同进行强直性脊柱炎的教学改革,将MDT教学方法引入临床教学,通过内外科协作教学,激发学生的学习热情,加深了学生对强直性脊柱炎相关知识点的理解,取得了较好的临床教学效果,现报道如下。
1 方法
1.1 教学对象和教学分组
选择2019年9月至2020年6月在南京医科大学第一附属医院(江苏省人民医院)进行临床课程学习的临床医学专业本科生,共54人,按随机化原则,分为两组,每组27人。A组男14人,女13人,平均年龄22.1±0.2岁;B组男13人,女14人,平均年龄22.1±0.3岁。教学内容为强直性脊柱炎。A组采用MDT教学方法,安排在2019年11月进行;B组采用传统的内外科分别教学的教学方法,由内科在2019年11月进行1学时课堂教学,外科在2020年5月进行0.5学时课堂教学。两组均为1.5教学学时。A、B两组在年龄、性别、既往临床骨干课程教学进度等方面比较,差异无统计学意义。
1.2 教学方法
南京医科大学强直性脊柱炎临床教学MDT团队由南京医科大学骨科教研室、风湿免疫科教研室共同组成,主要成员为长期参与临床教学工作的刘久翔(骨科)、王前(骨科)、黄晓文(骨科)、王磊(风湿科)等。临床医学本科生需掌握强直性脊柱炎的发病机制、临床表现、影像学特征,特异性的化验检查、诊断、鉴别诊断和内外科治疗原则等。MDT教学团队在临床教学前2天集体备课,根据学生需要掌握的知识点,明确各自的教学分工和教学内容,并挑选1例强直性脊柱炎合并晚期脊柱强直和髋关节融合并最终进行内外科综合治疗的典型病例作为教学案例。
A组采用MDT教学方法。教学团队提前1天向本组学生发送强直性脊柱炎的参考材料和中国强直性脊柱炎的内外科诊疗指南,供学生课前预习。首先,由风湿免疫科教师进行课堂教学,对强直性脊柱炎的发病机制、临床表现、影像学特征,特异性的化验检查、诊断、鉴别诊断和内科治疗原则等进行详细讲解,并根据临床实际对目前生物制剂的使用情况进行介绍,约0.66个学时(30分钟)。其次,由骨科教师对强直性脊柱炎的X线、CT典型表现进行讲解和读片,对强直性脊柱炎患者晚期脊柱强直和关节融合后的外科手术治疗指征进行讲解,并运用PPT展示外科手术方法和部分病例手术前后脊柱和关节功能的改善,加深学生的理解,约0.33学时(15分钟)。最后,由风湿免疫科和骨科教师一起主持典型病例的讨论,约0.5学时(25分钟)。教师对学生进行分组,然后引导学生进行讨论,并得出相应的诊断和内外科治疗方案,对学生讨论中提出的问题,内外科教师分别进行解答。然后教师再结合典型病例的治疗过程对课程知识点进行梳理和总结,再次强化学生的理解。
B组采用传统的内外科分别教学的方法,由内科在2019年11月行1学时课堂教学,外科在2020年5月行0.5学时课题教学,共1.5学时。内外科教学均运用PPT展示并结合教师课堂讲解对强直性脊柱炎进行系统的课堂教学,包括发病机制、临床表现、影像学特征,特异性的化验检查、诊断、鉴别诊断和内外科治疗原则。
1.3 教学效果评价
强直性脊柱炎临床教学全部结束后,MDT教学团队对两组学生进行客观和主观教学效果评价。
客观教学效果评价:通过标准化理论考核和综合病例分析的方式进行。标准化理论考核包括对强直性脊柱炎的发病机制、临床表现、影像学特征,特异性的化验检查、诊断、鉴别诊断和内外科治疗原则等理论知识进行考核,全部采用客观题形式。综合病例分析通过阅读1个典型的强直性脊柱炎病例的相关内容,让学生给出诊断,鉴别诊断,治疗方案等。标准化理论考核占60分,综合病例分析占40分,共100分。
主观教学效果评价:采用微信小程序提供的问卷调查方式进行,包括激发学习兴趣;提高知识融会贯通的能力;提高临床理论知识综合运用能力;提高临床思维能力;教学方法满意度等5个方面,每项总分10分,按1-10分进行赋值。
1.4 统计方法
运用STATA 15.0软件进行统计分析,计量资料均以“均数±标准差”表示,满足正态分布的两组连续数值变量行独立样本t检验,检验水准α=0.05。P<0.05为差异有统计学意义。
2 结果
2.1 客观教学效果评价
A组学生较B组学生在综合病例分析和对强直性脊柱炎的发病机制、临床表现、影像学特征,特异性的化验检查、诊断、鉴别诊断和内外科治疗原则等理论知识的掌握程度上均有明显优势,差异有统计学意义(P<0.05,见表1)。
表1 A组与B组关于客观教学效果评价的比较(±s,分)

表1 A组与B组关于客观教学效果评价的比较(±s,分)
组别 A组 B组 t值 P值标准化理论考核 53.3±6.8 47.5±7.3 3.0209 0.0039综合病例分析 35.1±4.4 31.3±3.6 3.4732 0.0010
2.2 主观教学效果评价
主观教学效果评价通过问卷调查方式进行,运用微信自带的小程序进行编辑并发送。总计发送54份问卷,回收54份,回收率100%。从5个方面的反馈结果显示,A组学生对MDT教学方法认可度高,A组的教学效果较B组有明显优势,差异有统计学意义(P<0.05,详见表2)。
表2 A组与B组关于主观教学效果评价的比较(±s,分)
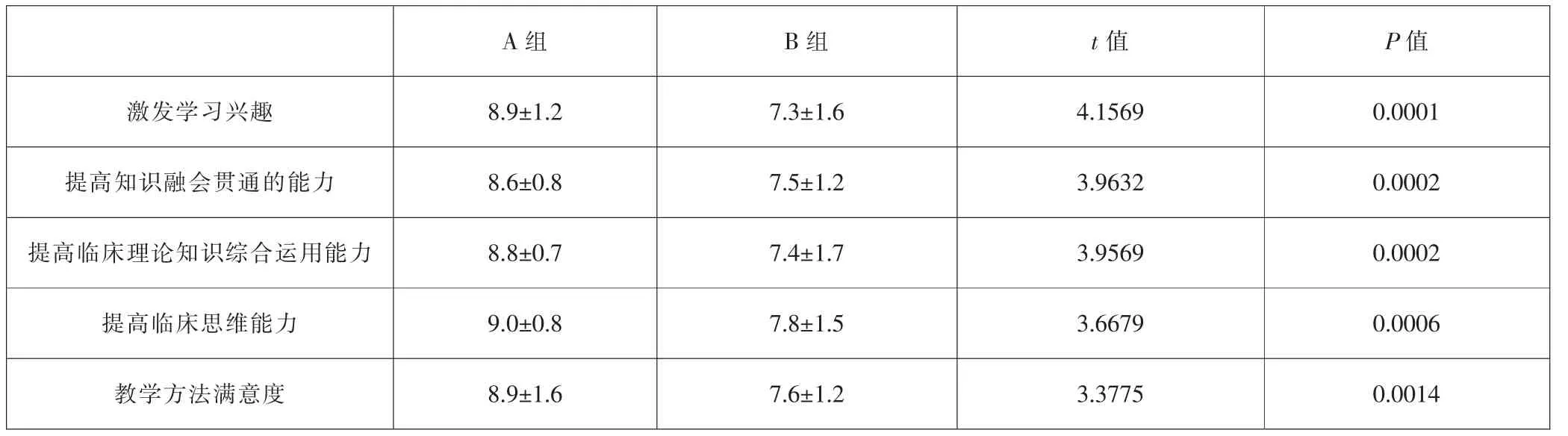
表2 A组与B组关于主观教学效果评价的比较(±s,分)
A组 B组 t值 P值激发学习兴趣 8.9±1.2 7.3±1.6 4.1569 0.0001提高知识融会贯通的能力 8.6±0.8 7.5±1.2 3.9632 0.0002提高临床理论知识综合运用能力 8.8±0.7 7.4±1.7 3.9569 0.0002提高临床思维能力 9.0±0.8 7.8±1.5 3.6679 0.0006教学方法满意度 8.9±1.6 7.6±1.2 3.3775 0.0014
3 讨论
临床教学的最终目的是要让学生通过对临床知识的学习,形成临床思维,培养自身运用临床理论知识解决临床实际问题的能力。临床教学既往围绕学科开展,侧重于学科病种知识的系统性和专业性的教学,目的是让学生掌握本学科诊断治疗的相关内容。但由于很多疾病并非单一学科的病种,常涉及多学科,特别是在治疗上由于疾病病程的进展和并发症的出现,同一疾病不同时期常需要不同学科参与。因此内外科传统的教学模式常常不适应涉及多学科诊疗的病种的教学,此外单一学科的教学不利于知识的整合和综合运用,严重影响学生整体性临床思维的养成,并且由于重复教学常造成教学资源的浪费。骨科和风湿免疫科、内分泌科在教学内容均有部分重合,很多骨病的脊柱和关节的症状是其外在的临床表现,本质是免疫性疾病或者代谢性疾病。由于传统内外科割裂的教学模式,互不相通,产生“内科教师认为强直性脊柱炎的教学重点应由外科教师进行讲解,而外科教师觉得内科教师已讲过了,就不需要再次重复,只要讲外科内容即可”等问题,导致学生内外科都学习了,结果最终却都没学会,影响学生临床思维的养成,教学效果较差。针对上述具体问题,整合内外科教学资源,引入MDT教学方法进行教学改革,MDT的多学科协作模式最早用于全身肿瘤,如肺癌、胃癌、乳腺癌等的临床综合治疗中,是由多个学科专家针对病情的分期,统一制订治疗方案,个性化的提高肿瘤治疗有效率的治疗模式[1]。MDT教学方法近期才被引入国内教学[2,3]。借鉴临床治疗上多学科协作的经验,MDT教学方法是指在教学中由多个学科的教师进行联合教学,各个学科教师针对涉及本学科的不同的教学内容进行讲解,使学生全面理解疾病的发生、发展和治疗转归,促进学生全面综合地认知该疾病,引导学生养成整体化和多科协作的诊疗思路,有效地提高临床思维能力。MDT教学方法可以有效地整合各个学科的临床教学资源,发挥学科的协作优势,打破学科界限,集中对某个病种进行深入的一站式教学,避免了分散教学和单一学科教学的限制,避免了重复教学,有助于学生串联相关知识,促进学生进行知识的融会贯通,提高了知识理论的临床综合应用能力,逐渐使学生养成正确的临床思维。在本次MDT教学改革中,各个学科的教师通过对强直性脊柱炎进行集体备课,互通有无,交流了内外科对强直性脊柱炎的最新的诊断方案和治疗进展,通过充分的课前沟通,在教学中各个专科教师可以有的放矢地对学生进行诊断、鉴别诊断,内外科治疗等目标的教学,提高了教学效率和教学实用性。MDT教学方法,使学生的学习兴趣和学习主动性被充分培养,学生主动参与学习和讨论,充分锻炼了学生的临床思维,提高了对临床理论知识的迁移和应用能力,提升了教学质量和教学效果[4-6]。
综上所述,在强直性脊柱炎的临床教学中运用MDT教学方法可以有效地整合内外科临床教学资源,增强学生对疾病整体的认识,使学生形成多学科协作的诊疗思维,激发学生的学习热情,有效地提高临床教学效果,值得在临床教学中推广。
——以郑州铁路职业技术学院护理、助产专业为例

