头颅定位仪联合CTA和神经导航辅助穿刺引流术治疗高血压性脑出血的疗效
阮 超 周 军 杨 梅 张建巧 陈诗军
高血压性脑出血有较高的发病率、病死率和致残率,基底节区最常见。高血压性脑出血手术方式有大骨瓣开颅手术、小骨窗开颅手术、钻孔引流术、立体定向颅穿刺引流术、神经内镜手术等[1]。对于出血量相对较小的高血压性脑出血,穿刺引流术已得到临床认可[2],但术中精准定位仍是临床的难题。我们初期研发的头颅定位仪在脑出血微创治疗中可以准确定位,操作快捷,简便易行,成功率高[3];但未能结合颅脑CTA,很难避开大血管,也很难避开重要功能区。本文探讨头颅定位仪联合CTA和神经导航辅助下穿刺引流术治疗高血压性脑出血的效果。
1 资料与方法
1.1 研究对象 纳入标准:①首次发生脑出血;②头颅CT 明确为基底节区出血;③出血量25~40 ml;④有明确的高血压病史;⑤发病后48 h内入院;⑥家属知情并签字同意。排除标准:①合并其他部位出血,包括脑室、蛛网膜下腔等;②外伤、脑血管畸形、颅内动脉瘤、烟雾病、肿瘤引起的出血;③长期口服抗血小板及抗凝药物至凝血障碍所致出血;④术前已处于脑疝晚期或生命体征不平稳;⑤合并严重心、肝、肾等功能衰竭或其他疾病终末期。
2018 年9 月至2019 年6 月前瞻性收集出血量25~40 ml 的高血压性基底节区出血123 例,依据定位方法分为精准立体定位组(n=60)和传统定位组(n=63)。两组年龄、性别、合并症及术前血肿量、术前GCS 评分、术前美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)评分均无统计学差异(P>0.05,表1)。
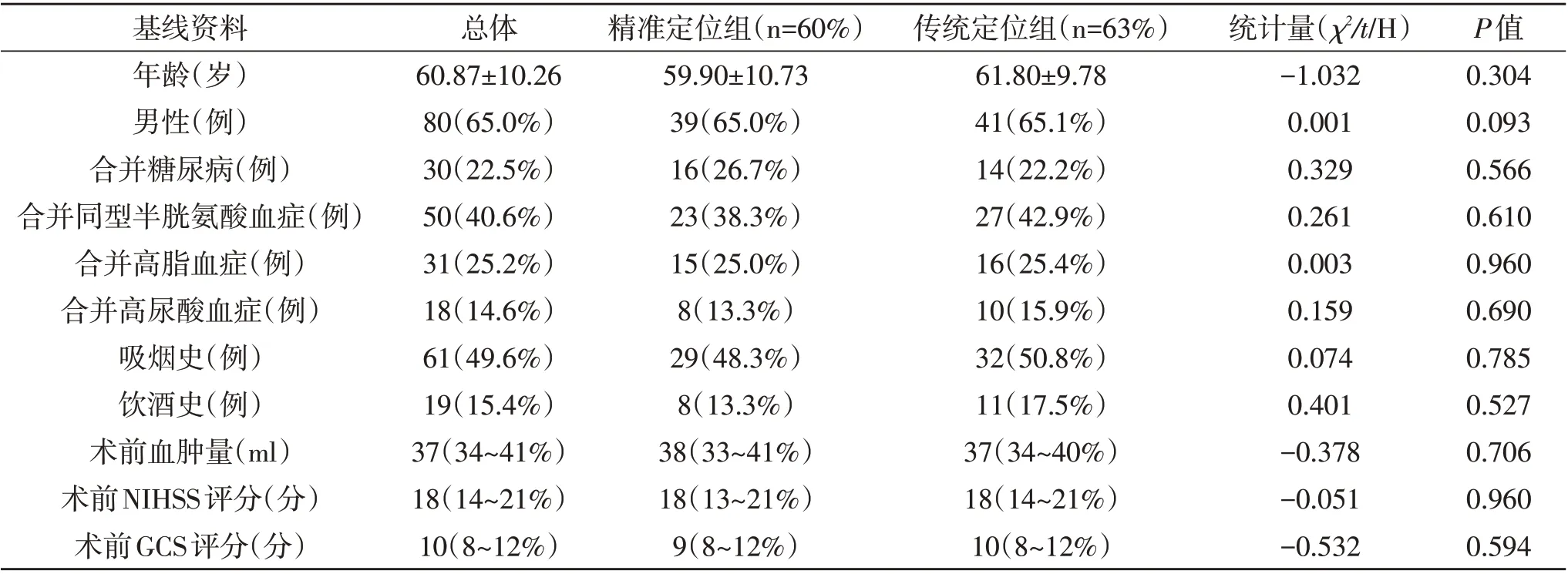
表1 两组病人临床基线资料比较
1.2 手术定位方法 精准定位组:应用头颅定位仪固定头部,烦躁不安者应用右美托咪定镇静处理;64排CT 机进行容积扫描,同时注入造影剂进行血管成像,将颅内血肿、血管以及头颅定位仪的数据传入工作站;选择血肿穿刺层面(一般是血肿量最大层面),同时查看穿刺路径,规避穿刺到大血管的风险并尽量减少脑组织损害,保留重要功能区,选择好穿刺点及穿刺路径;利用CT机工具测量三维数据并旋转病灶、血管立体图像,进行安全核准;应用头颅定位仪在头颅表面标记穿刺点,测出穿刺靶心距穿刺点处颅骨距离,以确定穿刺针的长度。应用ZHO 手术导航仪保证穿刺的方向性。
传统定位组:按照术前头颅CT 影像,以听眦线为基线,画出相应的头皮表面的线段,以血肿中心为靶心,通常选取血肿最大层面中后1/3 处为穿刺靶点,规划出垂直于矢状线的直线,相交于头皮的两点作为预想的穿刺路径。根据经验在预设穿刺点粘贴1枚一次性心电电极,行头颅CT检查,确认穿刺点并进行标记,并测量穿刺靶心距穿刺点处颅骨距离。
1.3 手术方法 精准定位组:取出ZHO 手术导航仪,按照头颅标记点进行卡位和限位,确保穿刺路径不发生偏移。传统定位组根据定好的穿刺点,经验性穿刺。穿刺成功后,可见有暗红色、陈旧性血液流出,用一个5 ml 的注射器连接引流管轻轻抽吸血肿。为避免颅内压快速下降引起再出血,首次抽吸的血量以30%~50%为宜,然后注入2~3万U尿激酶。1.4 术后治疗 术后积极控制血压,使血压控制在160/100 mmHg 左右;积极预防和控制呼吸道感染、颅内感染、癫痫、消化道出血、深静脉血栓形成等;术后1 d复查头颅CT,测量穿刺靶点与理想靶点距离,评价穿刺准确性;术后3 d后复查头颅CT,测定残余血肿量。
1.5 评估指标 术后1周、1个月采用NIHSS评分评估神经功能。穿刺成功的标准:根据术后复查头颅CT,引流管位于血肿中心腔内,同时在矢状面、轴面和冠状面上距离理想靶点5 mm以内。血肿清除率=(术前血肿量-术后3 d血肿量)/术前血肿量×100%。1.6 统计学分析 采用SPSS 18.0软件分析;正态分布的计量资料用x±s表示,采用t检验;非正态分布的计量资料采用秩和检验;计数资料采用χ2检验或Fisher确切概率法;检验水准α=0.05。
2 结果
精准定位组穿刺成功率(100.0%)明显高于传统定位组(90.5%,57/63;P<0.05)。精准定位组血肿清除率(87.3%;95%CI 85.4%~90.4%)与传统定位组(83.7%;95%CI 81.8%~85.7%)无统计学差异(P>0.05)。精准定位组术后24 h 病死率(0%)与传统定位组(4.8%,3/63)无统计学差异(P>0.05)。
精准定位组术后1周GCS评分明显高于传统定位组(P<0.05,表2)。精准定位组术后1 周、1 个月NIHSS评分均明显低于传统定位组(P<0.05,表2)。

表2 两组术后GCS评分及NIHSS评分比较(分)
3 讨论
近年来,保守治疗对较小血肿的高血压性脑出血有一定疗效;而对于出血量在25~40 ml 的中等量高血压性脑出血,常需手术治疗,能够早期清除血肿,迅速缓解脑组织压迫,进而缓解继发性脑水肿、脑缺氧,有效保护残存的神经功能。近年来,立体定向辅助钻孔引流术是治疗高血压性脑出血的一种简便、精确、有效的方法,创伤小,且对手术条件要求不高,易操作,在基层医院更易推广[4~6]。但穿刺靶点及穿刺针入路方向的选择对手术效果至关重要。
本文精准立体定位组应用我们自主研发的头颅定位仪结合头部CTA回避大血管及功能区后精准定位,应用ZHO导航仪精确定向手术,术后1 d复查CT证实60 例均一次穿刺成功,到达靶点位置,与传统CT定位相比,穿刺成功率明显提高。
本文精准定位组术后无手术死亡病例,而传统定位组术后24 h内死亡3例,其中2例因术后躁动不安,血压波动明显,CT 证实为再出血致脑疝形成,1例术后意识障碍加重,头颅CT 示大面积脑梗死,导致脑疝形成,死亡出院。
本文精准定位组术后1 周GCS 评分、NIHSS 评分及术后1月NIHSS评分明显优于传统定位组。与冯欲修和李友健[7]等结果一致。与传统定位组比较,精准定位组具有以下几个方面的优势[8]:①能更精确地定位血肿的中心区域。②可避免损伤血管引起二次出血。由于预先在电脑软件上设计好穿刺路径,立体定向穿刺置管引流术能够有效避开重要血管,从而减少穿刺路径的出血。③能够保护功能区。应用立体定向手术系统可在影像指导下设计最佳手术路径,规避重要的血管及脑功能区,避免手术过程中的出血及功能破坏。④血肿引流速度快且彻底。沿血肿腔的最大直径方向置人引流管,可保证血肿的充分引流,多数引流2~3 d,血肿可彻底清除。
总之,头颅定位仪联合CTA 和神经导航辅助穿刺引流术治疗高血压性脑出血是一种可行的、有效的方法,可提高穿刺成功率,促进神经功能恢复。

