血清C-反应蛋白、白蛋白及腹部超声弹性成像技术对活动期克罗恩病患者抗肿瘤坏死因子-α单克隆抗体治疗疗效的预测价值
蔡云平 陶钱红 王家辉 姚鸿迪 方诗洁 吕文
1南京医科大学附属杭州医院消化内科(杭州 310006);2杭州市肿瘤医院消化内科(杭州 310002);3杭州市第一人民医院消化内科(杭州 310006)
克罗恩病(Crohn′s disease,CD)属于炎症性肠病(inflammatory bowel disease,IBD)之一,可导致肠道黏膜损伤和功能受损,并以慢性炎症及进行性纤维化为特征[1]。自从1998年美国食品药品管理局批准英夫利昔单抗治疗克罗恩病以来,以抗肿瘤坏死因子(tumor necrosis factor,TNF)-α 单克隆抗体(简称“抗TNF-α 单抗”)为代表的生物制剂逐渐成为克罗恩病的主要治疗手段[2]。然而,并不是所有的患者一开始就有反应,即出现原发性无应答(primary non-responde,PNR),同时最初对抗TNF-α单抗制剂[如英夫利昔单抗(IFX)、阿达木单抗(ADM)等]治疗有反应的患者在治疗开始后一年内也会存在一定风险失去反应,即出现继发性失应答(secondary loss of response,SLOR)[3-5]。因此,在开始治疗之前区分出对抗TNF-α 单抗制剂治疗可产生良好反应的患者是极为重要且有意义的。
炎症性肠病患者治疗前血清白蛋白浓度与抗TNF-α治疗效果存在一定关联,相关研究表明治疗前高血清白蛋白水平患者抗TNF-α制剂治疗效果佳[6-7],主要可能由于血清白蛋白可结合抗TNF-α药物,保护其不被降解从而具有良好的血药浓度。C-反应蛋白(CRP)是评估炎症性肠病患者疾病活动度的一项重要指标,而对于其治疗前水平与后续治疗反应的关系目前尚存在争议[8-9]。
克罗恩病疾病活动度及纤维化程度对于疾病的监测及治疗方案的选择具有至关重要的作用[10]。超声检查具有便捷、经济、无创及高效等特点,在评估克罗恩病肠腔内范围和严重程度方面具有一定价值[11-13]。既往研究表明通过体表超声测量肠壁厚度(bowel wall thickness,BWT)与克罗恩病患者肠道炎症情况及疾病活动度具有一定关联,对于回肠:BWT ≤3 mm 正常,BWT 3.1 ~6.0 mm 为轻度至中度,BWT ≥6.1 mm 为重度;对于结肠:BWT ≤4 mm 正常,BWT 4.1 ~6.0 mm 为轻度至中度,BWT ≥6.1 mm 为重度[14]。CD 患者肠壁多呈节段型增厚,随着炎症程度的增加,局部可出现肠道狭窄[15],其中纤维性狭窄的肠壁硬度较炎性狭窄高,超声弹性成像(ultrasound elasticity imaging,UEI)技术可量化组织的硬度从而帮助明确肠道狭窄的性质。超声弹性成像技术分成两类:剪切波弹性成像(shear wave elastography,SWE)及应变弹性成像[16-17]。SWE 可定量测量狭窄肠段的弹性模量最小值、最大值、平均值及标准差(standard deviation,SD)[18],通过超声弹性成像技术测量弹性模量SD 值可评估狭窄肠段的纤维化程度。
本研究目的是评估CRP、白蛋白、经腹超声下肠壁厚度及肠道狭窄患者狭窄肠段弹性模量SD值对活动期克罗恩病患者抗肿瘤坏死因子-α 单克隆抗体制剂治疗持续反应的预测价值。
1 资料与方法
1.1 一般资料收集2018年1月至2021年6月我院首次使用英夫利昔单抗或阿达木单抗治疗的活动期克罗恩病患者,经知情同意后入组研究。纳入标准:(1)明确诊断为克罗恩病,且处于疾病活动期,诊断标准参照《2018年IBD 诊断与治疗共识意见》;(2)首次使用英夫利昔单抗或阿达木单抗的患者;(3)患者依从性好,配合随访。排除标准:(1)既往有其他类型生物制剂使用史;(2)合并其他循环系统、呼吸系统等疾病患者。本研究设计通过医院伦理审查。
1.2 方法
1.2.1 研究方法记录所有患者的疾病活动和用药情况,并测定治疗前血清CRP、白蛋白浓度及测量经腹超声下肠壁厚度及狭窄肠段弹性成像弹性模量SD 值,随访至发生原发性无应答、继发性失应答或临床缓解持续到观察期结束。
1.2.2 疗效标准原发性无应答定义为在治疗14周内无任何临床疾病活动的减少,克罗恩病活动指数(crohn disease activity index,CDAI)计算法评分下降<100 分。继发性失应答指在对治疗最初产生反应(CDAI 评分下降≥100 分)后需增加剂量或减少治疗间隔的情况。临床缓解(clinical remission,REM)是指治疗期间患者无明显腹痛,每天排便少于3 次,CDAI 评分<150 分。
1.2.3 治疗方法对于英夫利昔单抗,在第0、2、6 周通过静脉注射诱导缓解(以5 mg/kg 剂量),随后每隔8周静脉注射相同剂量维持治疗。对于阿达木单抗,诱导治疗期首次皮下注射160 mg,第2 周80 mg,第4 周40 mg,随后每隔2 周皮下注射40 mg维持治疗。
1.2.4 检测方法血清白蛋白浓度及CRP 值测定:所有血清分析均在中心实验室进行。血清白蛋白采用免疫比浊法测定,其抗白蛋白抗体与样品的白蛋白反应形成抗原/抗体复合物,并用浊度法测量。CRP 通过颗粒增强免疫比浊法测定,样品中CRP 与包覆单克隆抗CRP 抗体的乳胶粒子形成凝集物,并用浊度法测定。经腹超声肠壁厚度及狭窄肠段弹性成像弹性模量SD 值测定:克罗恩病患者超声检查前一晚常规禁食,口服不可吸收的无回声对比剂进行肠道准备。检查时使用SIEMENS S2000 超声诊断仪,先使用低频探头(频率为2.5 ~5.0 MHz),从直肠逆时针经乙状结肠-降结肠-横结肠-升结肠检查,找到病变部位后(病变应在纵向和横向扫查时均能见及)使用高频线阵探头(频率为7 ~9 MHz)重点观察,记录该处肠壁厚度。同时扫查过程中如见到肠壁增厚、增厚肠段近侧肠袢内充满强回声物质、肠管变窄伴有积液及肠曲僵硬时,可认为存在肠段狭窄。在狭窄肠段处通过SWE分析病变狭窄肠段纤维化程度,采用Supersonic Imagine Aix-Plorer 型彩色多普勒超声诊断仪,SC6-1凸阵探头(频率1~6 MHz)定位,系统自动测量感兴趣区内的弹性模量SD 值。
1.3 统计学方法使用SPSS 22.0 统计学软件进行分析。正态分布的计量资料按(x ± s)表示,两组连续变量符合正态分布采用独立样本t检验,符合非正态分布采用非参数检验,分类变量采用χ2检验。预测治疗效果采用受试者工作曲线(receiver operating characteristic,ROC),并记录曲线下面积(area under the curve,AUC)、最佳阈值及相应的敏感度、特异度及约登指数。
2 结果
2.1 一般情况在2018年1月至2021年6月期间,共有45 例患者符合条件。患者基线资料见表1。观察期结束时,PNR 0 例(0),SLOR 7 例(15.6%),REM 38例(84.4%)。平均SLOR时间(11.4±7.4)月。在开始抗肿瘤坏死因子-α单抗治疗前,有3 例(7%)患者有阑尾切除史,8 例(18%)患者出现肠道狭窄,同时在观察期间有5 例(11%)患者在治疗后存在合并使用免疫抑制剂治疗的情况。治疗前CRP 水平与治疗疗效无关,治疗前患者血清白蛋白浓度、经腹超声下肠壁厚度、肠道狭窄情况及狭窄肠段超声弹性成像的弹性模量SD 值与疗效相关。腹部超声下肠壁厚度及狭窄肠段弹性成像弹性模量SD 值示意图,见图1。

表1 基线资料表及单因素分析Tab.1 Characteristics of patients included in the study and single factor analysis M(P25,P75)

图1 腹部超声下肠壁厚度及狭窄肠段弹性成像弹性模量SD 值示意图Fig.1 Schematic diagram of BWT and elastic modulus SD value of stenosis intestinal segment under abdominal ultrasound
2.2 REM及SLOR组患者诱导治疗前各因素的分布情况在所纳入的45例活动期克罗恩病患者中,抗TNF-α单抗治疗前19例(42.2%)患者血清白蛋白浓度<35 g/L,即低白蛋白血症,21 例(46.7%)患者BWT >6 mm,即重度肠道炎症情况。SLOR 患者治疗前血清白蛋白浓度明显低于REM 患者,肠壁厚度及狭窄肠段弹性模量SD 值明显高于REM 组,见图2。
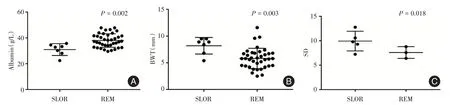
图2 REM 及SLOR 组患者诱导治疗前各因素的分布情况Fig.2 Distribution of each factor before induction therapy of patients with either REM or SLOR
2.3 采用不同因素预测治疗效果以入组时白蛋白值预测治疗效果(图3A),结果显示ROC 曲线的AUC 为0.833,当白蛋白浓度阈值取35.9 g/L 时,敏感度为63.2%,特异度为100%,约登指数0.63。以入组时肠壁厚度预测治疗效果(图3B),结果显示AUC 为0.823,当肠壁厚度阈值取8.15 mm 时,敏感度为71.4%,特异度为92.1%,约登指数0.64。以入组时出现肠道狭窄中狭窄肠段的弹性模量SD值预测治疗效果(图3C),结果显示AUC为0.861,当出现肠道狭窄时弹性模量SD 阈值取9.06 kPa 时,敏感度为80%,特异度为100%,约登指数0.8。

图3 治疗前不同因素预测抗TNF-α制剂疗效的ROC 曲线Fig.3 The ROC curve of different factors predicting the efficacy of anti-TNF-α preparations before induction therapy
2.4 Kaplan-Meier 分析结合临床实际及本次实验ROC 曲线所取的最佳阈值结果,绘制抗TNF-α单抗治疗后不同预测指标对于活动期CD 临床缓解发生情况的生存曲线图(图4)。在本研究中,被纳入的活动期克罗恩病患者中治疗前出现白蛋白浓度≥35 g/L有27例,白蛋白浓度<35 g/L有18例,BWT<8 mm 患者有37 例,BWT ≥8 mm 有8 例,出现肠道狭窄的8 例患者中弹性模量SD<9 有4 例,SD ≥9有4例。生存曲线图提示低白蛋白血症与较早失去应答显著相关,BWT ≥8 mm 与较早失去应答显著相关,治疗前存在肠道狭窄的患者中狭窄肠段弹性成像SD 值≥9 与较早失去应答显著相关。

图4 治疗前各因素不同程度下出现临床缓解的患者所占百分比的Kaplan-Meier 分析图Fig.4 Kaplan-Meier plot of the percentage of patients being in remission dependent on the different levels of factors before the induction of therapy
3 讨论
克罗恩病是多种病因导致的肠道慢性炎症性疾病,抗肿瘤坏死因子-α 制剂在治疗克罗恩病方面取得巨大成功。尽管如此,治疗耐药性仍然是一个重大的临床挑战,临床上迫切需要建立可以预估临床反应的预测性标记物,以识别对抗TNF-α治疗有良好反应的患者,从而指导有效治疗方案的选择[19]。
有关研究报道提示治疗前高CRP 水平的CD患者对英夫利昔单抗治疗反应增强[8],此外,还有一些研究未能证实上述任何联系[9]。本研究中持续临床缓解组及继发性失应答组中活动期CD 患者治疗前CRP 水平差异无统计学意义,可能由于CRP 由肝细胞分泌,故为相对间接的肠道炎症标记物,对抗TNF-α 制剂治疗的预测价值仍需进一步探讨研究。
国外相关研究表明治疗前炎症性肠病患者血清白蛋白浓度与抗TNF-α 单抗制剂治疗效果存在一定关联[6-7]。本研究中发现出现继发性失应答的活动期CD 患者血清白蛋白浓度往往较低。白蛋白的保护作用是通过发挥其维持胶体渗透压的生理功能来实现的,即可结合各种正负电荷化合物,包括疏水性有机阴离子和二价阳离子(如钙和镁)、各种药物、胆汁酸和其他[20]。此外,白蛋白提供了超过50%的正常血浆总抗氧化活性,这表明白蛋白也是炎症过程的重要参与者[21]。低血清白蛋白浓度是IBD 患者抗TNF-α 制剂继发性失应答的危险因素,且低血清白蛋白浓度的患者更容易出现更严重及复杂的病程,且在手术干预期间和术后会出现更多并发症[22-23]。所以,对于低白蛋白血症的患者,需密切监测和调整治疗药物的选择。
近年来,因超声检查可显示病变肠壁的厚度、肠腔狭窄及瘘管等变化情况,逐渐被用于克罗恩病患者诊断及随访中。XU 等[24]研究结果显示活动期克罗恩病患者超声下肠壁明显增厚。本研究中发现肠壁明显增厚的CD 患者往往疗效不佳,可能与肠壁厚度明显增厚提示疾病炎症活动程度更高有关,本研究中发现肠壁厚度≥8 mm 与较早的治疗失应答相关。同时国外相关研究发现约20%的患者在诊断初期已经存在肠道狭窄的情况,鉴于狭窄可分为炎性狭窄及纤维性狭窄,若为纤维性狭窄,需综合考虑进一步的内镜下扩张、肠道支架置入及肠段切除等治疗方案,因此明确狭窄性质与治疗方案的决策密切相关。本研究中选择弹性成像弹性模量SD 值作为参考值,研究中发现治疗前出现肠道狭窄且弹性模量SD 值≥9 的活动期CD 患者往往更易出现失应答情况,这时需要及时调整治疗方案,必要时行外科手术治疗,但由于本研究相关样本量较少,需更多的试验以进一步验证。
综上所述,治疗前低白蛋白血症、腹部超声下肠壁厚度≥8 mm 及狭窄肠段SD 值≥9 往往预示着抗肿瘤坏死因子-α 治疗活动期克罗恩病疗效较差,需密切关注并及时调整治疗方案。此外,治疗前CRP 浓度似乎不是克罗恩病患者抗肿瘤坏死因子疗效的预测因素。未来还需要进一步研究,验证上述预测因子的准确性和应用价值,为IBD患者选择生物制剂及必要的转换治疗时机提供依据。

