CT引导下神经内窥镜微侵袭手术在高血压脑出血治疗中的应用①
王 慧,李晓鹏
(河南大学第一附属医院神经内科一病区,河南 开封 475000)
高血压脑出血(Hypertensive intracerebral hemrrhage,HICH)是高血压疾病较为严重的一种并发症,具有较高的病死率、致残率[1]。目前,临床多采用微创手术治疗HICH,其中小骨窗开颅血肿清除术及CT引导下神经内窥镜微侵袭手术是临床常用的两种术式。小骨窗开颅血肿清除术具有手术时间短、出血量少等优点,利于患者术后恢复;CT引导下神经内窥镜微侵袭手术具有手术精度高、术后并发症少等特点,但临床对上述两种治疗方法仍存在争议[2-4]。基于此,本文将两种术式用于HICH的治疗以比较其临床效果。
1 资料与方法
1.1 一般资料
选择2018年1月至2019年12月河南大学第一附属医院收治的74例HICH患者作为研究对象,采用随机数字表法将其分为两组,每组各37例。对照组男24例,女13例;年龄38~73岁,平均(56.2±4.0)岁;脑出血量30~57 ml,平均(43.34±5.86)ml。观察组男23例,女14例;年龄36~72岁,平均(57.2±5.7)岁;脑出血量30~58 ml,平均(44.27±5.67)ml。两组一般资料比较,差异无统计学意义(P>0.05),具有可对比性。本研究经本院医学伦理委员会批准,且患者已签署知情同意书。
纳入标准:①符合《中国脑出血诊疗指南(2014)》[5]中HICH诊断标准;②既往存在高血压史且未得到有效控制患者;③患者发病24 h内就诊。
排除标准:①头部存在外伤患者;②颅内血管畸形破裂患者;③不耐受手术患者。
1.2 方法
对照组采用小骨窗开颅血肿清除术,采用螺旋CT(上海西门子医疗器械有限公司)扫描患者头颅,采集扫描信息进行成像处理,确定患者出血位置,依据CT扫描图像在患者头部标记,全身麻醉下进行小骨窗开颅血肿清除术。以出血面积最大和最接近颅部位置作手术切口,沿颞肌纤维方向做4~5 cm切口,将颅骨钻开,于颞肌下咬骨钳形成3 cm×3 cm骨窗后,将硬脑膜“十”字切开并悬吊,使用穿刺针穿刺后,切开皮质至血肿处,缓慢吸出血肿,若出现活动性出血,采用电凝灼烧凝血。术腔经生理盐水冲洗后,将吸收性明胶海绵敷于血肿壁上,放置引流管,冲洗,逐层缝合创口。
观察组采用CT引导下神经内窥镜微侵袭手术,患者局部麻醉后安装定向仪,行CT扫描,将血肿最大截面作为靶平面,血肿中心作为靶点,测定血肿靶点坐标。取患者仰卧位,全麻后消毒,头皮直切3.5~5.0 cm,电刀分离颅骨皮质,颅骨钻孔并扩大至1.5~2.0 cm形成骨窗。将硬脑膜及脑皮层组织切开,向靶点方向置入一次性颅内血肿粉碎穿刺针,确定位置准确后拔除穿刺针,将脑牵开器轻旋导入,之后去除管芯,将神经内窥镜与吸引器置入,由神经内窥镜辅助开始逐步深入,行至血肿外侧边缘时开始冲洗、抽吸,直至冲洗液清澈。神经内窥镜探查是否有活动性出血,必要情况下可电灼止血。调整脑牵开器位置,避免出现遗漏血肿。将止血纱布敷在血肿腔壁,退神经内窥镜,放置引流管,缝合硬脑膜及皮层。
1.3 观察指标
①神经功能。于术前及术后1个月采用美国国立卫生院卒中量表(The national institutes of health stroke scale,NIHSS)[6]评价患者神经功能恢复情况。该量表15项,总分42分,得分越高,表明神经功能越差。②并发症。观察患者术后肺部感染、颅内感染、下肢静脉血栓、再出血等并发症发生情况。
1.4 统计学方法
2 结果
2.1 神经功能
术前,两组患者NIHSS评分对比,差异无统计学意义(P>0.05);术后1个月,两组患者NIHSS评分均下降,观察组低于对照组,差异有统计学意义(P<0.05)。见表1。
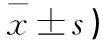
表1 两组患者NIHSS评分比较(分,
2.2 并发症
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者并发症情况比较(n,%)
3 讨论
外科手术是临床治疗HICH主要方案,手术治疗的目的是通过较早地清除血肿,降低颅内压,改善脑组织局部缺氧,防止和减轻出血后的血细胞分解、脑组织水肿、炎症等一系列继发改变所致的恶性循环,使受压迫的神经元有恢复的可能[7-8]。随着微创技术的发展,微创血肿清除术、微侵袭穿刺引流术成为HICH常用的两种治疗术式,具有创伤小、并发症少、术后恢复快的优点,备受医患青睐[9]。
本文研究中,对照组采用小骨窗开颅血肿清除术,此术式与传统的骨瓣开颅血肿清除术相比创伤小,对皮质损伤少,一定程度上避免了患者脑组织的无效暴露,较少地干预深部脑结构,简单易行,减压充分,缓解症状较快;同时,该术式在显微镜直视下手术,视野较为清晰,血肿清除较为迅速,安全性较高。但该术式难以避免手术切口较长,骨窗直径较大,对患者脑部组织损伤较大,并且辅助的显微镜光源来源及成像镜头均置于颅外,使得手术视野范围较小,影响光源投射,易形成观察死角,出现血肿盲点,影响血肿清除率,且术后并发症发生率相对较高,不利于患者预后[10-11]。
本文研究结果显示,观察组术后1个月的NIHSS评分低于对照组,并发症发生率较对照组低。究其原因可能为:CT引导下神经内窥镜微侵袭手术通过CT引导的靶向定位,可提供精确的血肿位置、大小、形态性质,通过设计适当入路,引导神经内镜准确到达血肿位置进行操作,提高手术准确性及精细度,避免因盲目、过度地抽吸造成医源性脑组织损伤,同时避免了颅内组织及神经血管因牵拉、暴露时出现的损伤,能对HICH患者的认知功能起到一定保护作用[12-13]。同时CT引导下神经内窥镜微侵袭手术切口较小,术中不需要大范围的开颅,可减少开颅手术的损伤,使患者术后恢复时间缩短[14]。此外,神经内窥镜光源及镜头均在神经内窥镜的头端,可实现手术视野清晰,减少手术视野死角范围,可处理显微镜下难以发现的病灶死角,利于血肿彻底清除,同时能在直视下止血,可降低并发症的发生率,利于促进患者康复[15]。
综上所述,CT引导下神经内窥镜微侵袭手术可降低HICH患者并发症的发生率,促进患者神经功能恢复。

