不同体位固定技术在乳腺癌螺旋断层放射治疗中的临床适用性研究
张利,李忠伟,吴迪,杨锫
湖南省肿瘤医院 a. 放疗科放射物理技术部;b. 头颈放疗三科,湖南 长沙 410013
引言
乳腺癌在全球的发病率和死亡率也在逐年递增,成为女性健康的一大杀手[1]。放射治疗在乳腺癌综合治疗中占据重要地位,是运用高能X射线照射乳腺肿瘤部位,引起癌细胞DNA的断裂,最后使癌细胞失去增殖能力而死亡。随着肿瘤放射治疗技术的迅猛发展,以三维适形、调强、螺旋断层放疗等为代表的影像引导调强放疗广泛应用于乳腺癌放疗中,能够保护好正常组织。
螺旋断层放射治疗是一种“多角度、高强度”的精确放疗技术,具有高度适形和均匀的靶区剂量分布优势,从而能进一步降低肺和心脏等正常组织的放疗并发症。乳房属于形状和位置特殊、非刚性活动度大的器官,体位固定和重复性较差,分次治疗间明显的器官内移动与摆位误差[2]将直接导致靶区照射剂量不足。有研究者报道摆位误差的不确定性会使靶区和危及器官的剂量发生显著变化[3]。再者螺旋断层放射治疗剂量梯度陡峭,所以乳腺癌螺旋断层放疗对摆位误差要求更严格。精确的体位固定技术能够降低放疗中摆位误差,是精确放疗能够得以精确实施的最重要的质量保证之一[4]。现在乳腺癌放疗体位固定技术常用的有乳腺托架、热塑膜和真空袋,每种体位固定技术各有优缺点,但在临床上乳腺癌患者调强放疗尚未有一种能够得到业内统一认可的固定精确度高、重复性好的固定技术[5]。热塑膜体固定技术已广泛应用于头颈[6]、胸腹[7]等部位肿瘤放疗中,在提高患者摆位准确性和重复性方面作用显著。最初湖南省肿瘤医院一直是采用乳腺托架固定技术,自2015年以来采用一体化托架结合热塑膜技术进行乳腺癌体位固定。本文基于螺旋断层放射治疗机同源兆伏级( Megavoltage Computed Tomography,MVCT)影像引导系统,研究对比乳腺癌螺旋断层放射治疗使用一体化托架结合热塑膜和乳腺托架两种体位固定技术的摆位误差,并探讨两种体位固定技术的摆位精度差异及临床适用性。
1 材料与方法
1.1 临床资料
本研究选取2019年8 月至 2020年3月在我院放疗科行螺旋断层放射治疗的30例乳腺癌患者。年龄26~73岁(中位数46岁)。其中保乳术6例,全乳切除术24 例。病例入组:所有病理检查结果为乳腺癌,全程进行螺旋断层放疗的患者;患者双侧手臂能够充分上举和外展。将患者随机分为两组,一体化托架结合热塑膜组(热塑膜组15例)和乳腺托架组(托架组15例),两组年龄、身高、体质量等一般资料比较,差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准,所有患者签署知情同意书。
1.2 体位固定与CT模拟定位
热塑膜组患者平躺仰卧在一体化托架上,双手抱头置于额顶,肿瘤中心定位线标记在热塑膜上;托架组患者仰卧在乳腺托架上,在体位固定中下颌尽量抬高;双臂充分上举使腋窝充分外展,手握立杆;根据患者体型调整好乳腺体架的各项位置数值,使胸壁走行平行于CT定位机的床面;用铅点在胸壁皮肤上做好定位标记和乳腺范围标记。固定体位后两组患者平静呼吸在大孔径CT(Big Bore Brilliance,Philips)下进行平扫+增强图像扫描,扫描范围为颌下至膈下5 cm,全肺包括在内。扫描层厚为2.5 mm,层间距为2.5 mm,扫描电压 140 kV,电流80 mA。
1.3 放疗计划设计与传输
定位CT图像经DICOM局域网传至Pinnacle治疗计划系统,高年资放疗医生参照RTOG乳腺癌靶区勾画指南勾画靶区以及正常组织。放疗处方剂量计划靶体积(Planning Target Volume,PTV) 的D95=50 Gy,25次,2.0 Gy/次。物理师勾画好计划辅助结构后,将计划传输至TOMO治疗计划工作站,医学物理师按照医嘱要求为每例患者分别设计个体化、最优化调强放疗计划,治疗计划经治疗前剂量验证通过后传到螺旋断层放射治疗加速器实施治疗。
1.4 MVCT图像扫描和摆位误差验证
两组患者按定位时的体位与固定技术仰卧于螺旋断层放射治疗加速器治疗床上进行放疗。放疗技师摆位,让肿瘤中心标记线与激光线对齐,利用MVCT影像引导系统进行MVCT图像扫描和摆位误差验证。资深放疗技师采用骨和软组织技术相结合的配准方式在线匹配MVCT和定位CT两者图像,在线匹配分析获得患者实际的等中心位置与治疗计划等中心位置在左右(x轴)、头脚(y轴)、腹背(z轴)、旋转(R)四维方向上摆位误差。根据van Herk[8]推荐公式计算CTV-PTV的靶区外扩边界值( margin,M)=2.5∑+0.7δ,其中,样本总体系统误差(Σ)为系统误差的标准差,总体随机误差(δ)为随机误差的标准差。
1.5 记录并统计摆位效率
为进一步评估两种固定技术的工作效率,每日从两种固定技术里分别抽取患者3例,每名患者记录频率为1次/周,记录并统计两种固定技术每分次的摆位时间,当患者躺在治疗加速器床开始记录时间,一直到技术员对准好肿瘤中心标记线停止记录并以此为摆位效率。
1.6 统计学分析
采用SPSS 22.0 统计学软件作数据分析,对每位患者摆位误差先计算均值,再对两组患者摆位误差均值分组进行方差分析和独立样本t体验,结果表示为(±s),P<0.05为有统计学差异。
2 结果
2.1 两种固定技术摆位误差比较
30例患者放疗摆位后采用TOMO同源MVCT进行图像引导摆位误差验证得出左右(x轴)、头脚(y轴)、腹背(z轴)、旋转(R)方向摆位误差(每位患者疗程中进行5~10次图像引导摆位误差验证,合计292人次图像引导摆位验证数据),两种固定技术平移误差与旋转误差其结果如表1所示。数据显示两组患者摆位误差在x轴、z轴、R旋转轴三个方向有显著性差异(P=0.042;P=0.031;P=0.037),y轴无显著性差异(P=0.249),但热塑膜组在y轴上摆位误差的均值(1.84±0.73)mm明显小于托架组(2.38±1.30)mm。
表1 30例乳腺癌患者摆位误差在两种体位固定方式的比较(±s,mm)
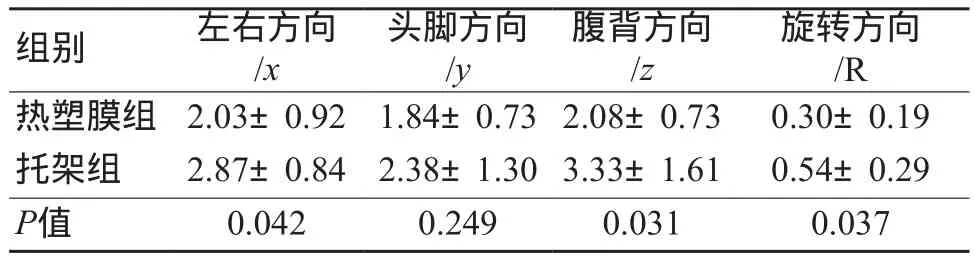
表1 30例乳腺癌患者摆位误差在两种体位固定方式的比较(±s,mm)
旋转方向/R热塑膜组 2.03±0.92 1.84±0.73 2.08±0.73 0.30±0.19托架组 2.87±0.84 2.38±1.30 3.33±1.61 0.54±0.29 P值 0.042 0.249 0.031 0.037组别 左右方向/x头脚方向/y腹背方向/z
2.2 摆位平移误差和旋转误差百分比分布
热塑膜组在x、y、z、R旋转轴四维方向均优于托架组。两组在x、y、z方向摆位误差<3 mm比例分别为79.5%和62.5%、77.7%、67.9%、75%、49.1%;在R旋转轴摆位误差<2°比例分别为100%和98%。两种体位固定方式在四维方向摆位平移误差和旋转误差百分比分布,见图1~4。从图中可以看出热塑膜组在±3 mm之间的摆位误差百分比均好于托架组。
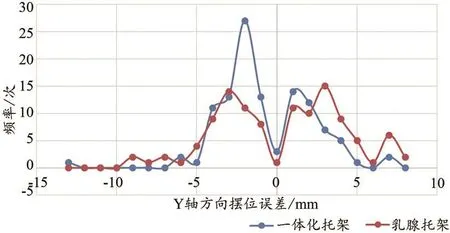
图1 两种固定技术左右方向(x)摆位误差
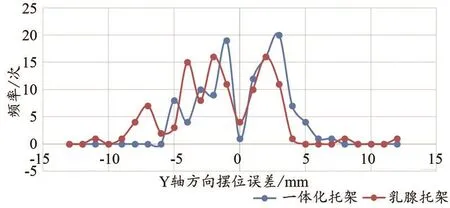
图2 两种固定技术头脚方向(y)摆位误差
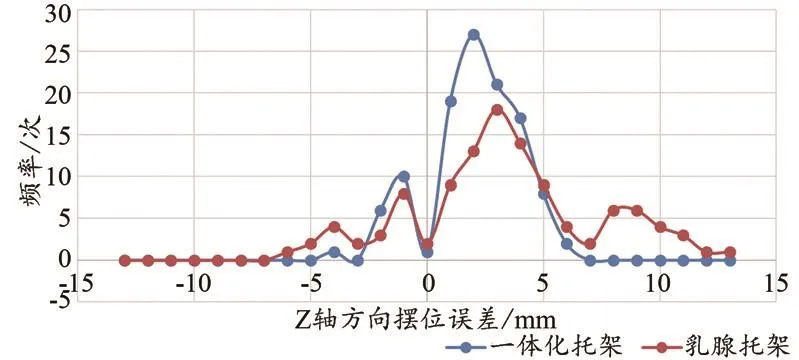
图3 两种固定技术腹背方向(z)摆位误差
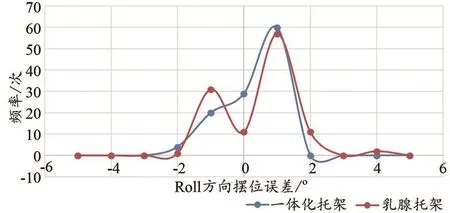
图4 两种固定技术旋转方向(Roll)摆位误差
2.3 CTV-PTV靶区外扩边界值
两组在患者左右(x)、头脚方向(y)、腹背方向(z)的CTV-PTV靶区外扩边界值分别为2.88 mm和4.52 mm、2.99 mm和3.9 mm、2.69 mm和4.63 mm(表2)。从表2中可看出使用热塑膜固定技术能减少3个方向的CTV-PTV外扩值。
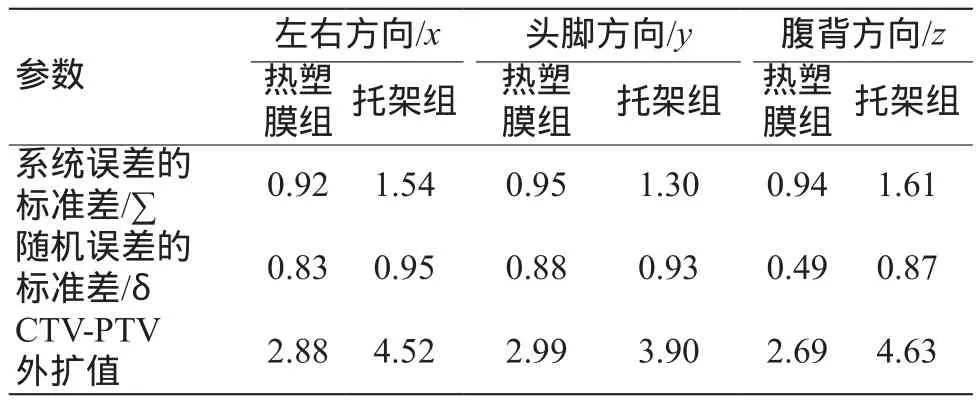
表2 两种固定技术的摆位误差与CTV-PTV外扩边界值(mm)
2.4 摆位效率比较
热塑膜组的分次摆位时间(4.2±2.1)min少于托架组摆位时间(6.3±3.3)min,差异有统计学意义(P=0.03),可见使用热塑膜固定技术可以缩短放疗技术员的摆位时间,提高工作效率。
3 讨论
目前,调强放射治疗成为了乳腺癌放疗主要放疗技术,提高了乳腺癌的疗效。TOMO是一种具有高强度调制能力的先进放疗技术,采用64片二元气动多叶光栅形成的扇形X射线进行螺旋断层调强,它能够在靶区及周边正常组织之间形成边缘陡峭的剂量梯度,从而极大改善了肿瘤的致死辐射剂量分布与肿瘤形状的适形度[9]。然而,由于螺旋断层技术使得靶区与危机器官之间的剂量跌落更加陡峭,为提高乳腺癌肿瘤控制率和降低正常组织放疗并发症风险,治疗时患者的摆位误差的要求必须更加严格。Van等[10]研究乳腺癌的摆位误差对放疗剂量影响,研究表明减少摆位误差是靶区剂量分布能够正确投递的重要方法。然而体位固定又是整个放疗过程的前提保证,是保证放疗体位重复性和准确性的重要环节[11-12]。由此可见选择合适的固定技术在降低摆位误差,提高乳腺癌的肿瘤控制率显得尤为重要。
本研究中表1可见热塑膜与托架组两组体位固定技术的摆位误差在四维方向上的分析结果。两组患者在左右方向(x)、腹背方向(z)、旋转方向(R)的摆位误差有显著性差异(P=0.042;P=0.031P=0.037),y轴无显著性差异(P=0.249),但在本研究30例乳腺癌患者中热塑膜组在y轴上摆位误差的均值(1.84±0.73)mm明显小于托架组(2.38±1.30)mm。说明热塑膜固定技术能够缩小在x轴、z轴、R旋转轴三个方向的摆位误差,从而能进一步提高乳腺癌的靶区处方剂量以及更好地保护正常组织。屈超等[13]对比分析了68例接受调强放疗的乳腺癌改良根治术后患者使用热塑膜(热塑膜组,42例)和乳腺托架(托架组,26例)两种体位固定技术的摆位误差,研究表明热塑膜组和托架组在RL、AP、SI方向的摆位误差分别为(2.12±2.01)和(2.38±1.92)mm、(3.29±2.46)和(3.88±2.76) mm、(3.47±2.29)和(4.11±3.15)mm,其中两组在AP和SI方向的摆位误差比较,均有统计学差异(t=-2.05;-2.16,P<0.05);谢秋英等[14]报道了40例乳腺癌患者使用体架结合热塑网膜(20例)与乳腺托架(20例)的摆位误差结果,研究表明热塑网膜组和乳腺托架组在左右(x)、头脚(y)、腹背(z)和旋转(R)四个方向摆位误差依次为体膜组:x(1.80±0.70)mm、y(2.30±1.17)mm、z(1.75±1.02)mm,R(0.55±0.42)°;乳腺托架组:x(2.90±1.77)mm、y(3.85±1.98)mm、z(3.25±1.94)mm,R(1.67±1.27)°。两种固定技术的各项指标参数均有统计学差异(P<0.05);翟延宝等[15]同样报道了20例乳腺癌热塑网膜组比乳腺托架组的摆位误差小,且在x、z轴上有统计学意义,y轴上无统计学意义;尚峰等[16]也报道早期乳腺癌患者保乳术后接受螺旋断层放射治疗,通过使用记忆热塑网膜的固定方式可减小摆位误差,提高了摆位的精确性,达到精确放疗的目的,具有临床上推广使用的意义。以上学者[13-16]的分析结果与本研究结果相仿。本研究显示:① 两种体位固定技术在左右方向(x)、腹背方向(z)、旋转方向(R)的摆位误差差异有统计学意义;② 热塑膜组在x、y、z三个方向的CTV-PTV靶区外扩边界值都控制在3 mm之内;③ 热塑膜组与托架组分次摆位时间分别为(4.2±2.1)min与(6.3±3.3)min(P=0.03),差异有统计学意义,可见一体化托架结合热塑膜固定乳腺癌放疗患者可缩短摆位时间,缩小摆位误差,为乳腺癌的位置验证提供了重要保证;可进一步缩小CTV-PTV的靶区外扩边界值并提高固定精度,更适合于螺旋断层放射治疗为代表的精确放疗技术。分析原因,作者认为使用乳腺托架固定技术的患者虽然可通过调节乳腺托架的各项位置刻度进行乳腺托架体位固定,但其没有能够束缚的固定装置,患者易产生不由自主地移动误差。而一体化托架结合热塑膜能够根据患者的身体曲线进行塑形,充分贴合包裹患者身体的各个部位,具有个体化固定优点。因此热塑膜既可以适当地固定乳房的位置和限制患者胸部呼吸幅度,又可以缩小患者多重因素导致的身体不自主的移动误差。
ICRU83号报告指出,精确的体位固定技术是精确的调强放疗技术的重要前提质量保证[17],它能够最大限度地减少CTV-PTV之间的靶区外扩边界值,更好保护正常组织。我单位采用一体化托架结合热塑膜固定技术固定乳腺癌患者,热塑膜是充分贴合患者的身体曲线进行塑形,能够限制患者不由自主地空间位移,有效限制呼吸幅度,提高了摆位误差精准性和重复性。但在治疗过程中有研究证明,热塑膜也存在一些不足。由于热塑膜本身物理厚度和密度的存在,使用6 MV X射线照射表面覆盖一层带孔热塑膜的胸壁,相当于在胸壁表面覆盖了一层等效组织补偿物,前移了6 MV X射线在皮下1.5 cm的剂量建成区,加大了皮肤辐照剂量和放射性皮肤损伤的风险。乳腺癌放疗,当皮肤辐射剂量达到60~66 Gy才有可能发生中度皮肤反应。放疗医生在勾画靶区时,都会将PTV限在皮下 3~5 mm。葛琴等[18]报道了乳腺癌计划的皮肤剂量在48~52.40 Gy[18]之间,医生与物理师进行计划设计和评估时都会充分考虑将皮肤辐照剂量降到皮肤的耐受剂量范围之内。所以乳腺癌患者放疗时采用一体化体架结合热塑膜固定技术值得广泛应用,因为最大限度缩小摆位误差比可耐受的放射皮肤损伤更能提高乳腺癌的治疗增益比。
4 结论
综上所述,基于MVCT影像引导系统乳腺癌放疗中使用一体化托架结合热塑膜固定技术比乳腺托架固定技术摆位误差小,可提高治疗精度,同时可以缩短放疗技术员的摆位时间,提高工作效率,具有更好的临床适用性,值得推广。

