快速康复外科理念指导下的麻醉管理应用于全身麻醉手术患儿中的临床价值
孙驰 李艳
宝鸡市中心医院,陕西 宝鸡 721000)
全身麻醉现已经普遍应用于需要进行手术的患儿中,是利用麻醉药物,将患儿的中枢神经进行抑制,继而为手术操作创造最为有利的条件[1]。儿童是一个特殊的群体,无法对自己的行为及情绪进行控制,护理、治疗依从性差,尤其是学龄前儿童,进入手术室后哭闹不止,延误了手术时间,也增加了手术风险性[2]。研究[3]提出,将快速康复外科理念指导下的麻醉管理应用于全麻患儿中,可以减少应激反应的刺激,提高患儿的依从率,利于手术顺利进行。本文旨在探讨全麻患儿中应用快速康复外科理念指导下的麻醉管理的效果。
1 资料与方法
1.1一般资料 选取2018年5月至2020年5月于我院进行全麻手术的患儿80例。随机分为对照组和观察组,各40例。对照组男22例,女18例,平均(5.66±1.02)岁。观察组男32例,女17例,平均(5.84±1.01)岁。纳入标准[4]:患儿均进行择期全麻下扁桃体摘除术;临床资料完整,且其父母同意参与研究。排除标准:有麻醉药物过敏史;在近半年内进行过全麻手术;凝血功能异常或者合并呼吸系统疾病。两组患儿一般资料比较差异无统计学意义(P>0.05)。
1.2方法 对照组接受常规麻醉护理。观察组接受快速康复外科理念指导下的麻醉管理,具体操作如下:(1)术前宣教,医护人员在患儿入院后对其身体情况进行评估,且精心布置病房及手术间,提前引导患儿熟悉麻醉场地及病室环境等,提前接触麻醉诱导面罩、仪器等,且以故事的形式对患儿讲解麻醉诱导的过程等,提高其配合程度;患儿术前2 h可以服用一些碳水化合物,但是不包括奶制品类,之后不可进食进水。(2)术前基础麻醉,在麻醉诱导开始前,尽量缩短母亲与患儿分离的时间,避免其哭闹而导致缺氧、胃肠胀气等;可以要求患儿家属更换无菌衣物后到手术室准备间安抚患儿的情绪,且由麻醉医师与护理人员在准备间完成基础麻醉,待患儿熟睡后接入手术室。(3)术中干预,在麻醉诱导及插管前,将患儿平放于手术床上,并且将肩部垫高20~30°,使其头后仰偏向一侧,以帮助呼吸;使用快速麻醉通道(即七氟烷吸入麻醉下喉罩管理气道);术中巡回护士多观察患儿情况,并且限制液体的输入、注意保暖,防止术中低体温的发生。(4)术后管理,由于手术对患儿咽喉部的刺激较大,引发的并发症也相对多,患儿在苏醒期间会有四肢不随意运动、哭闹等行为,护理人员需要严密保护患儿,以防意外发生;由于麻醉药物的影响,增加了口腔分泌物,需要及时吸引,以保证呼吸道的通畅;另外预防苏醒期躁动可以使用盐酸纳布啡0.01 mg/kg进行预防,术后个体化多模式的采用镇痛方法,以缓解疼痛对患儿产生刺激,促进其生命体征的平稳。
1.3观察指标 比较两组患儿苏醒躁动期的评分[5],分四期;干预后的疼痛情况、拔管时间及苏醒时间,其中疼痛评分采用改良儿童疼痛评分量表进行判定[6];不同时间点的心率指标,即麻醉前(T0)、气管插管时(T1)、手术开始(T2)、手术结束时(T3)。比较医生对两组患儿护理效果的满意程度。

2 结 果
2.1患儿苏醒躁动分期 对照组Ⅰ期5例(12.50%)、Ⅱ期16例(40.00%)、Ⅲ期10例(25.00%)、Ⅳ期9例(22.50%),观察组Ⅰ期16例(40.00%)、Ⅱ期15例(37.50%)、Ⅲ期7例(17.50%)、Ⅳ期2例(5.00%)。与对照组比较,观察组的苏醒躁动表现明显较轻(Z=5.660,P<0.05)。
2.2插管、苏醒时间、疼痛评分 与对照组比较,观察组的插管、苏醒时间明显短,疼痛评分明显低(t=14.140、10.348、26.802,P<0.05)。见表1。

表1 两组患儿插管、苏醒时间、疼痛评分比较
2.3不同时间点的心率对比 干预后,两组T1、T2、T3时间点的心率与T0时间点的心率相比均有波动,但观察组的波动幅度较小(P<0.05)。见表2。
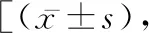
表2 两组患儿不同时间点的心率次/min,n=40]
2.4医生满意度 对照组医生对护理效果评价优秀20例、一般12例、差8例,满意度为80.00%;观察组医生对护理效果评价优秀29例、一般9例、差2例,满意度为95.00%。观察组医生满意度高于对照组(P<0.05)。
3 讨 论
快速康复护理是一种将术中管理及术后疼痛控制、人文关怀、预见性护理联合在一起的围术期管理模式,能够减少手术给患者带来的不同感受与刺激,继而改善术后康复的速度[7]。
本文结果显示,与对照组相比,观察组的插管、苏醒时间明显短,疼痛评分明显低,心率波动明显小(P<0.05),患儿配合度高,保证了手术的顺利进行,得到了医生的高度认可。快速康复外科理念指导下麻醉管理理念应用功能于全麻患儿中有着较好的效果,在模式下采用了七氟烷吸入诱导麻醉方式,提高了患儿的接受程度;另外研究中患儿的父母可到手术室准备间,协助进行麻醉诱导,明显降低了患儿哭闹等行为,进而可以快速起到麻醉诱导的效果,再进行静脉通道的建立,可以减少患儿哭闹及应激反应的刺激,且通过术中控制液体量,密切监测患儿生命体征、苏醒期预防用药及一系列的干预措施,可以明显减少患儿哭闹,降低苏醒期躁动,相比于传统的麻醉护理方式而言,患儿的躁动情况优。本文结果显示,与对照组相比,观察组的苏醒躁动表现明显较轻(P<0.05)。
综上所述,快速康复外科理念指导下麻醉管理理念应用于全身麻醉患儿中,利于手术顺利进行,利于苏醒期躁动情况的减轻,促进了身体恢复。

