健康扶贫背景下居民医保对于胃癌患者保障效果研究
邹丹丹 李湘君
2018年癌症数据显示,胃癌发病率(15.82%)和病死率(17.70%)在我国高发癌中均居于第2位[1],且术后复发率高达70%[2],给患者带来了沉重的经济负担。因此,合理控制胃癌患者的医疗费用以及优化补偿比例是当前医保制度改革中值得关注的问题。国务院发布的《关于打赢脱贫攻坚战的决定》中,针对因病返贫的现象提出建立精准扶贫工作机制,同时结合财政兜底等形式[3]以减轻贫困人口的医疗负担。近年来,虽然医保制度体系的全民覆盖改善了居民因病致贫的现状,但由于我国具有人口基数庞大的特点,故而导致居民医保制度出现精准性与覆盖度不够全面的问题,因此,进一步研究社会经济因素和医保政策因素对低收入胃癌患者的影响显得尤为必要。本研究采用江苏省某市2013年—2017年胃癌患者的就诊数据,通过分析低收入胃癌患者的人群特征、医保政策和就医行为等相关因素对医疗支出的影响,总结形成低收入患者医疗保障体系政策建议,其相关结论对于助力健康中国建设具有重要意义。
1 数据与方法
1.1 数据来源
本研究数据来源于江苏省某市医保管理信息系统,调取2013年—2017年间主要诊断为胃癌患者的医疗费用信息。为了避免对分析产生混杂影响,将同时患有多种恶性肿瘤的患者按照第一诊断疾病为胃癌的原则进行筛选。最后用于本研究分析的样本数据分别是2013年总体胃癌患者14 557例次,低收入胃癌患者341例次;2014年总体胃癌患者12 171例次,低收入胃癌患者313例次;2015年总体胃癌患者15 535例次,低收入胃癌患者428例次;2016年总体胃癌患者7 424例次,低收入胃癌患者280例次;2017年总体胃癌患者21 374例次,低收入胃癌患者610例次。提取数据中包括性别、是否低收入、年龄、门诊、住院医保补偿情况、就诊机构等信息。
1.2 统计方法
使用描述性统计分析方法描述样本人群的基本人口学特征、就医行为以及不同年份胃癌患者的医疗支出情况,自付医疗支出、总医疗支出、补偿比例、大病补偿费用等。非正态分布资料的平均水平用中位数表示,离散程度用四分位数间距表示;使用多元线性回归分析患者人群特征和医疗机构级别对胃癌患者医疗支出的影响。
2 结果
2.1 胃癌患者人群特征
胃癌患者人群特征情况见表1。本研究中低收入胃癌患者的样本量明显少于非低收入患者,合计占全部胃癌患者的2.78%,且近年来胃癌患者人数整体上呈现上升的趋势;年龄分布表明,胃癌患者分布较为不均,低收入胃癌患者中70岁以上年龄段的占比较高,而非低收入患者的数据显示60岁以下年龄段的胃癌患者人数较多。性别因素中,低收入和非低收入患者数据均表明,胃癌的男性样本占比明显高于女性。从医疗机构等级来看,低收入和非低收入患者选择三级医院就诊的例次均占比最高,分别为63.03%、79.23%,选择二级就诊的例次占比最低,分别为14.66%、9.75%。
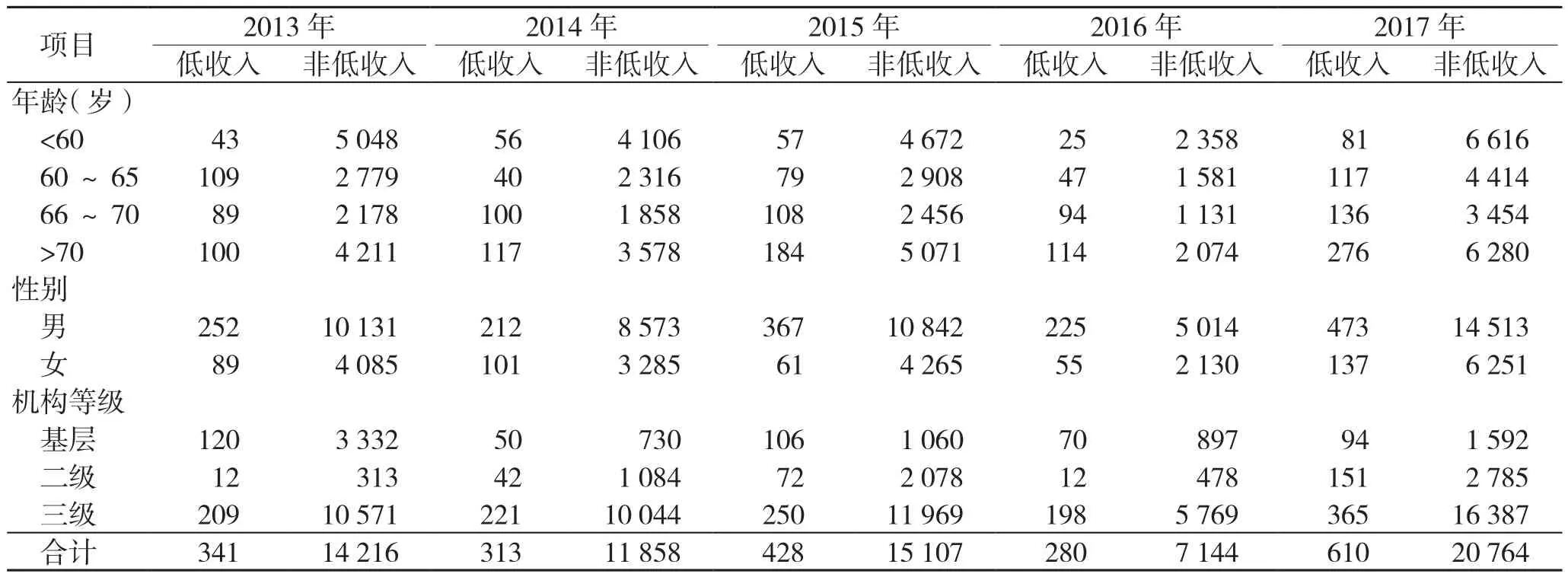
表1 胃癌患者人群特征(例次)
2.2 胃癌患者医疗支出情况
考虑到胃癌患者门诊、住院的人次以及医疗支出的差距较大,故分为门诊和住院两部分进行讨论。表2、表3分别为2013年—2017年胃癌患者的门诊、住院医疗支出情况。整体来看,2013年—2016年间,低收入胃癌患者的门诊总医疗支出中位数相较于非低收入患者偏低,2017年低收入患者的医疗支出却明显高于非低收入患者,这可能是由于该市2017年正处于逐步落实国务院颁布的《关于整合城乡居民医疗保险制度的意见》政策的进程中,而在统计胃癌患者医保信息的时候却把新农合人群纳入样本,导致总患者数大量增加,尤其是非低收入患者较前1年增长了8 432例次,从而使得数据特征也发生改变。5年间非低收入胃癌患者的门诊自付医疗支出呈现随年份增长逐渐下降的趋势,而低收入胃癌患者的门诊自付医疗支出起伏较大,最高可达23元,但值得注意的是,5年间低收入胃癌患者的门诊医保补偿比例均超过90%,补偿后低收入胃癌患者只需承担较少的自付费用,极大地减轻了患者的疾病负担。
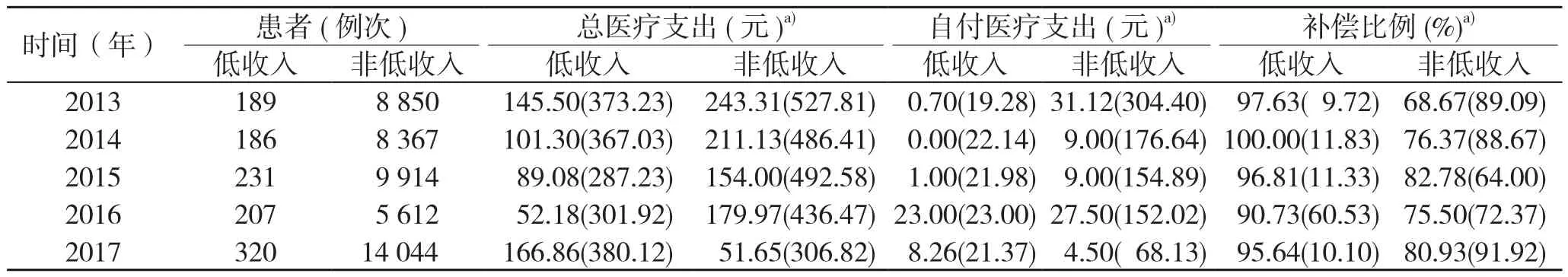
表2 胃癌患者门诊医疗支出情况
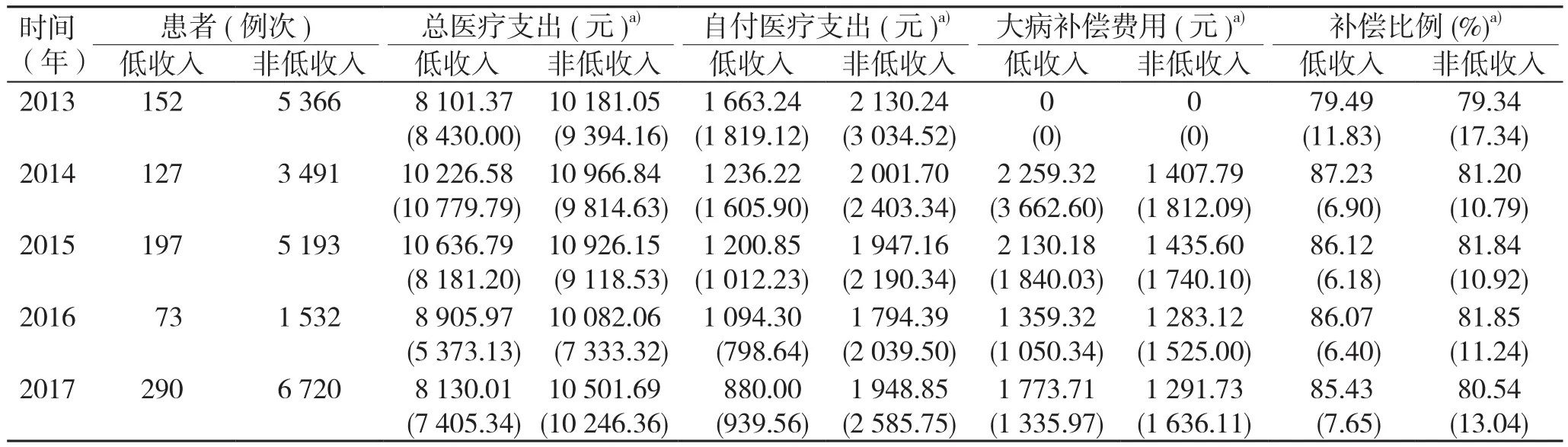
表3 胃癌患者住院医疗支出情况
胃癌患者在住院方面的医疗支出与门诊类似,低收入胃癌患者小于非低收入患者,但低收入胃癌患者5年间的住院总医疗支出和自付医疗支出相较于门诊波动起伏较大,且医保补偿比例整体上低于门诊。整体来看,2014年—2017年低收入和非低收入胃癌患者住院补偿比例较2013年均有明显的上升趋势,表明自2014年以来患者的疾病经济负担大幅度地下降。但从大病补偿来看,自2012年发改委等6部委下发《关于开展城乡居民大病保险工作的指导意见》以来,直到2014年,江苏省才在全省全面建立大病保险制度[4],因此,只有2014年—2017后4年低收入患者享受大病补偿,但补偿效果不理想,对于大多数低收入患者来说,住院自付医疗支出仍然较高,因此,为了减轻低收入患者的经济负担,应着重优化低收入患者的大病补偿政策。
2.3 胃癌患者医疗支出的多元线性回归分析
表4为年份、年龄、性别、是否低收入、机构等级对胃癌患者门诊总医疗支出和自付医疗支出的影响分析,总医疗支出的回归结果表明,低收入对门诊总医疗支出影响不具备统计学意义,因此,低收入因素不能继续引入回归模型,也不存在标准化系数。年份、性别具有统计学意义且系数小于0,说明年份、性别均与门诊总医疗支出呈负相关,胃癌患者的门诊总医疗支出随年份增长而不断减少,且女性患者的总医疗支出明显低于男性患者。年龄系数大于0,说明年龄对于胃癌患者的门诊总医疗支出具有正向促进作用。二、三级医疗机构较基层医疗机构对于总医疗支出具有正向促进作用,这可能是由于二、三级医疗机构有更多的医疗人才开设专家门诊,从而导致二、三级医疗机构门诊总医疗支出较高。自付医疗支出的回归结果表明,年龄对门诊自付医疗支出影响不具备统计学意义。年份因素中同2013年相比,2014年—2017年的门诊自付医疗支出更低。女性和低收入因素的系数均小于0,说明低收入患者门诊自付医疗支出显著低于非低收入患者,且女性较男性对于门诊自付医疗支出具有负向促进作用。二、三级医疗机构系数大于0且具有统计学意义,说明二、三级医疗机构的门诊自付医疗支出显著高于基层医疗机构。
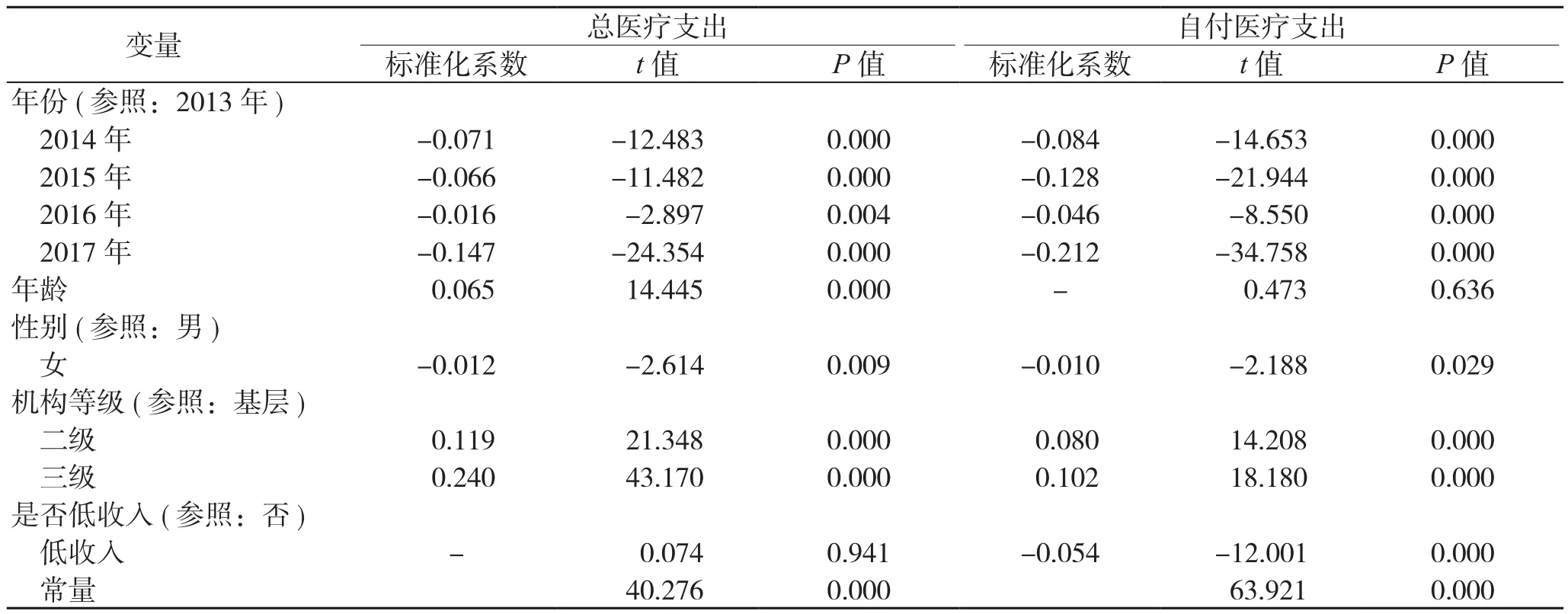
表4 胃癌患者门诊医疗支出的多元线性回归分析结果
表5为年份、年龄、性别、是否低收入、是否享受大病补偿、机构等级对胃癌患者住院总医疗支出和自付医疗支出的影响分析。总医疗支出和自付医疗支出的回归结果均表明,同2013年相比,2014、2015、2017年的回归系数小于0,说明年份对于住院总医疗支出和自付医疗支出具有负向促进作用,即随着年份不断增长,居民医保对于胃癌患者住院医疗支出的保障效果有明显提升趋势。低收入患者的住院医疗支出显著低于非低收入患者,从而说明城镇居民医保在一定程度上保障了低收入胃癌患者。不同于门诊,性别对住院总医疗支出和自付医疗支出影响均不具备统计学意义。年龄的回归系数大于0,说明年龄对于住院总医疗支出和自付医疗支出具有正向促进作用,且年龄越大,医疗支出越高。相对于基层医疗机构而言,二、三级医疗机构所产生的住院总医疗支出、自付医疗支出更高,这可能与其具有更丰富的医疗资源和更高的服务质量等因素有关。是否享受大病补偿对住院自付医疗支出影响不具备统计学意义,这可能是大病补偿占比低,患者疾病负担仍然较重造成的。

表5 胃癌患者住院医疗支出的多元线性回归分析结果
3 讨论与建议
3.1 大病医保实施后住院补偿比例有所提高但补偿效果不理想
截至2014年底,我国所有试点省份都开展了大病保险试点工作,大病患者实际报销比例提高10~15个百分点[5]。研究结果也表明,自大病医保实施后,某市2014年的住院补偿比例较2013年有所提高,但大病补偿受众范围存在局限性,覆盖率偏低,且补偿费用在总医疗支出中的占比较低,未满足2015年规定的大病保险支付比例应达到50%以上[6]的要求。对于低收入胃癌患者而言,即使在享受大病补偿后仍然需要承担高额的医疗费用,面临巨大的经济压力和心理压力。该结论与周坚等[7]研究结论一致,均认为大病医保在一定程度上能够减少患者的医疗费用,但由于大病承担的比例较低,导致患者的医疗负担并没有得到明显的减轻,因此,在之后的大病补偿进程中,要尽可能针对低收入这一弱势群体降低相应的起付线,采取合理提高各区间支付比例法差异化补偿政策[8],并适当调整大病医保补偿的力度和承担比例,切实减轻患者疾病负担。
3.2 胃癌患者就诊倒三角现象严重
本研究结果发现,医疗机构等级对胃癌患者的总医疗支出和自付医疗支出均存在影响,这种情况与医保制度补偿模式、医疗服务质量等存在一定的关系。由于三级医疗机构有着医疗资源丰富、医疗服务质量高、医生业务水平高的特点,所以低收入和非低收入胃癌患者均更倾向于选择级别较高的三级医疗机构,这与朱剑等[9]研究结果一致,即说明优质医疗服务的物理可及性很大程度上会影响患者就医行为[10]。同时,三级医疗机构的总医疗支出和自付医疗支出均高于基层就诊机构,说明患者选择的就诊机构级别越高,所面临的疾病负担就越大,因此,需要各级医疗机构精准定位自身优势和受众人群,不断调整医保报销比例和病种报销范围,引导低收入患者合理选择医疗机构就医,同时适当提升基层医疗机构的医疗服务能力,促进医疗资源合理化分配,做到进一步缓解因病致贫的问题。
3.3 医保健康扶贫已初具效果但精准度不足
统计分析结果显示,低收入胃癌患者的总医疗支出和自付医疗支出整体上均低于非低收入患者,其中门诊补偿后低收入患者的门诊自付医疗支出更接近0,且低收入患者的住院自付医疗支出随着年份的增加而不断减少,说明我国医保健康扶贫自实施以来已经取得了初步的效果。回归结果表明,年龄因素对低收入患者的门诊、住院医疗支出具有正向促进作用,即年龄越高,患者的疾病负担越沉重,说明目前的医保健康扶贫政策尚未切实保障到老龄段患者。2016年国务院发布的《“健康中国2030”规划纲要》中提出,要加强重点贫困人群健康服务,实现积极老龄化[11]。而健康水平和劳动能力均低下的低收入老龄人口极易因过高的医疗卫生服务需求和较低的经济承受能力陷入贫病交加的恶性循环圈[12]。因此,在后续的健康扶贫进程中应精准定位于老龄低收入人群,切实提高老龄人口的保障水平。此外,还可根据老龄患病人群特征并结合疾病发病状况进行精准化改革[13],合理提高患者的医保补偿比例,以便更好地保障老龄低收入患者。
3.4 不同人群特征卫生服务利用的公平性有待改善
回归分析结果显示,高龄胃癌患者面临更高的门诊和住院费用,且年龄越高,疾病负担越重;女性门诊自付费用均显著低于男性,住院自付费用却略高于男性。上述结果说明,不同人群特征的胃癌患者医疗支出存在差异。虽然以往研究表明,医保政策一定程度上有助于提高胃癌患者卫生服务利用的公平性,但其还存在着治愈率低、复发率高的特征[14],因此,在提高医疗保障水平的基础上,要切实提高易患病人群的治愈率和控制率,促进重点人群的健康公平性[15]。

