纳布啡与舒芬太尼复合丙泊酚在老年患者无痛胃镜检查中的应用效果比较
刘 超 王 芳 李继峰 武 强※ 李志国 金黛丽 靳 菲
无痛胃镜是在传统胃镜的基础上采用全麻方式使患者在检查期间保持安静、无痛苦、无意识状态以消除侵入性操作恐惧感的一项临床检查技术,现已广泛用于消化系统疾病的检查诊断中[1]。无痛胃镜麻醉过程中老年患者出现不良反应的风险相对高于其他群体,甚至引发心脑血管并发症等严重后果[2]。因此,在老年患者无痛胃镜的麻醉过程中,需要在麻醉方案和剂量选择上更为慎重[3]。目前,临床多采用舒芬太尼复合丙泊酚方案,麻醉效果较为稳定。纳布啡是近几年研发并投入临床的新型麻醉药,有研究显示其具有和现有麻醉药相当的效果,且不良反应发生率更低[4,5]。目前已有研究报道纳布啡在无痛胃镜中的应用,但结论不够明确,而且针对老年患者群体尚未见纳布啡与舒芬太尼的应用效果比较报道。因此,本研究拟通过比较分析纳布啡与舒芬太尼复合丙泊酚两种方案在老年无痛胃镜检查中的应用效果,为临床选择提供一定的参考。
1.资料与方法
1.1 一般资料 选择2019年6月至2020年12月在鹤壁市人民医院接受无痛胃镜检查的老年患者为研究对象。纳入标准:①年龄≥65岁;②经临床初步诊断符合无痛胃镜检查标准或治疗适应证;③术前根据美国麻醉医师协会(American society of anesthesiologists,ASA)体格分级[6]为Ⅰ~Ⅱ级。排除标准:①对本研究中任一麻醉药物过敏者;②消化道疾病急性期;③有精神疾病不能配合检查者,有严重心血管疾病或其他系统性基础疾病等不适合进行无痛胃镜检查者;④既往有胃镜检查史或有阿片类药物服用史者。研究最终纳入患者84例,其中男性54例,女性30例,年龄65~81岁,平均年龄(71.40±4.49)岁,按照随机数字表法分组,观察组和对照组各42例。本研究经本院医学伦理委员会审核批准,所有患者或家属均签署知情同意书。
1.2 方法 所有患者术前常规禁食8h,禁水4h,术前10min口服10ml盐酸达克宁胶浆(扬子江药业集团有限公司,国药准字H20041523)。入检查室10min后,开通静脉通道,以2L/min的速度鼻导管吸氧,同时采用多功能心电监护仪(迈瑞)常规监测收缩压(SBP)、舒张压(DBP)、心率(HR)、呼吸频率(RR)及血氧饱和度(SpO2)。对照组患者静脉推注1μg/kg枸橼酸舒芬太尼注射液(宜昌人福药业有限责任公司,国药准字H20054172)60s,观察组静脉推注0.15mg/kg盐酸纳布啡注射液(宜昌人福药业有限责任公司,国药准字H20130127)60s,5min后两组均推注1.5mg/kg的丙泊酚(河北一品制药有限公司,国药准字H20093542)10s,后继以4.0~6.0mg/(kg·h)的速度静脉输入维持。待睫毛反射消失后行胃镜检查,若患者出现体动,以0.5mg/kg增加丙泊酚用量;若术中心电监护仪数据异常,及时给予面罩吸氧、阿托品或麻黄素等相应处理。检查结束退出内镜时停药,待患者清醒后无异常现象方送离检查室。所有患者均由同一医师使用同一套检查设备进行检查,并有专人记录相关资料和指标数据。
1.3 观察指标 ①统计并记录所有患者年龄、性别及体重等一般资料。②观察并记录手术过程相关指标:两组患者入室10min时(术前,T0)、检查镜通过咽喉即刻(术中,T1)及患者清醒后(术后,T2)的SBP、DBP、HR、RR和SpO2指标;记录麻醉诱导时间、检查操作时间、麻醉苏醒时间、丙泊酚总用量以及术中患者体动次数和不良反应情况(包括呼吸抑制、恶心呕吐、呛咳、心律失常等)。
1.4 统计学方法 采用SPSS 19.0统计学软件对所有数据进行分析。计量资料采用KolmogorovSmirnov检验数据是否符合正态分布,符合则采用(均值±标准差)表示,组间比较采用独立样本t检验,不符合则以四分位数(中位值)表示,组间比较采用非参数秩和检验;计数数据以百分数表示,组间比较采用卡方检验。以P<0.05为差异具有统计学意义。
2.结果
2.1 两组一般资料比较 两组患者一般资料比较,结果显示,两组在年龄、性别、体重、体格等级及并发症上均无统计学差异(P>0.05),见表1。
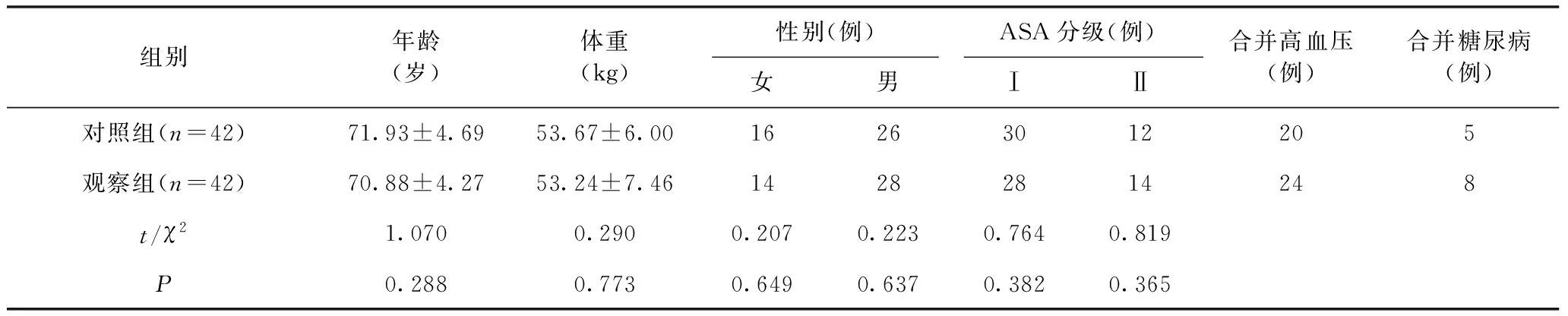
表1 两组患者一般资料比较
2.2 两组患者行无痛胃镜检查过程中临床指标比较 两组患者T0、T1、T2三个时点的SBP、DBP、HR、RR和SpO2比较,差异均无统计学意义(P>0.05),见表2。与对照组相比,观察组麻醉诱导时间、检查操作时间以及麻醉苏醒时间与对照组无差异(P>0.05),但丙泊酚总用量低于对照组,差异有统计学意义(P<0.05),见表3。
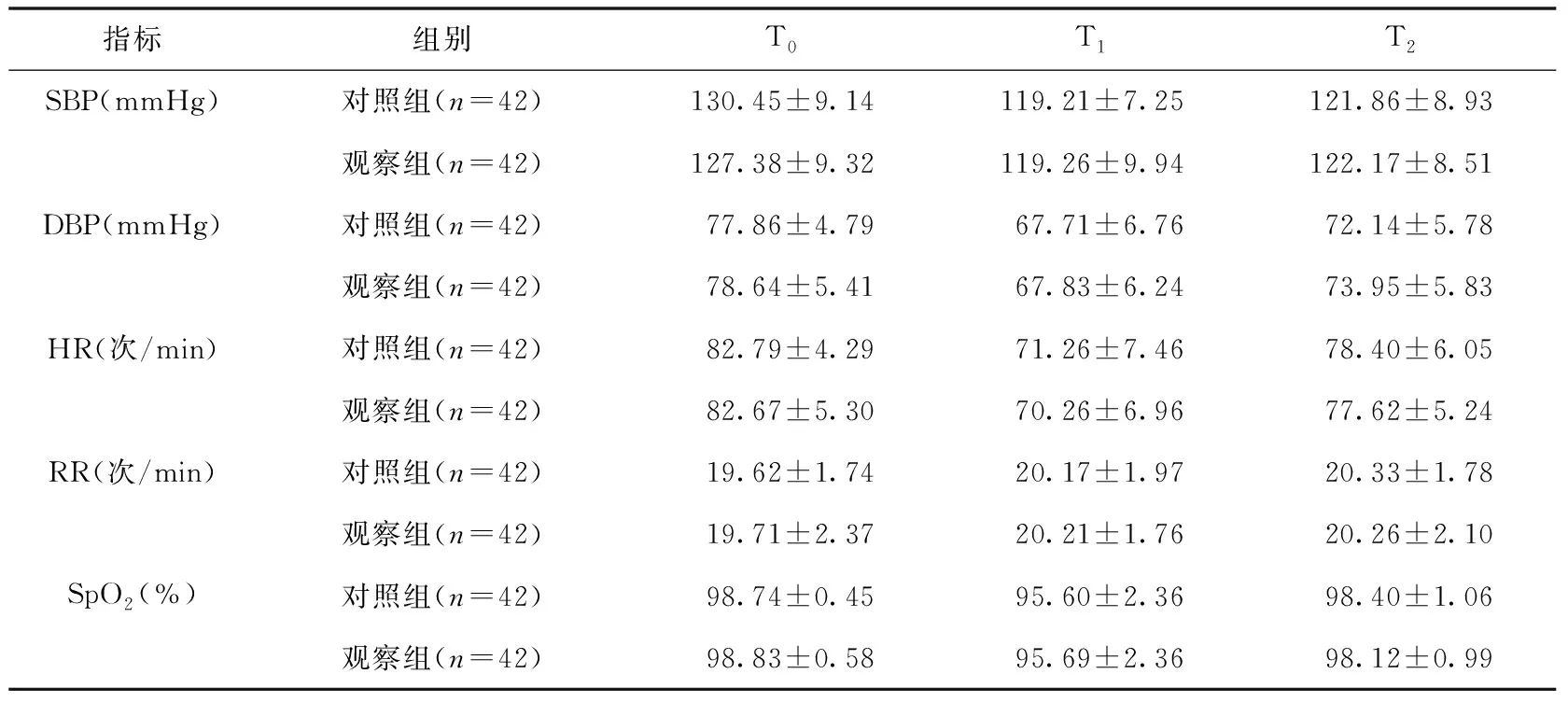
表2 两组患者手术过程中各时间点的临床指标比较
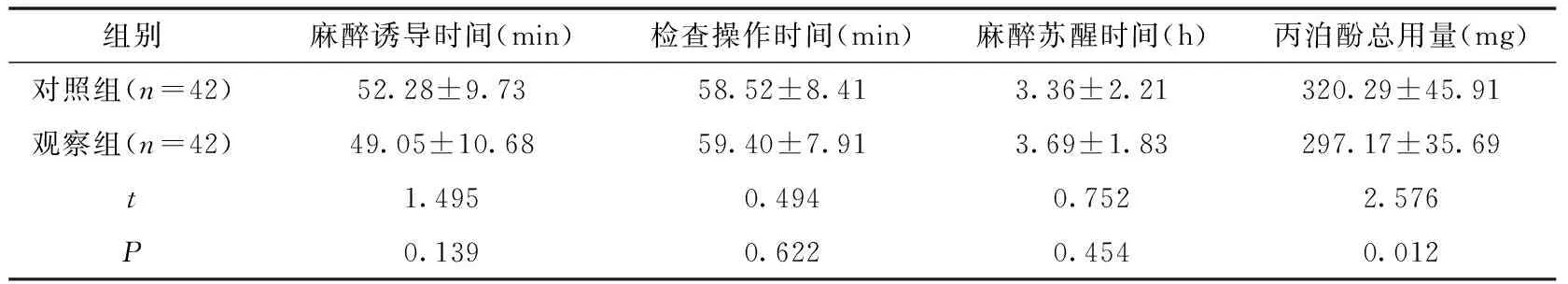
表3 两组患者麻醉诱导时间、检查操作时间、麻醉苏醒时间和丙泊酚总用量比较分析
2.3 两组不良反应和体动情况比较分析 与对照组相比,观察组不良反应率显著低于对照组(P<0.05);对照组与观察组间体动反应率无统计学差异(P>0.05),但观察组总体动次数显著低于对照组(P<0.05),见表4。
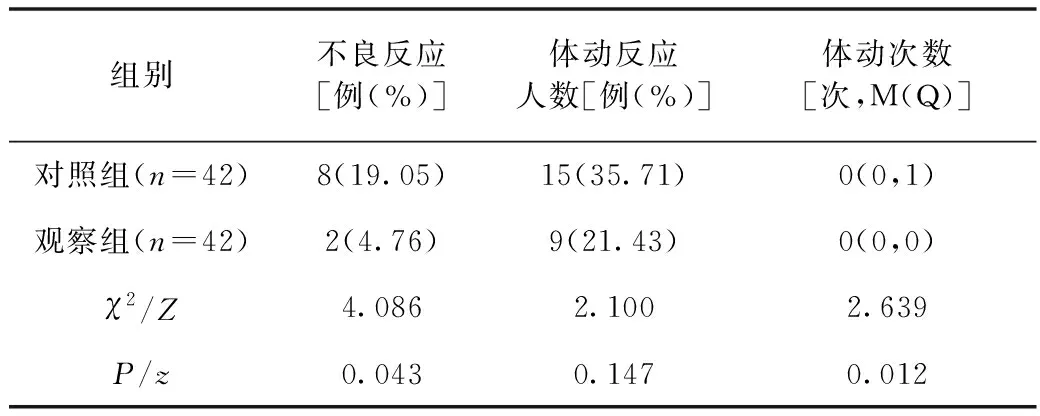
表4 两组不良反应和体动情况比较
3.讨论
随着胃癌等消化系统恶性肿瘤发病率的逐渐升高,胃镜检查的人群也逐渐增多,尤其是发病风险相对较高的老年人群[7]。胃镜检查属于侵入性操作,患者清醒状态下进行有一定痛苦,且易出现呛咳、恶心、呕吐等反应不利于检查的进行,因此临床及患者多接受无痛胃镜检查,即在全麻醉、入睡状态下进行胃镜检查[8]。由于老年患者循环系统、呼吸功能的减退及对不良刺激的耐受力降低,麻醉的不良反应发病风险相对更高。因此,老年患者的麻醉方案选择越来越受到临床工作者的重视,对麻醉质量的要求也越来越高。
丙泊酚是临床常用的全麻药剂之一,具有起效快、时效短、对呼吸系统影响小等优点,连续输注后血药浓度稳定,且代谢较快不易造成体内积蓄[9]。临床上丙泊酚是主流的持续性麻醉药物,与诱导性麻醉药配合使用。舒芬太尼属于特异性阿片受体激动剂,是芬太尼的衍生物,对μ受体具有高度选择性,脂溶性强,因此体内清除率高、苏醒时间短,常与丙泊酚配伍用于患者的全身麻醉[10,11]。但有研究表明舒芬太尼与丙泊酚联合使用在一定程度上可能会增加丙泊酚的呼吸抑制作用,降低麻醉安全性[12]。纳布啡是经典的阿片受体激动-拮抗混合型镇痛药物,具有激动-拮抗双重效应,因此纳布啡既可以发挥镇痛作用,又可以在一定程度上抑制丙泊酚所引起的呼吸抑制、恶心呕吐等不良反应现象[13]。有研究表明,纳布啡对ICU轻、中度镇痛需求患者具有持续稳定的镇痛效果,起效时间与舒芬太尼相当,且有一定镇静作用,对血流动力学影响较小[14]。李洪影等[15]研究发现,舒芬太尼和纳布啡复合丙泊酚在老年无痛内镜逆行胰胆管造影术(ERCP)中的麻醉效果相当,但纳布啡方案所需要的丙泊酚剂量更低,从而增加了麻醉的安全性。还有研究表明丙泊酚复合盐酸纳布啡用于无痛胃镜、肠镜的麻醉效果和安全性均优于舒芬太尼方案[16,17]。杨鹤等研究发现盐酸纳布啡复合丙泊酚在无痛胃肠镜检查中的不良反应发生率更低,兼具麻醉效果好和安全性高的特点[18]。目前,关于二者在老年群体麻醉效果的比较研究较少。本研究比较了纳布啡或舒芬太尼复合丙泊酚方案在无痛胃镜老年患者上的应用效果和安全性,结果显示纳布啡组患者术前及术中监测指标SBP、DBP、HR、RR、SpO2以及麻醉诱导时间、检查操作时间、麻醉苏醒时间、体动反应率与舒芬太尼组均无统计学差异,但纳布啡组的丙泊酚用量、不良反应率及总体动次数显著低于对照组,与现有研究基本一致。分析其原因可能是纳布啡复合丙泊酚的麻醉效果更好,减少了患者检查过程中的体动反应,从而相对减少了丙泊酚剂量,也因此安全性更高、不良反应率更低。
综上所述,本研究认为纳布啡复合丙泊酚在一定程度上提高了麻醉效果和安全性,更适宜于老年患者无痛胃镜的检查。但本研究样本量较小,仍需要扩大样本量进行深入研究以探讨更好的麻醉方案。

