2型糖尿病合并代谢相关性脂肪性肝病患者血尿酸水平变化和其临床意义探讨*
朱南南,蒋晓红,周佳雁,黄小琳,刘雅旻
代谢相关性脂肪性肝病(metabolic-related fatty liver disease,MAFLD)是基于肝活检组织学或影像学甚至血液生物标志物检查提示存在脂肪肝[1]。既往研究证实MAFLD与2型糖尿病(type 2 diabetes,T2DM)存在密切的关联,T2DM是MAFLD的主要危险因素之一,而MAFLD本身也是T2DM发生的危险因素[2, 3]。目前,对于MAFLD的原因尚不十分明确,很多研究认为与血脂异常、血糖高等代谢紊乱有关。近年来亦有许多研究报道了血尿酸(blood uric acid,UA)与MAFLD之间的相关性,UA是MAFLD发生的重要危险因素,降低UA水平可能是MAFLD患者的潜在治疗方法[4]。近年来,在MAFLD患者中UA水平越来越受到关注[5, 6]。本研究检测了新诊断的T2DM合并MAFLD患者血UA水平,现将结果报道如下。
1 资料与方法
1.1 研究对象 2012年1月~2019年12月我院内分泌代谢科病房收治的T2DM患者514例,男性304例,女性210例;平均年龄为53.1±12.7岁。糖尿病诊断符合WHO发布的糖尿病诊断标准,依据临床症状和胰岛素分泌特征综合诊断T2DM。MAFLD诊断依据2020年新定义的国际专家共识[1]。高尿酸血症(hyperuricemia,HUA)诊断参考2019年中华医学会内分泌学会发布的中国高尿酸血症与痛风诊疗指南[7]。根据中国成人血脂异常防治指南(2016年修订版)[8],当出现血清三酰甘油(triglyceride,TG)≥1.7 mmol/L,和/或总胆固醇(total cholesterol,TC)≥5.2 mmol/L,和/或低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)≥3.4 mmol/L,和/或高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)≤1.0 mmol/L时,则诊断为血脂异常。MAFLD患者多出现血清谷丙转氨酶(alanine transaminase,ALT)、谷草转氨酶(aspartate transaminase,AST)、谷氨酰转肽酶(glutamyl transpeptidase,GGT)异常。本研究定义肝功能异常为指标超过正常值范围的上限,即血清ALT>40 U/L、AST>40 U/L、GGT>50 U/L[9, 10]。排除病毒性和酒精性肝炎、肝硬化、肝癌、胆囊结石、药物性肝损伤等原因引起的肝功能异常者,排除心血管疾病和自身免疫性疾病人群。
1.2 检测与检查 测定身高、体质量,计算体质指数(body mass index,BMI),即BMI=体质量(kg)/身高2(m2)。空腹采集静脉血,使用DM2-AU5800全自动生化分析仪检测血肌酐(creatinine,Cr)、空腹血糖(fasting blood glucose,FPG)、UA、ALT、AST、GGT、TC、TG、HDL-C和LDL-C(美国贝克曼库尔特公司);使用离子高压液相色谱法检测糖化血红蛋白(glycated hemoglobin,HbA1c,美国Bio-Rad公司);采用电化学发光法检测空腹C肽(fasting C-peptide,FCP,四川迈克生物科技股份有限公司),计算改良的胰岛素抵抗指数(homeostatic model assessment of insulin resistance,HOMA-IR(C-P))=1.5+FPG×FCP/2800;空腹行腹部超声检查。
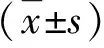
2 结果
2.1 本组T2DM人群MAFLD和HUA发生率情况 本组人群MAFLD发生率为67.5%,HUA发生率为8.2%(图1)。

图1 T2DM人群MAFLD和HUA发生率
2.2 MAFLD组与非MAFLD组HUA、血脂异常、肝功能异常发生率的比较 MAFLD组HUA、血脂异常和肝功能异常发生率显著高于非MAFLD组(P<0.05,图2)。
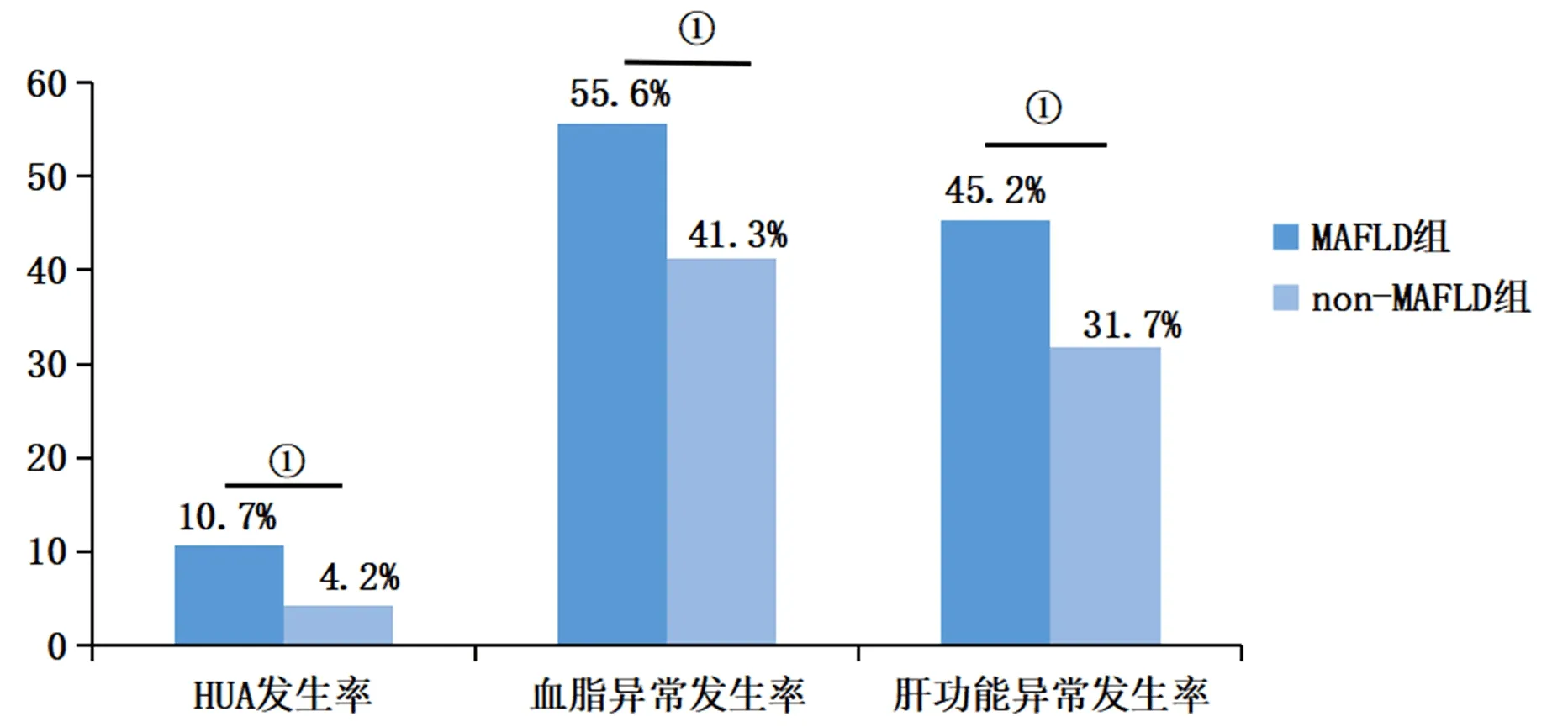
图2 MAFLD组与非MAFLD组指标异常发生率比较与非MAFLD组比,①P<0.05
2.3 MAFLD组与非MAFLD组一般资料比较 MAFLD组BMI显著高于非MAFLD组(P<0.05,表1);MAFLD组血清ALT、AST、GGT、UA、TC、TG、FCP、HOMA-IR(C-P)显著高于非MAFLD组(P<0.05,表2),而HDL-C显著低于非MAFLD组(P<0.05,表2、表3)。

表1 MAFLD组与非MAFLD组临床指标比较

表2 MAFLD组与非MAFLD组血生化指标【】比较

表3 MAFLD组与非MAFLD组血生化指标【】比较
2.4 UA对T2DM患者合并MAFLD的预测价值 应用ROC曲线分析,发现UA对于T2DM患者合并MAFLD有预测价值。UA预测的ROC曲线下面积(AUC)为0.634(P<0.001),当以UA=467.35μmol/L为截断点,其诊断MAFLD的灵敏度为56.8%,特异度为66.5%(图3)。
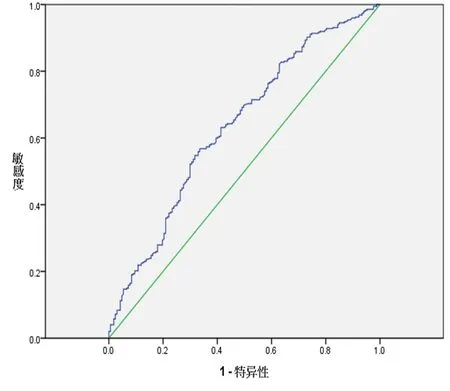
图3 ROC工作曲线评价UA诊断T2DM患者合并MAFLD的价值
3 讨论
近年来,很多文献报道HUA与MAFLD之间关系密切[11]。MAFLD不仅与肝硬化和肝细胞癌的发病率增加相关[12],而且甚至可能是T2DM和心血管疾病等肝外疾病的危险因素[13]。了解UA对于糖尿病患者MAFLD的影响,对于更好地防止糖尿病合并症的发生意义重大。
目前,MAFLD的发生机制尚未完全阐明。研究发现MAFLD与糖脂异常和胰岛素抵抗等均有关[14]。多项研究分析发现UA与MAFLD之间存在关联,并且血清UA水平的升高与MAFLD的严重程度相关[15]。在T2DM患者,随着UA水平的升高,MAFLD的患病率增加。进一步回归分析发现UA是T2DM患者发生MAFLD的独立危险因素(男性OR=1.002,P=0.0013;女性OR=1.002,P=0.015)[16]。临床上,新诊断的T2DM常同时合并MAFLD和HUA,但新诊断的T2DM人群MAFLD和UA之间关系尚不清楚。本研究通过选取新诊断的T2DM为研究对象,发现在514例患者中42例罹患HUA(8.2%),有347例(67.5%)罹患MAFLD,该结果较在一项中国老年人群中发现的MAFLD的发生率高[6],可能是因为糖尿病促进了MAFLD的发生发展。合并MAFLD的T2DM患者与单纯T2DM相比,在血糖、血压相当的情况下,病情较重、血尿酸水平更高,血脂异常、胰岛素抵抗更明显,并且血清转氨酶异常更常见。UA是嘌呤代谢的最终产物。近年来基础研究发现,UA可直接作用于肝细胞,诱导肝细胞内固醇调节元件结合蛋白-1c的表达,进而促进脂质合成相关酶的表达和脂肪的合成。同时,研究表明核苷酸结合寡聚化结构域受体-3(nucleotide-binding oligomerization domain-like receptor protein 3,NLRP3)促进高脂饮食诱导的MAFLD小鼠肝脂肪变性、胰岛素抵抗和胰岛素信号传导障碍,尿酸通过NLRP3炎症小体激活诱导肝脂肪蓄积和胰岛素抵抗。胰岛素抵抗还可引起体内尿酸生成增多和排泄障碍,进一步导致HUA,且胰岛素抵抗还参与了MAFLD的发生。本研究证实了相对于非MAFLD组,MAFLD组T2DM患者胰岛素抵抗更明显。
本研究对罹患MAFLD的危险因素进行了二元Logistic回归分析,经进一步矫正BMI、ALT和TC后发现血UA是新诊断的T2DM罹患MAFLD的独立危险因素(P=0.005)。基于ROC曲线分析发现UA对MAFLD具有较好的诊断和预测效能,其曲线下面积为0.634。以UA=267.35μmol/L为最佳截断点,其诊断的灵敏度和特异度分别为56.8%和66.5%。本研究确定的UA截断点与有关报道UA=282.63μmol/L估计非肥胖年轻人患MAFLD的结果不同。

