IVIG无反应型川崎病并发巨大冠状动脉瘤伴血栓性闭塞1例*
王彬彬 杨艳章 陈凤琴 王 佳
1 华北理工大学研究生学院,河北省唐山市 063000; 2 河北省人民医院儿科
川崎病(Kawasaki disease,KD)是一种病因不明的急性发热出疹性疾病,多见于婴幼儿,绝大多数发病年龄在5岁以内[1]。该病已成为我国以及发达国家后天性心脏病主要病因之一。其中,冠状动脉病变(Coronary artery lesions,CLA)是其最严重的并发症,具有冠状动脉血栓形成、狭窄以及闭塞的风险,可引起心肌梗死甚至猝死,因此早期识别非常重要。临床若形成巨大冠状动脉瘤(Coronary artery aneurysm,CAA),患儿易经历急性冠状动脉事件,若伴有明显心肌缺血者,需行外科疏通冠脉,若没有影响冠脉血供,主要以抗血小板及抗凝治疗为主,防止血栓形成,降低心血管不良事件的发生率。川崎病合并CAA较为常见,但对于川崎病严重冠脉动脉病变如何抗凝,临床医师不易准确把握,尤其是合并血栓形成者文献报告更少,为提高临床医生的认识,便于早期识别和及时治疗CAA严重并发症,现将河北省人民医院儿科收治的1例静脉注射丙种球蛋白(Intravenous immunoglobulin,IVIG)无反应型川崎病伴巨大冠状动脉瘤合并血栓性闭塞报告如下。
1 病例资料
患儿男,4岁,主因“发热7d”于2018年9月28日收入河北省人民医院。入院前7d患儿无明显诱因出现发热,体温最高39℃,热峰3~4次/d,呈弛张热,当地医院查血常规WBC 30.47×109/L,N 90.34%,PLT 313×109/L,CRP 81.89mg/L,肝功能ALT 197U/L,AST 52U/L,给予输注抗生素、保肝治疗,后仍有发热,输液过程中有一过性皮疹,遂就诊于我院。自发病以来,患儿精神食欲欠佳。既往体健。否认结核、肝病史及传染病接触史,否认心脏血液系统、风湿性疾病病史和家族史,否认特殊药物服用史。入院查体:发育正常,营养中等,全身皮肤黏膜未见皮疹、黄染及出血点,颈部可触及数个肿大淋巴结,最大约1cm×2cm,双侧球结膜充血,口唇干红,可见皲裂,舌乳头稍突起,呈草莓舌,肝肋下3cm可触及,质地稍韧,脾肋下未触及,手指、足部硬肿,双手指可见蜕皮,肛周发红未见蜕皮,心前区无异常隆起,心界不大,心音有力、律齐,各瓣膜区未闻及病理性杂音;周围血管征阴性;双下肢无浮肿。辅助检查:血常规WBC 27.53×109/L,N 89.2%,HGB 112g/L,PLT 356×109/L,CRP 64.15mg/L,PCT 0.46ng/ml,血沉(ESR)45mm/h,凝血酶原时间(PT)13.8s,活化部分凝血活酶时间(APTT)36s,纤维蛋白原(FIB)4.43g/L,凝血酶时间(TT)19.2s,D-二聚体(D-dimer)1.63mg/L。肝功能:丙氨酸氨基转移酶94.3U/L,天冬氨酸氨基转移酶49.6U/L,余心肌酶、肾功能、电解质、肌钙蛋白、胆红素等未见明显异常。心脏超声示左冠状动脉3.7mm(Z值=8);右冠状动脉5.7mm(Z值>10),印象:左右冠状动脉扩张。入院诊断:KD;肝功能损害。
入院后先给予IVIG(2g/kg),口服阿司匹林[30mg/(kg·d)]、双嘧达莫抑制血小板聚集;入院第4天体温恢复正常,入院第7天查D-二聚体(D-dimer)7.83mg/L明显升高,给予低分子肝素钙皮下注射,入院第9天患儿再次出现发热,体温在37.4~37.8℃之间波动,复查心脏超声发现左冠状动脉4.6mm,右冠张动脉9.3mm,冠状动脉继续扩张,即形成巨大冠状动脉瘤,考虑丙球无反应型,再次给予丙球,加用低分子肝素抗凝3d后,给予华法林[0.05mg/(kg·d)]治疗,期间监测心脏超声,冠状动脉瘤继续扩张,右侧冠状动脉最大约21.9mm×11.9mm,期间复查INR在1.5~2.5之间,住院治疗22d后好转出院。出院后继续口服华法林、阿司匹林治疗,家长依从性较好,定期复查,出院1个月后复查冠状动脉未见明显变化,此后每6个月定期复查,期间定期复查心脏超声及凝血五项,期间检测INR均在正常范围,直到2019年10月8日复查INR 4.09,华法林调整为1mg/d[0.052mg/(kg·d)],后因新冠疫情影响,约半年未定期复查,2年后于2020年9月12日常规检查时无意间查心脏超声发现右冠状动脉似被等回声充填,范围约20.8mm×11.6mm;发现右冠状动脉血栓形成,近半年来,家长诉患儿一般情况良好,活动后无胸闷、胸痛等心肌缺血症状,静息状态下查心电图后壁V7~V9导联分别呈qRs、qr、Qr型,预示可能存在心肌坏死或缺血。心电图右室导联:(1)窦性心律不齐;(2)ST段轻度压低,伴T波倒置(V3R~V5R);右室V1~V3R波升高,提示心肌缺血。结合动态十二导心电图示:(1)窦性心律不齐;(2)T波动态改变。心脏CTA结果见图1。查心脏核磁:心肌未见明显异常信号,心肌灌注未见明显充盈缺损,并行平板运动实验,运动后行十二导联心电图ST-T段无变化。目前仍继续口服阿司匹林联合华法林治疗,现仍在继续随访中。
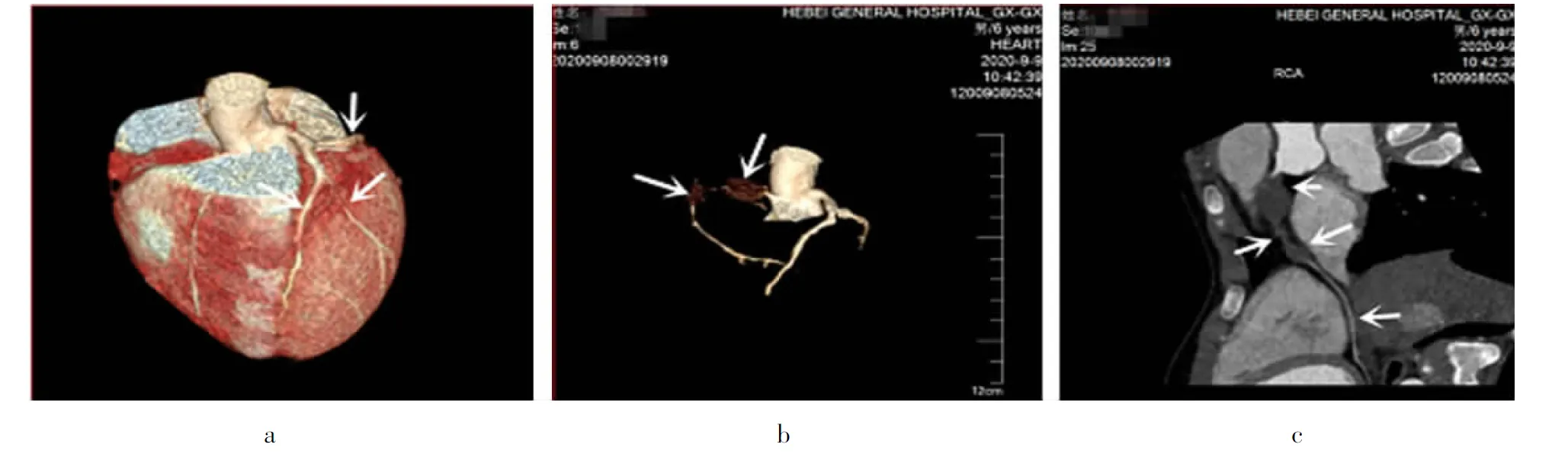
图1 心脏CTA检查结果
2 讨论
川崎病是一种能引起全身性血管炎的疾病,主要损害中、小动脉,特别是冠状动脉,可能会发展成冠状动脉扩张和动脉瘤。虽然常规治疗可降低CLA的发生率,但仍有一部分可进展为巨大冠状动脉瘤伴血栓形成。因此,通过早期识别冠脉病变的相关危险因素,早期规范诊断,对于改善预后至关重要。本病例患儿入院当天彩超即提示冠状动脉呈瘤样扩张,其中右冠状动脉已达巨大冠脉瘤。早期即并发冠状动脉病变,遂即给予足量IVIG联合阿司匹林、低分子肝素等治疗,但在病程第18天时再次出现发热,满足首剂IVIG后2~7d甚至14d内重复发热[2],再次给予IVIG后体温恢复正常。在治疗上,丙种球蛋白联合阿司匹林已成为川崎病治疗的标准治疗方法,但仍有10%~20%患儿对初次IVIG产生抵抗,即丙球无反应型,而该患儿为男性,丙球无反应型,存在持续冠状动脉扩张并且形成巨大冠状动脉瘤,提示存在血栓形成的高危因素,且有研究发现IVIG无反应型冠状动脉损害的发生率更高[3],需引起临床医师重视。
近期研究发现早期给予丙球并不能减少冠状动脉并发症的发生,且会增加IVIG无反应性的发生率[2],发现川崎病存在3种相互关联的血管病变过程,急性自限性坏死性动脉炎与川崎病同步发生,且有研究发现冠状动脉病变可以发生在川崎病病程的5d之内[4],因此临床上一旦诊断川崎病,可参考2017AHA指南尽早IVIG治疗。长期规范药物治疗虽然可以减少血栓形成的发生,但仍有部分患儿应用后仍有该进程的发生,日本的一项全基因组关联研究[5],表明川崎病易感性和疾病发展的结果,包括动脉瘤形成和对IVIG的是否有反应,受到几种不同基因和信号传导途径变异的影响。
川崎病合并冠状动脉瘤引起血栓形成,一般急性期无特异性,大多数患儿发现血栓形成时已错过最佳溶栓时间,因此在川崎病患儿的随访过程中,临床上可利用影像学评估川崎病冠状动脉病变的冠状动脉瘤大小[6],同时依据冠状动脉经体表面积校正的Z值来综合评估[7],能避免受到患儿年龄的影响,可以更好地判断冠状动脉的严重程度。依据川崎病冠状动脉病变的定义和风险分级,本病例确定为Vb级别。综合评估后并无心肌缺血表现,本次因例行检查发现,故血栓为慢性,超过12h溶栓意义不大,故主要依赖抗凝和抗血小板治疗。考虑与慢性血栓形成后侧枝循环逐渐建立,并未影响心肌血供有关。临床对于形成小型冠脉瘤者仅口服阿司匹林,大型冠脉瘤者需同时抗凝治疗,可选择华法林或低分子肝素,后者需要皮下注射,前者依从性好,但是治疗窗较窄,需要反复监测INR,最好维持在1.5~2.5之间,国外INR不超过3.0。本例患儿因今年新冠病毒疫情影响,半年未来复诊,一直维持原量,本次就诊较初诊时体重增加,导致抗凝效果不足,促进冠状动脉血栓的形成。
对于血栓形成后的处理,临床是比较棘手,一般而言,经皮冠状动脉介入治疗适用于发病≤12h的患者,溶栓和支架植入的组合也很常见。支架适用于年龄较大的儿童(≥13 岁)[8]。临床对于血栓引起的闭塞性病变,冠状动脉搭桥手术(Coronary artery bypass surgery,CABG)已经成为严重川崎病冠状动脉梗阻性疾病可信的治疗手段。鉴于儿童的快速成长,其心肌血运重建的策略应与成人患者不同,因目前无缺血症状,心功能良好,左右室收缩、舒张功能并未受影响,以上方面并不可取,故建议继续口服阿司匹林、华法林,尽快使INR达标,有研究表明长期抗凝治疗,大多数患者可以达到无病状态[9]。且需定期监测心电图、心功能改变,以便及时采取措施防止缺血性事件、猝死发生。
综上所述,诊断川崎病后应及早给予IVIG,对于IVIG不敏感者,需警惕易并发冠张动脉瘤,而巨大冠脉瘤者需要联合抗凝、抗血小板治疗,预防冠状动脉血栓形成。临床可根据可靠的辅助检查手段,长期监测评估冠脉病变情况,为调整后续治疗提供依据。当然,若发现血栓形成后,除早期积极溶栓外,抗凝治疗仍是关键,因儿童外科治疗研究有限,需根据严格标准评估是否需要行外科手术治疗,对于减少冠脉动脉事件的发生及提高患儿的远期生存率至关重要。

