静态进展性牵伸对膝关节骨性关节炎患者全膝关节置换术术后屈膝畸形的矫正效果观察
王玉民
(洛宁县人民医院 骨科,河南 洛阳 471700)
膝关节骨性关节炎(OA)是膝关节出现局部损伤、炎症及慢性损伤导致的关节面软骨变性,并且软骨下骨板出现反应性骨损伤,使得膝关节发生各种临床表现和体征。膝关节炎症通常进展缓慢,伴随病程发展可逐渐出现膝关节疼痛、肿胀、僵硬以及畸形等情况,导致患者无法自如活动,病情严重者甚至完全无法行动,对其正常生活造成不利影响[1]。膝关节完全置换是当前临床治疗OA的重要方式之一,但是在实际应用中发现,膝关节屈膝畸形是手术后常见的并发症之一。为提升手术治疗效果,当前临床针对膝关节屈曲畸形多开展麻醉下推拿、手法牵伸等康复措施。但上述干预方式无规范的实施细则和临床效果判断标准,因此在应用时存在较多限制。静态进展性牵伸是近年来临床矫正膝关节屈膝畸形的新型方式,但尚未得到普及。为此,本文对实验组患者开展静态进展性牵伸,获得令人满意的效果,现对研究相关内容作出如下阐述。
1 资料与方法
1.1 一般资料
选择洛宁县人民医院2017年9月至2020年9月收治的68例OA患者为研究对象,依据随机抽签法将其划分成常规组(34例)和实验组(34例)。常规组女性15例,男性19例;年龄在62~79岁,平均(69.30±5.19)岁;病变部位左膝16例,右膝18例。实验组女性14例,男性20例;年龄在60~78岁,平均(69.23±5.12)岁;病变部位左膝15例,右膝19例。两组性别、年龄、病变部位资料对比,差异无统计学意义(P>0.05),具有可比性。本研究经医学伦理委员会批准。
纳入标准:①患者均被确诊为OA[2];②患者和家属知情,并自愿签署医疗文书。
排除标准:①有严重精神功能障碍,无法顺利沟通者;②肝肾功能明显异常者;③机体凝血功能严重障碍者[3]。
1.2 研究方法
患者进入医院后均完善相关检查项目,并开展全膝关节人工置换手术。手术由同一组医师进行,且手术方式选择方面也保持一致。对膝关节后侧以及内侧软组织进行松解,采取等量截骨法截取骨骼。依据实际屈膝内翻畸形情况,采取相应合理性纠正措施。在手术期间,以试模方式进行复位,通过使用力线杆能够提示冠状面获得良好力线,同时伸直膝关节能够达到过伸5°要求,当采取上述措施后依旧存在屈膝畸形情况,可对股骨远端进行追加截骨2~4 mm,保障在手术操作中可以获得膝关节过伸。所有患者均开展相同的手术治疗,并于手术后24 h拔除引流管,之后开展膝关节功能康复训练。
常规组患者予以传统康复锻炼措施。告知患者在手术后开展关节训练,例如在进行伸展膝关节动作时,需要在膝关节前方施加一定压力,要求腘窝处需有酸胀感出现,依据患者耐受情况差异逐渐增加按压力度,每次1 min,短暂休息后重复按压3~5次,每天2~3次,持续锻炼3个月。
实验组患者予以静态进展性牵伸。在关节活动的相同方向进行牵伸,依次进行伸膝、屈膝、伸膝,循环上述动作,两次锻炼之间至少间隔2 h。例如伸膝牵伸训练时,患者呈坐位,动力头旋转中心同患侧膝股骨外上髁对齐,将大腿以及小腿远端固定于动力臂上。单次训练主要分成3~5组牵伸,每组训练时间是5 min,两组训练间休息3 min。开展下一组训练时,关节角度逐渐增大,以患者能够耐受为宜。患者每天开展伸展膝关节状态下静态进展性牵伸治疗需在2次及以上,单次训练时间为30 min。协助其佩戴好器械后,之间增加角度至腘部有明显酸胀感,但能够耐受为宜。记录此时角度,并将其作为初始治疗角度。开展第一组牵伸5 min,休息3 min,实施第二组牵伸,牵伸角度依据患者耐受程度不同合理增大。如此循环3~5组,共计30 min。手术后1个月时间内实施静态进展性牵伸训练,第2个月和第3个月则依据膝关节恢复水平对器械牵引次数进行合理 缩减。
1.3 观察项目
①对比两组患者干预前后疼痛得分情况。分别于干预前、干预1个月后、干预3个月后,选择视觉模拟评分法(VAS)[4]开展评估,总分0~10分,最终得分越低则表明患者疼痛感越轻微。②对比两组患者干预前后屈膝畸形角度。分别于干预前、干预1个月后、干预3个月后,选择量角器测量膝关节屈膝状态时畸形角度。指导患者呈俯卧位,首先屈曲膝关节,然后将角度伸大,直至最大角度,其中量角器中点需位于股骨外侧髁处,近端臂保持与股骨纵轴同一水平,远端臂同胫骨纵轴平行。屈膝畸形角度即为180°减去测量的角度[5]。③对比两组患者干预前后的膝关节得分情况,分别于干预前、干预3个月后,选择美国膝关节协会(AKS)[6]开展评估,最终得分同膝关节功能呈正比。
1.4 数据处理
选择SPSS 22.0软件处理数据,计数资料以n(%)表示,行χ2检验;计量资料以±s表示,行t检验,P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患者干预前后VAS得分对比
干预1个月、3个月后,实验组VAS得分均低于常规组,差异均有统计学意义(P<0.05)。见表1。
表1 两组患者干预前后VAS得分对比(±s )单位:分
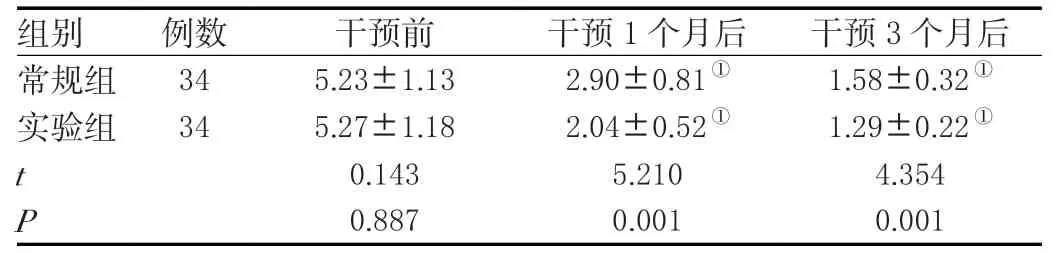
表1 两组患者干预前后VAS得分对比(±s )单位:分
注:与同组干预前比较,①P<0.05。
组别 例数 干预前 干预1个月后 干预3个月后常规组 34 5.23±1.13 2.90±0.81① 1.58±0.32①实验组 34 5.27±1.18 2.04±0.52① 1.29±0.22①t 0.143 5.210 4.354 P 0.887 0.001 0.001
2.2 两组患者干预前后屈膝畸形角度比较
干预3个月后,实验组屈膝畸形角度小于常规组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者干预前后屈膝畸形角度比较(±s )单位:(°)
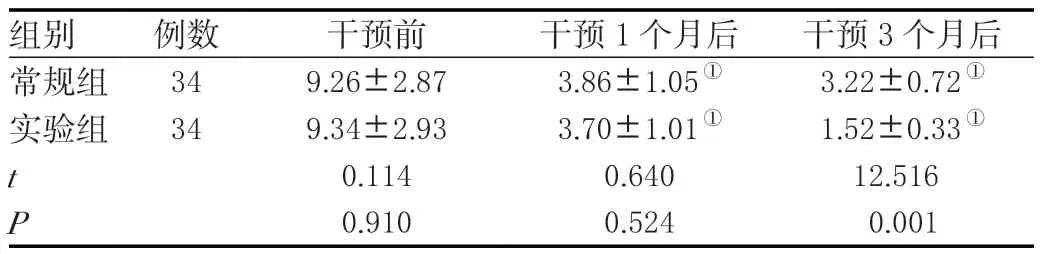
表2 两组患者干预前后屈膝畸形角度比较(±s )单位:(°)
注:与同组干预前比较,①P<0.05。
组别 例数 干预前 干预1个月后 干预3个月后常规组 34 9.26±2.87 3.86±1.05① 3.22±0.72①实验组 34 9.34±2.93 3.70±1.01① 1.52±0.33①t 0.114 0.640 12.516 P 0.910 0.524 0.001
2.3 两组患者干预前后AKS得分比较
干预3个月后,实验组AKS得分高于常规组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者干预前后AKS得分比较(±s )单位:分

表3 两组患者干预前后AKS得分比较(±s )单位:分
注:与同组干预前比较,①P<0.05。
组别 例数 干预前 干预3个月后常规组 34 32.96±8.21 80.63±9.11①实验组 34 33.05±8.64 88.06±9.37①t 0.044 3.315 P 0.965 0.001
3 讨 论
膝关节屈膝状态时出现畸形情况是OA患者最为常见的并发症之一,发生该种畸形的原因为腓肠肌和腘绳肌长期收缩,使得关节四周内侧副韧带等组织出现萎缩,在关节内出现纤维化改变。对于开展膝关节人工置换手术的患者而言,当麻醉效果消失后,肌肉在收缩时,会使得处于关节四周的软组织发生黏弹性异常情况,关节呈现屈曲状况,在手术后,黏弹性软组织萎缩可同时出现在组织愈合期间。若在手术后患者未开展功能锻炼,伴随软组织愈合以及挛缩的发生,将会出现不可逆性的屈膝畸形,严重影响患者活动能力。
对于开展膝关节人工置换手术治疗的患者而言,在手术期间对处于膝关节内侧的副韧带以及半膜肌止点进行松解时,通常需要依据手术前屈膝状态下畸形严重情况对韧带开展拉花松解法和位于后关节囊部位的骨膜下剥离、松解,部分患者还需锐性切开后关节囊,需要在麻醉协助下,开展试模复位,膝关节能够获得5~10°的过伸。若上述软组织松解方式效果不佳,膝关节依旧存在屈膝畸形,手术实施会对股骨远端开展2~4 mm的追加截骨,尽可能在手术过程中解除畸形情况[7]。但是手术会对伸膝装置造成破坏,出现股四头肌收缩无力情况,进而诱导膝关节处于屈膝状态。本次研究中,干预1个月、3个月后,实验组VAS得分均低于常规组;干预3个月后,实验组屈膝畸形角度小于常规组;干预3个月后,实验组AKS得分高于常规组。分析结果可知,传统训练方式属于大负荷短时间的锻炼,易导致训练效果不明显。静态进展性牵伸主要是利用小负荷,开展长时间的张力干预,关节组织出现的塑性形变高于弹性形变,因此能够显著改善屈膝畸形情况[8]。另外,患者在出院后,也可以自行开展康复训练,受到支具裹挟作用的影响,能够降低训练期间所承受的痛苦,进而提升患者依从性及耐受性,获得持续干预作用。
综上所述,OA患者在实施全膝关节置换手术后开展静态进展性牵伸,能够有效矫正屈膝畸形情况,缓解疼痛感,提升膝关节功能,发挥重要作用。

