个体化精准运动为核心的整体康复方案对冠心病介入治疗术后患者整体功能再提高的临床研究*
张振英,孙兴国,△,孙晓静,冯 静,席家宁,于 红,台文琦,刘 方,张 也,刘艳玲,王立中
(1. 首都医科大学附属北京康复医院 心脏康复中心,北京 100144;2.中国医学科学院阜外医院 北京协和医学院心血管疾病国家重点实验室 国家心血管疾病临床医学研究中心,北京 100037)
随着社会经济的发展和我国人口老龄化,中国心血管病的发病人数持续增加,心血管疾病负担日渐加重,已成为重大的公共卫生问题[1],而以冠心病为首的心血管疾病逐渐成为危害人类健康的头号杀手。经皮冠状动脉介入(percutaneous coronary intervention,PCI)治疗是目前冠心病的主要治疗方法之一,是冠心病患者最重要的血运重建手段。但PCI 治疗对冠心病患者并非治疗的终点,PCI 术后心肌再缺血的发生是影响其远期疗效的重要原因。全球急性冠状动脉事件注册(GRACE)研究数据表明,冠心病患者出院后6 个月内死亡、卒中和再住院率高达25%,4 年累积病死率高达22.6%[2]。因此冠心病患者PCI 术后的管理非常重要,心脏康复作为重要的二级预防内容,正逐渐受到人们的重视,运动康复是其核心内容[3],国内外指南均把运动康复列为稳定性冠心病患者IA 类推荐[4-6],我们前期工作研究表明运动为核心的整体管理可显著改善冠心病心力衰竭患者心肺功能,提高运动耐力[7,8]。PCI 治疗可显著改善冠心病心肌缺血,改善心脏功能,但是运动康复对PCI 术后冠心病患者心肺功能、运动能力是否有再提高作用目前研究较少。本课题拟以冠心病稳定性心绞痛患者为研究对象,进行PCI 治疗,探讨PCI 手术对冠心病心绞痛患者心肺功能的改善作用;并客观定量整体评估患者的运动心肺功能,制定精确定量个体化运动处方,进行心脏康复运动,探讨精准个体化运动康复锻炼对PCI 术后患者心肺功能和运动能力的再提高作用。
1 对象与方法
1.1 研究对象
选择 2016 年 6 月至 2019 年 12 月间在首都医科大学附属北京康复医院治疗临床诊断为冠心病稳定性心绞痛患者20 例, 冠心病诊断符合《内科学》第8 版中的诊断标准[9]。入选标准:冠心病稳定性心绞痛,择期进行冠脉造影、支架置入术的患者。PCI 术后患者临床症状稳定,标准化冠心病二级预防治疗。排除标准:不稳定性心绞痛,室性心律失常,血流动力学不稳定,间歇性跛行,重度心脏瓣膜病,植入心脏起搏器,慢性支气管-肺病以及其他不适合运动的疾病。
1.2 研究方法
入院后详细询问冠心病稳定性心绞痛患者病史,获取基本临床资料,包括性别、年龄、身高、体重、吸烟史等,并根据身高和体重计算体质指数(body mass index, BMI):BMI (kg/ m2)= 体 重/ 身 高2。所有患者在介入前1~2 周完成运动心肺功能、心脏超声、6 min 步行试验等指标评估,之后随机分为对照组(control group,n=10)和运动组(exercise training group, ET,n=10),根据病情给予冠状动脉PCI 治疗,PCI 的策略及方法符合《中国经皮冠状动脉介入治疗指南(2016)》[10]标准。PCI 治疗后2 周左右再次评估运动心肺功能、心脏超声和6 min 步行试验,之后对照组患者进行除运动康复之外的常规治疗指导12周。运动组患者在我院门诊或住院进行12 周运动锻炼为核心的心脏康复整体管理。12 周后所有患者再次评估运动心肺功能、心脏超声和6 min 步行试验等指标。
本研究充分尊重患者自主参与的权利,所有参与者于治疗前签署心脏运动康复知情同意书,并通过医院伦理委员会审核。
1.3 运动心肺功能测定及数据标准化分析
使用德国耶格(Jaeger) 公司MasterScreen 型全导联心电图、无创血压、氧饱和度和气体交换测定的心肺运动系统,所有患者签署知情同意书之后,按照连续递增功率方案完成症状限制性运动心肺功能试验(cardiopulmonary exercise testing, CPET)[11]。摄氧量、二氧化碳排出量等指标通过电脑Breath-by-Breath 法计算得出。通过计算峰值运动时最大连续30 s 的平均摄氧量得出峰值摄氧量。将二氧化碳排出量与摄氧量数据做图用V-slope 法测得无氧阈,即运动过程中二氧化碳排出量显著高于摄氧量时的摄氧量10 s平均值。无氧阈、峰值摄氧量、峰值氧脉搏等指标均表示为实测值和占预计值的百分数(%pred=实测值/预计值×100%)。 所有患者分别在PCI 前、PCI 后2 周以及康复治疗后12 周行CPET 检测评价心肺功能。
1.4 心脏康复治疗及个体化运动康复处方制定
在进行心脏康复治疗前,首先对患者的一般状况进行评估,包括患者基础疾病,合并症、心血管相关症状、用药、心血管疾病危险因素等。心脏康复治疗包括运动、药物、营养、心理及戒烟等整体康复方案[12,13],所有患者规律冠心病二级预防药物治疗,进行健康知识教育,树立患者对心脏病及其治疗的正确认识,进行鼓励式对话,指导饮食调整,控制心血管危险因素,倡导健康生活方式,纠正不良行为,缓解精神压力,减轻患者焦虑或抑郁状态。对照组患者采用不包含运动的所有康复治疗措施;运动组患者采用包含运动的所有康复治疗措施。
运动组患者均进行运动为核心的整体康复管理,根据CPET 客观定量评估制定个体化精准运动处方进行运动康复治疗,运动强度为无氧阈以上Δ50%功率强度[8,14],Δ50%功率=((无氧阈测定功率-功率递增速率×0.75)+ (极限运动测定功率-功率递增速率×0.75))/ 2。运动时间30 min/d,外加5 min热身运动和5 min 休整期,共计40 min;鼓励一次完成但不是必须,特别是运动康复初始,患者可能一次运动持续时间较短。运动方式为功率车,运动频率每周5 d,共进行12 周。
1.5 超声心动图
所有患者分别在PCI 前、PCI 后2 周以及康复治疗后12 周于本院超声室检测患者左心室舒张末期内径(left ventricular end diastolic dimension, LVEDD)、左心室射血分数(left ventricular ejection fraction,LVEF)等心功能指标。
1.6 六分钟步行试验
所有患者分别在PCI 前、PCI 后2 周以及康复治疗后12 周采用6 min 步行试验评价患者6 min 步行距离(6 minute walking distance, 6MWD)。请患者站在起步线上,开始走即计时。患者在区间内尽自己体能往返行走。监测并记录患者血压、心率、血氧饱和度。结束后,计算患者6MWD。
1.7 统计学处理
2 结果
2.1 患者一般资料
2 组患者性别、年龄、BMI、吸烟史、合并症、心功能分级、冠脉病变情况等比较,差异均无统计学意义(P>0.05,表1)。

Tab.1 Clinical characteristics of patients in control and ET group (n=10)
2.2 CPET 过程中心率和血压变化
所有患者安全无并发症完成症状限制性最大运动CPET,运动组患者完成全程12 周心脏运动康复治疗,CPET 及心脏运动康复过程中无患者出现严重心律失常、急性冠脉综合征、晕厥、猝死等严重并发症。CPET 过程中心率和血压变化如表2 所示。治疗前后,对照组和运动组患者静息心率和最大心率、静息血压和最大血压等均无明显变化,差异无统计学意义(P>0.05)。
Tab. 2 Comparison of heart rate and blood pressure between Control group and ET group(±s)
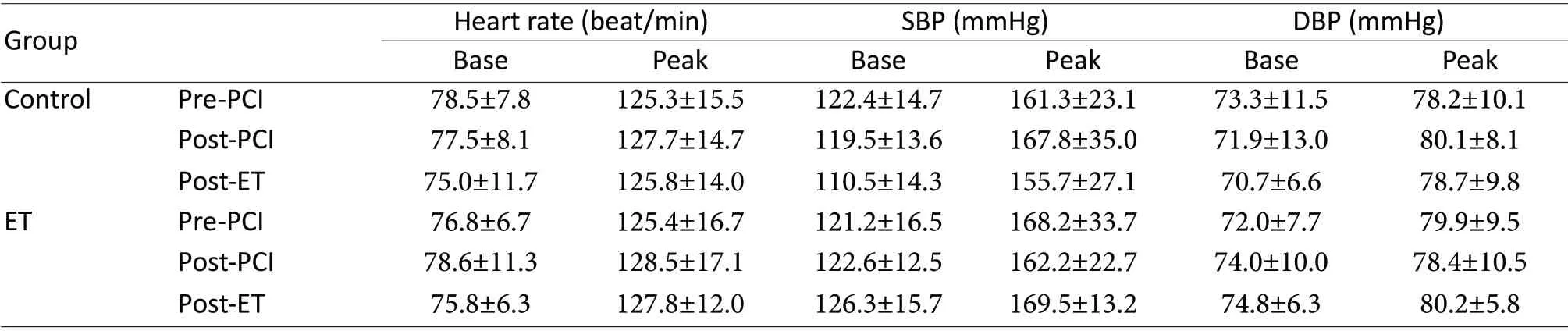
Tab. 2 Comparison of heart rate and blood pressure between Control group and ET group(±s)
ET:Exercise training; PCI: Percutaneous coronary intervention; SBP: Systolic blood pressure; DBP: Diastolic blood pressure
Group Heart rate (beat/min) SBP (mmHg) DBP (mmHg)Base Peak Base Peak Base Peak Control Pre-PCI 78.5±7.8 125.3±15.5 122.4±14.7 161.3±23.1 73.3±11.5 78.2±10.1 Post-PCI 77.5±8.1 127.7±14.7 119.5±13.6 167.8±35.0 71.9±13.0 80.1±8.1 Post-ET 75.0±11.7 125.8±14.0 110.5±14.3 155.7±27.1 70.7±6.6 78.7±9.8 ET Pre-PCI 76.8±6.7 125.4±16.7 121.2±16.5 168.2±33.7 72.0±7.7 79.9±9.5 Post-PCI 78.6±11.3 128.5±17.1 122.6±12.5 162.2±22.7 74.0±10.0 78.4±10.5 Post-ET 75.8±6.3 127.8±12.0 126.3±15.7 169.5±13.2 74.8±6.3 80.2±5.8
2.3 两组患者PCI 治疗前、后以及康复12 周后CPET指标变化
2.3.1 个体化分析
无氧阈和峰值摄氧量是运动能力评估的金标准和重要方法[11,13],我们评估了每例患者无氧阈(ml/(min·kg))和峰值摄氧量(ml/(min·kg))在PCI 治疗后2 周以及康复治疗12 周后的变化情况(图1)。
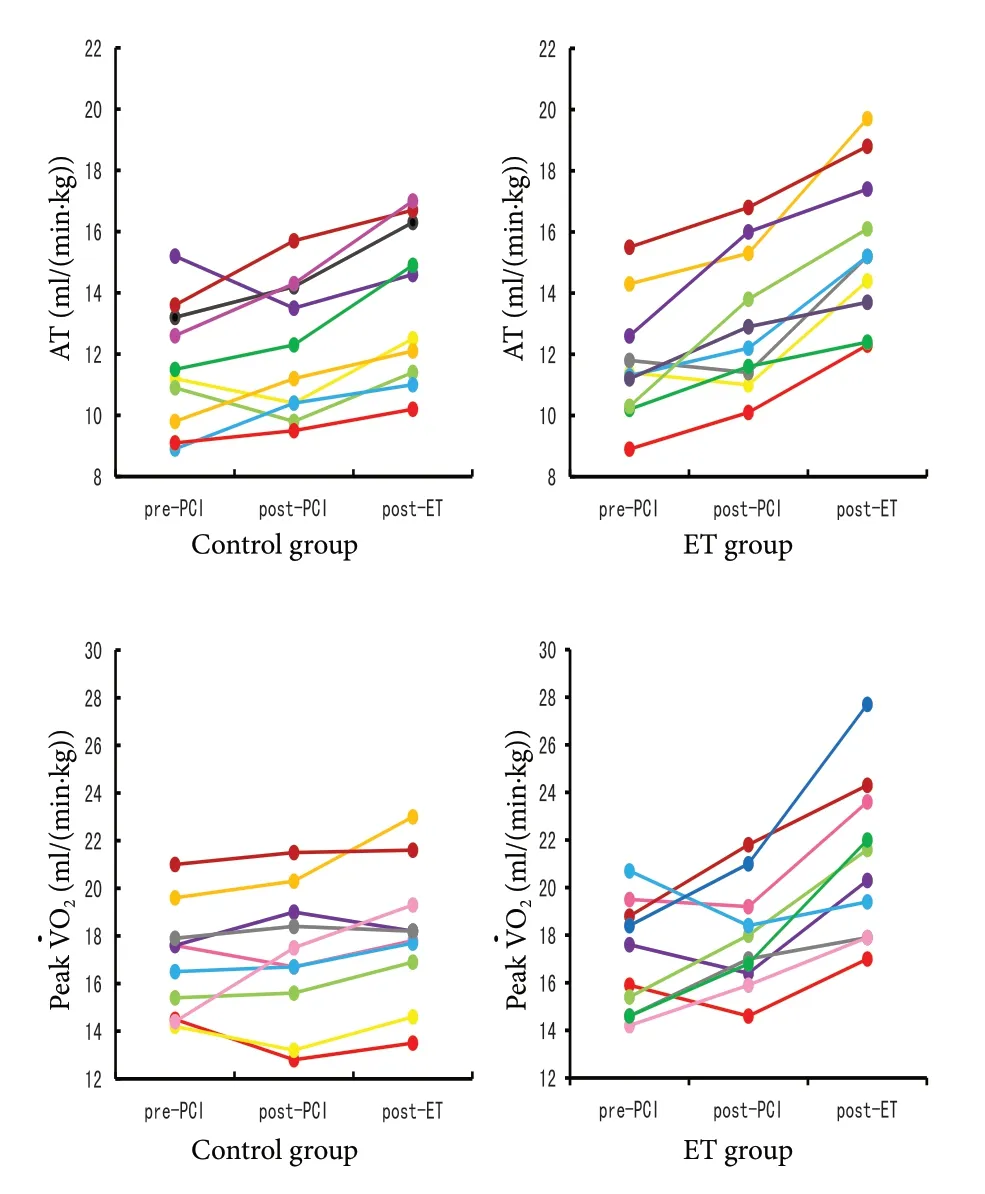
Fig.1 Individualized changes of anaerobic threshold (AT, ml/(min·kg)) and peak oxygen uptake (PeakO2, ml/(min·kg)) in patients between Control group and ET group
PCI 治疗后2 周,对照组患者有6 例(60%)、运动组患者有5 例(50%)无氧阈较PCI 治疗前下降或升高<10%。12 周康复治疗后,所有患者没有出现无氧阈下降,而且对照组有5 例(50%)、运动组有7 例(70%)患者无氧阈较PCI 治疗后2 周升高≥10%。
PCI 治疗后2 周,对照组患者有9 例(90%)、运动组患者有7 例(70%)峰值摄氧量较PCI 治疗前下降或升高<10%。12 周康复治疗后,对照组患者有2 例出现峰值摄氧量下降,有5 例(50%)患者峰值摄氧量较介入后2 周升高<10%;运动组没有1 例患者出现峰值摄氧量下降,而且有5 例(50%)患者峰值摄氧量较PCI 治疗后升高≥20%。
2.3.2 CPET 指标变化
如表3 所示,PCI 治疗后2 周,对照组和运动组患者无氧阈、峰值摄氧量、和峰值氧脉搏等指标均较PCI 治疗前有轻度升高,但差异无统计学意义(P>0.05)。康复治疗后12 周,对照组患者无氧阈(ml/min)和峰值氧脉搏(ml/beat)较PCI 治疗前明显改善,差异有统计学意义(P<0.05),但与PCI 后2 周比较,上述指标无明显升高,差异无统计学意义(P>0.05)。运动组患者康复治疗12 周后无氧阈 (ml/min,ml/(min·kg),%pred)、峰值摄氧量 (ml/min,ml/(min·kg),%pred )和峰值氧脉搏(ml/beat)均较PCI 治疗前明显改善,差异有统计学意义(P<0.05);而且与PCI 治疗后2 周比较,无氧阈(ml/(min·kg))和峰值摄氧量(ml/(min·kg))均明显升高,差异有统计学意义(P<0.05)。
Tab. 3 Comparison of anaerobic threshold, peak oxygen uptake and peak oxygen pulse between Control group and ET group(±s)
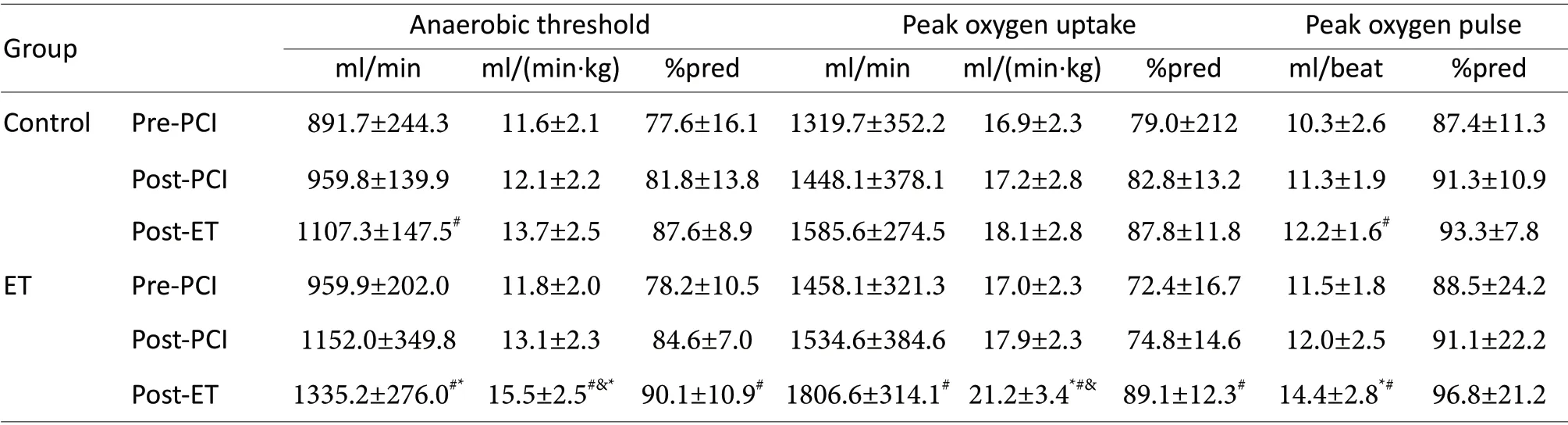
Tab. 3 Comparison of anaerobic threshold, peak oxygen uptake and peak oxygen pulse between Control group and ET group(±s)
PCI: Percutaneous coronary intervention; ET: Exercise training*P<0.05 vs control; #P<0.05 vs Pre-PCI; &P<0.05 vs Post-PCI
Group Anaerobic threshold Peak oxygen uptake Peak oxygen pulse ml/min ml/(min·kg) %pred ml/min ml/(min·kg) %pred ml/beat %pred Control Pre-PCI 891.7±244.3 11.6±2.1 77.6±16.1 1319.7±352.2 16.9±2.3 79.0±212 10.3±2.6 87.4±11.3 Post-PCI 959.8±139.9 12.1±2.2 81.8±13.8 1448.1±378.1 17.2±2.8 82.8±13.2 11.3±1.9 91.3±10.9 Post-ET 1107.3±147.5# 13.7±2.5 87.6±8.9 1585.6±274.5 18.1±2.8 87.8±11.8 12.2±1.6# 93.3±7.8 ET Pre-PCI 959.9±202.0 11.8±2.0 78.2±10.5 1458.1±321.3 17.0±2.3 72.4±16.7 11.5±1.8 88.5±24.2 Post-PCI 1152.0±349.8 13.1±2.3 84.6±7.0 1534.6±384.6 17.9±2.3 74.8±14.6 12.0±2.5 91.1±22.2 Post-ET 1335.2±276.0#* 15.5±2.5#&* 90.1±10.9# 1806.6±314.1# 21.2±3.4*#& 89.1±12.3# 14.4±2.8*# 96.8±21.2
组间比较显示:PCI 前和PCI 后2 周,对照组和运动组患者无氧阈、峰值摄氧量和峰值氧脉搏等均无明显差异(P>0.05)。康复12 周后,运动组患者无氧阈(ml/min,ml/(min·kg))、峰值摄氧量(ml/(min·kg))和氧脉搏(ml/beat)较对照组明显升高,差异有统计学意义(P<0.05)。
2.4 两组患者PCI 治疗前、后以及康复12 周后心脏超声指标变化
如表4 所示,PCI 治疗前、后以及康复后12 周对照组和运动组患者LVEDD 和LVEF 均无明显变化,差异无统计学意义(P>0.05)。组间比较显示,对照组和运动组患者PCI 治疗前、后以及康复后12 周LVEF 和LVEDD 均无明显差异(P>0.05)。
Tab. 4 The comparison of parameters of 6MWD、LVEF and LVEDD between Control group and ET group(±s)
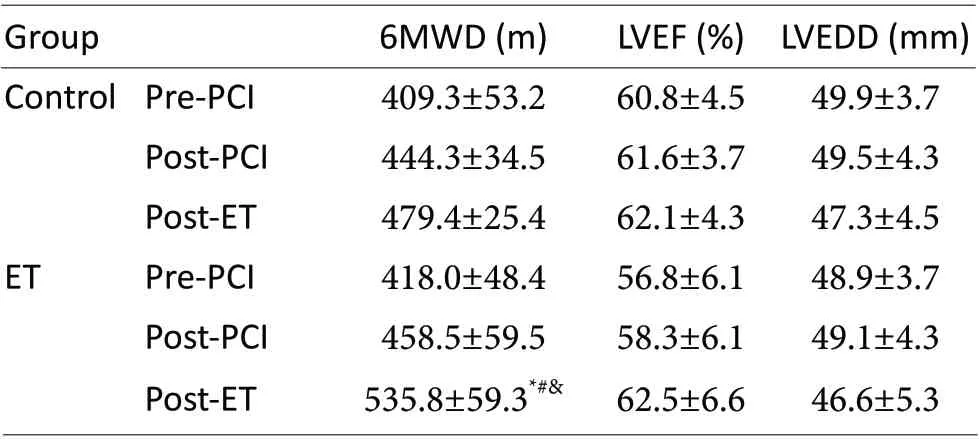
Tab. 4 The comparison of parameters of 6MWD、LVEF and LVEDD between Control group and ET group(±s)
6MWD:6 minute walking distance;LVEF: Left ventricular ejection fraction; LVEDD: Left ventricular end diastolic dimension; PCI: Percutaneous coronary intervention; ET:Exercise training*P<0.05 vs control; #P<0.05 vs Pre-PCI; &P<0.05 vs Post-PCI
Group 6MWD (m) LVEF (%) LVEDD (mm)Control Pre-PCI 409.3±53.2 60.8±4.5 49.9±3.7 Post-PCI 444.3±34.5 61.6±3.7 49.5±4.3 Post-ET 479.4±25.4 62.1±4.3 47.3±4.5 ET Pre-PCI 418.0±48.4 56.8±6.1 48.9±3.7 Post-PCI 458.5±59.5 58.3±6.1 49.1±4.3 Post-ET 535.8±59.3*#& 62.5±6.6 46.6±5.3
2.5 两组患者PCI 治疗前、后以及康复12 周后6MWD变化
如表4 所示,PCI 治疗后2 周,对照组和运动组患者6MWD 较PCI 治疗前均无明显改善,差异无统计学意义(P>0.05)。康复12 周后,对照组患者6MWD较PCI 前和康复12 周后均无显著升高,差异无统计学意义(P>0.05);运动组患者6MWD 较PCI 前和PCI治疗后2 周均明显提高,差异有统计学意义(P<0.05)。组间比较显示,PCI 前和PCI 后2 周,对照组和运动组患者6MWD 均无明显差异(P>0.05),康复12 周后,运动组患者6MWD 较对照组患者明显提高,差异有统计学意义(P<0.05)。
3.讨论
冠心病是冠状动脉粥样硬化病变使冠状动脉管腔狭窄或阻塞,导致供血区心肌缺血、缺氧而引起的心脏病。PCI 治疗是冠心病患者最重要的血运重建手段,改善冠状动脉狭窄效果显著,可明显改善患者胸痛、胸闷等临床症状,改善心脏功能。然而,仅通过PCI治疗和药物治疗并不能持续有效改善患者预后。PCI治疗既不能逆转或减缓冠状动脉粥样硬化的生物学进程,也不能消除冠心病危险因素。多数患者存在术后运动耐量下降,严重影响生活质量。心脏康复可显著降低冠心病患者死亡率、再住院率,提高日常生活能力,是冠心病患者重要的二级预防内容,已受到临床医务人员的重视。运动康复是心脏康复的核心内容,我国专家也提出了冠心病患者介入术后运动康复的中国专家共识[5],指导患者运动康复的开展。尽管研究表明运动康复可改善患者运动能力,但目前仍存在很多问题:广大介入医师的关注重点仍是发病急性期的抢救与治疗,对运动康复的理论和实践缺乏了解。很多患者对心脏运动康复认识不足,参与心脏康复的比例很低,同时还存在较低的转诊率和较高的医疗成本,患者的依从性也较差[15];很多患者认为做了支架治疗就可以“高枕无忧”,忽视了后续的二级预防和心脏康复治疗,而且冠脉介入后运动康复治疗是否进一步提高和改善患者运动能力和心肺功能目前尚未见报道。
本研究中,我们采用CPET 客观定量评估稳定性冠心病患者运动心肺功能,制定个体化精准运动处方,指导PCI 术后患者进行功率车锻炼,结果发现与PCI治疗前比较,PCI 治疗后进行12 周的运动康复治疗,运动组患者CPET 指标无氧阈、峰值摄氧量和峰值氧脉搏均明显提高,6MWD 明显改善。值得注意的是,和PCI 治疗后2 周比较,12 周运动康复后运动组患者无氧阈(ml/(min·kg))、峰值摄氧量(ml/(min·kg))、6MWD 均进一步提高,差异有统计学意义。对照组患者在PCI 治疗后、并进行除运动锻炼之外的康复指导12 周后,无氧阈(ml/min)和氧脉搏(ml/beat)均较PCI 前明显改善;而运动组患者在进行包含运动锻炼之内的整体康复指导12 周后,无氧阈(ml/min,ml/(min·kg))、峰值摄氧量(ml/(min·kg))、氧脉搏(ml/beat)和6MWD 较对照组进一步提高,差异有统计学意义,上述结果提示:介入术后进行12 周运动康复可进一步提高患者心肺功能、运动耐力。而且在CPET 和12 周的运动锻炼过程中无一例患者出现心绞痛、心肌梗死、猝死等严重不良反应,提示运动康复的安全性较好。
其次我们发现PCI 治疗后早期患者(包括对照组和运动组)CPET 指标较PCI 治疗前无显著改善,考虑原因可能与PCI 治疗早期仅改善冠状动脉大血管狭窄病变,对微循环血流改善不大等有关。而PCI 治疗后再进行12 周管理,对照组患者(行PCI 治疗,但未行运动康复)无氧阈(ml/min)和氧脉搏(ml/beat)均较PCI 前明显改善,提示成功PCI 治疗后患者心肺功能明显改善,运动能力提高,与既往研究结论基本一致[16]。运动组患者在康复12 周后无氧阈、峰值摄氧量、氧脉搏以及6MWD 等较治疗前和对照组明显改善,提示患者心肺功能和运动能力进一步提高,考虑成功PCI 手术改善狭窄血管支配心肌血流,微循环血流改善、代偿增加,心肌灌注改善,提高整个心肌组织功能,包括心肌收缩力、顺应性和室壁运动协调性,进一步提高患者运动能力[17]。此外,运动康复可能通过改善骨骼肌氧气转运和利用能力、改善骨骼肌氧化酶活性,改善自主神经调节、降低氧化应激水平和抗炎等[18,19]发挥改善患者整体功能的作用。
本研究的不足之处在于样本量较低,且女性比例较低,这可能影响数据统计分析的准确性;其次,因患者既往存在心绞痛症状,可能因担心胸闷等症状再次出现从而引起主观努力不足;再次,本研究中单支病变例数相对较多,症状均相对较轻,没有对血管病变数进行分层分析,均可能影响研究结果。下一步我们将继续增加样本量,扩大每组入组例数,增加患者依从性,提高数据统计的准确性和可信度;同时进一步研究不同血管病变以及介入治疗后不同时间患者心肺功能变化等。
综上所述,PCI 治疗可改善冠心病稳定性心绞痛患者心肺功能和运动能力,而PCI 术后进行个体化运动康复可进一步提高患者运动心肺功能和运动耐力,提高患者整体功能,且安全性较好。运动康复是冠心病PCI 术后患者二级预防的重要内容,需要大量推广。

