斜外侧腰椎椎间融合术与经皮内镜手术治疗盘源性腰痛疗效比较
吴海昊 周春光 汤涛 刘军辉 陈意磊 赵凤东
慢性腰痛在临床上常见,其中部分病例由于椎间盘内破裂 ( internal discdisruption,IDD ) 引起腰痛和非神经根性牵涉痛,称为盘源性腰痛 ( discogenic low back pain,DLBP ),约占所有慢性腰痛的 39%[1]。DLBP 可迁延数年,甚至进行性加重,给工作生活带来严重影响[2]。DLBP 行保守治疗往往效果不理想,椎体间融合术被认为是治疗 DLBP 的首选方式[3]。斜外侧腰椎椎间融合术 ( oblique lumbar interbody fusion,OLIF ) 从腰大肌前缘暴露椎间隙,不破坏后方结构,避免进入椎管,是治疗 DLBP 较理想的椎间融合方式[4]。Cheng 等[5]对 DLBP 患者行经皮内镜手术 ( percutaneous endoscopy surgery,PES ),通过髓核摘除及纤维环热成形获得了满意的疗效,为DLBP 的手术治疗提供了新的思路。但是目前 DLBP手术方式的选择仍缺乏统一标准。终板 Modic 改变与慢性腰痛密切相关,被认为是预测 DLBP 的一个因素[6]。关于终板 Modic 改变对 DLBP 手术方式的选择有何影响目前尚不明确。回顾性分析 2015 年1 月至 2019 年 12 月,行 OLIF 或 PES 治疗的 83 例DLBP 患者的临床资料,比较其治疗 DLBP 的疗效,并且探讨终板 Modic 改变对两种手术疗效的影响,为 DLBP 手术方式的合理选择提供临床依据。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 表现为慢性下腰痛,病程超过 6 个月,经正规保守治疗无效;( 2 ) 影像学检查见终板 Modic 改变、终板许莫氏结节或椎间盘纤维环后缘高信号区 ( high intensity zone,HIZ );( 3 ) 经椎间盘造影确诊为 DLBP,椎间盘封闭后再次出现腰痛并接受 OLIF 或 PES 治疗。
2. 排除标准:( 1 ) 伴有明显下肢神经症状;( 2 )影像学检查见明显椎间盘突出、椎管狭窄、腰椎不稳等;( 3 ) 外伤、感染、肿瘤等原因引起的腰痛;( 4 ) 既往腹部或腰椎手术史。
二、一般资料与治疗方法
本研究获得医院医学伦理委员会认可,并取得所有受研究者的知情同意。本组共纳入 83 例,其中男 37 例,女 46 例,年龄 38~76 岁。
椎间盘造影:常规以伴有终板 Modic 改变、终板许莫氏结节或纤维环后缘 HIZ 的椎间盘为目标节段,取邻近椎间盘为对比节段。患者俯卧位,中线旁开 10~12 cm 为穿刺点,以椎间盘中心为目标,在 C 型臂 X 线机透视下逐渐进针。到达目标点后拔出针芯,推入造影剂。如患者出现下腰痛复制,透视见造影剂向椎间盘后缘或终板渗透则为造影阳性。造影阳性者注入 1 ml 倍他米松及 1 ml 罗派卡因混合液行椎间盘封闭。常规行邻近节段造影以获得阴性对照。椎间盘造影确诊为 DLBP,椎间盘封闭后再次出现腰痛者拟行手术治疗。
OLIF 操作过程:全身麻醉后常规行右侧卧位,术前 C 型臂 X 线机透视确定手术节段。于左前腹壁做 4~5 cm 切口,沿肌纤维钝性分离腹内斜肌、腹外斜肌和腹横肌,暴露腰大肌。在腰大肌前缘直视下显露病变椎间盘,安装固定工作通道。切除椎间盘,刮除软骨终板,处理骨性终板,放入椎间融合器,再次透视确认融合器位置。如术中无终板损伤则常规不行内固定。
PES 操作过程:患者取俯卧位,选腋后线与目标椎间盘水平交点为穿刺点。常规消毒铺巾,局部麻醉。在 C 型臂 X 线机透视下线调整穿刺针位于术前确立的目标位置,沿穿刺针置入工作管道,安放内镜,镜下观察纤维环有无破口,必要时镜下向椎间盘穿刺注入亚甲蓝以便于观察纤维环破口。钳取破口处部分纤维环及髓核组织,利用射频行纤维环热凝成形,伴有终板 Modic 改变或许莫氏结节的病例利用射频对终板病灶处进行射频消融。术后硬质支具保护下适当活动,定期随访。
三、观察指标及疗效评价
观察手术并发症情况,1 周内填写疼痛视觉模拟评分 ( visual analogue scale,VAS ) 和 Oswestry 功能障碍指数 ( oswestry disability index,ODI ) 量表,复查腰椎正侧位及动力位 X 线片,评估融合器位置,排除腰椎不稳。常规于术后 1 个月、3 个月、6 个月、12 个月及每隔 1 年至门诊随访,评估手术疗效及有无融合器沉降。
四、统计学处理
采用 SPSS 19.0 软件进行统计学分析。计量资料数据以±s表示,比较采用t检验。计数资料比较采用χ2检验。P< 0.05 为差异有统计学意义。
结 果
所有患者均顺利完成手术,并获得 1 年以上随访。OLIF 组 39 例患者中 3 例出现屈髋肌力下降,随访中逐渐恢复正常;2 例出现融合器轻度沉降,且均出现在不伴有终板 Modic 改变的病例,患者均未出现明显腰痛而未行二期内固定,随访中见椎间已融合。PES 组 44 例患者中 2 例出现下肢灼烧感,随访中逐渐恢复正常。
OLIF 组中 17 例伴有终板 Modic 改变 ( Modic Ⅰ型 14 例,Modic Ⅱ 型 3 例 ),纳入 OLIF 1 亚组;22 例不伴有终板 Modic 改变,纳入 OLIF 2 亚组。PES 组病例中 19 例伴有终板 Modic 改变 ( Modic Ⅰ型 18 例,Modic Ⅱ 型 1 例 ),纳入 PES 1 亚组;25 例不伴有终板 Modic 改变,纳入 PES 2 亚组。各组间术前 VAS 评分、ODI 比较差异无统计学意义(P> 0.05 )。OLIF 组与 PES 组术后 VAS 评分、ODI均较术前明显改善 (P< 0.05 ),两组之间比较差异无统计学意义 (P> 0.05 ) ( 表 1 )。OLIF 1 组术后 VAS评分、ODI 与 OLIF 2 组比较差异无统计学意义 (P>0.05 );PES 1 组术后 VAS 评分、ODI 均较 PES 2 组高,差异有统计学意义 (P< 0.05 );PES 1 组术后VAS 评分、ODI 均较 OLIF 1 组高,差异有统计学意义 (P< 0.05 ) ( 表 2 )。典型病例见图 1、2。

表1 OLIF 组和 PES 组 VAS 评分、ODI 比较Tab.1 Comparisons of VAS and ODI between OLIF group and PES group
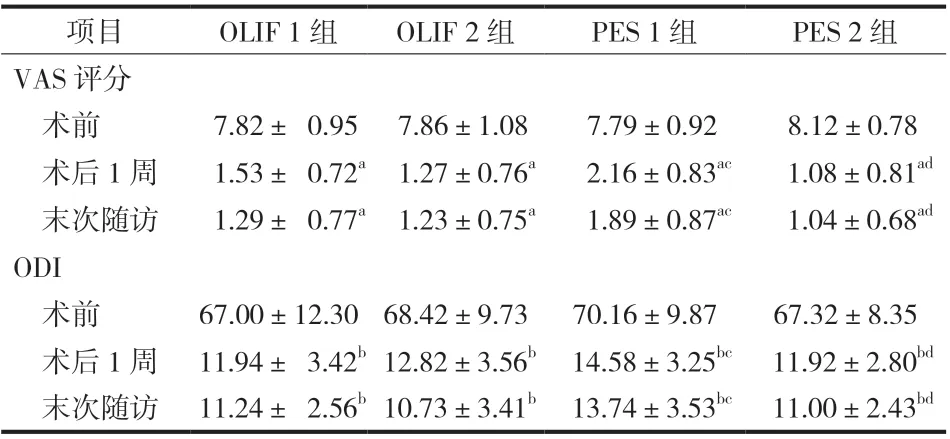
表2 各亚组间 VAS 评分、ODI 比较Tab.2 Comparisons of VAS and ODI among subgroups
讨 论

腰痛是脊柱外科最常见的症状,理论上说任何接受神经支配的腰部结构的病变都可以导致腰痛。Crock[7]对退变椎间盘的内部结构进行形态学研究,提出了 IDD 的概念,并认为 IDD 是导致 DLBP 的原因。椎间盘纤维环外 1 / 3 和终板均有大量神经纤维分布[8]。分子生物学分析显示,椎间盘退变或者损伤后,可产生多种炎症细胞因子[9]。郭继东等[10]的研究显示纤维环出现裂隙后可生成炎性血管肉芽组织,在 MRI 检查 T2加权上表现为纤维环后方的HIZ。神经纤维沿着裂隙向椎间盘内部生长,与椎间盘内产生的炎性物质接触而引发腰痛。但是 Shan等[11]的一项研究则认为 T1加权与 T2加权均为高信号的纤维环后方 HIZ 可能是钙化灶,HIZ 并不能作为 DLBP 的诊断依据,椎间盘造影仍是 DLBP 诊断的金标准。Cheng 等[5]将 PES 用于 DLBP 的治疗,镜下见纤维环破裂处有炎性肉芽组织增生,术中摘除增生组织并经射频热凝纤维环成形后腰痛得到了明显缓减,证实了以上假说。本研究中对 44 例 DLBP患者行 PES 治疗也获得了满意的疗效,但是对于伴有终板 Modic 改变的病例疗效相对较差,提示终板病变可能也是引起 DLBP 的一个原因。
彭宝淦等[12]认为终板破裂后神经末梢及微血管可进入椎间盘而导致腰痛发生,并认为该发病机制与纤维环破裂引起的 DLBP 一致,可以被认为是DLBP 的一种形式,即终板型 DLBP。Schroeder 等[13]的研究也发现退变椎间盘内的炎症因子和信号递质刺激终板裂隙及终板下骨质内的神经末梢可引起腰痛。终板损伤主要包括终板许莫氏结节及终板 Modic改变。彭宝淦等[12]的研究发现终板许莫氏结节病例行椎间盘造影可见造影剂沿许莫氏结节进入椎体骨质内并复制腰痛,并建议许莫氏结节导致的 DLBP应行椎间融合术治疗。本研究对 39 例 DLBP 患者行OLIF 治疗,术中去除终板病灶并且避免了后方结构的破坏,获得了满意的临床疗效。另外,Liu 等[14]对 46 例伴有许莫氏结节的腰痛患者进行椎间盘造影( 共 60 个节段 ),43 个节段表现为造影阳性,经封闭治疗后 89.2% 疼痛得到了缓减。然而,与许莫氏结节引起的 DLBP 有所不同,终板 Modic 改变的椎间盘造影结果往往不能发现任何形态上的特征性变化,这为终板 Modic 改变所引起的 DLBP 的诊断和治疗带来了一定困扰。
终板 Modic 改变是指终板及终板下骨质在 MR上的信号改变,其中 Ⅰ 型 Modic 改变在影像学上表现为 MRI T1加权低信号、T2加权高信号,被认为是炎性水肿的表现。大量研究[6,15-16]认为 Ⅰ 型 Modic改变与 DLBP 密切相关,可以作为 DLBP 的预测因素。终板 Modic 改变的发病机制目前仍有较大争议[17],其治疗方式仍处于摸索阶段[18]。尽管理论上认为 Modic 改变是 DLBP 的一个病因,但是由于缺乏特异性的诊断方法,目前尚无纯粹针对 Modic 改变进行手术治疗的研究。本研究对伴或不伴有终板Modic 改变的 DLBP 患者行 OLIF 或 PES 治疗,均获得了满意临床结果。本研究中所有 OLIF 均未行内固定,伴有终板 Modic 改变的病例均未出现融合器沉降。最新研究显示伴有 Modic 改变的终板 CT 值相对较高[19],因而 OLIF 治疗伴终板 Modic 改变的 DLBP病例具有一定的优势。
国内外相关研究对伴或不伴有 Modic 改变的脊柱疾病手术结果进行对比,探讨不同术式的选择及预后的差别。Shahmohammadi 等[20]对比单纯髓核摘除和椎间融合手术治疗慢性腰痛,发现所有患者术后症状均有缓解,并且伴有 Ⅰ 型 Modic 改变的患者椎间融合效果好于单纯髓核摘除组,而 Ⅱ 型 Modic改变单纯髓核摘除效果好于行椎间融合术。Kovacs等[21]对 221 例下腰痛患者行椎间盘置换,发现伴有 Ⅰ 型 Modic 改变的患者疗效明显优于伴有 Ⅱ 型Modic 改变或不伴有 Modic 改变的患者。本研究结果也显示对于伴有终板 Modic 改变的患者,OLIF 效果明显好于 PES。分析其原因可能与 OLIF 术中软骨终板予以刮除,骨性终板表面也予以处理有关,而 PES 对于纤维环破裂处病灶的处理有天然优势,终板损伤却难以处理彻底,这对手术的疗效带来一定影响。由于本研究随访时间较短,PES 处理伴有终板 Modic 改变的 DLBP 病例是否会有较高的复发率还需要进一步的观察。另外由于本研究病例数较少,未能按终板 Modic 改变的类型进一步分组,使得本研究结果与既往研究有一定出入,这也需要进一步的研究来明确。
综上所述,OLIF 与 PES 治疗伴或不伴终板Modic 改变的 DLBP 均可获得满意疗效,OLIF 术中可以对终板病灶进行充分处理,伴有终板 Modic 改变的 DLBP 病例建议行 OLIF 以获得更佳疗效。

