单中心儿科门急诊0~16岁儿童10年死亡数据分析
吴鸿波 李曼曼 林丽丽 李丽华*
(1. 首都医科大学附属北京潞河医院儿童中心, 北京 101100; 2. 首都医科大学附属北京潞河医院医疗部,北京 101100)
儿童病死率直接反映一个地区的卫生状况及经济发展水平,对儿童死亡进行全面监测、统计和分析有助于降低该地区儿童的病死率。近年来,随着医疗卫生事业的不断发展,儿童病死率已明显降低,但全球每年仍有560万儿童死亡[1]。儿童青少年死因监测越来越引起关注,死因监测和分析可以衡量区域卫生状况和疾病综合防治策略效果,进而实现循证决策[2]。所有导致或促进死亡的疾病、病态情况或损伤以及造成任何这类损伤的事故或暴力情况,就是死亡原因。如果危及生命的疾病状态,不给予及时干预,患儿就可能在短时间死亡。对于儿童与成人不同,尤其年幼儿童,一方面多不能准确表达不适,另一方面器官储备能力有限,所以病情进展更难以预料和控制。为了解本地区各年龄组儿童青少年急重症急诊死亡情况,探讨其死亡原因、年龄及死亡地点分布,以提出可行干预措施,采取对策,降低儿童及青少年病死率,本文回顾性分析了2009-2019年期间首都医科大学附属北京潞河医院急诊儿童死亡病例。
1 资料与方法
1.1 一般资料
资料来源于首都医科大学附属北京潞河医院2009年1月至12月,16岁以下儿童急诊死亡病例100例,儿童年龄分期参照儿科学第9版[3]。
按年龄划分,分为6组:新生儿组(≤28 d)、婴儿组(28 d<年龄≤1岁)、幼儿组(1岁<年龄≤3岁)、学龄前组(3岁<年龄≤6岁)、学龄期组(6岁<年龄≤10岁)、青春期组(10岁<年龄≤16岁)。
纳入标准:急诊死亡病例,死亡诊断中的疾病、损伤或事故等名称明确,符合国际疾病分类(International Classification of Diseases-10,ICD-10)[4]编码;排除标准:住院死亡病例。
1.2 调查方法
在上报至中国疾病预防控制信息系统下的“人口死亡信息登记管理系统”资料中导出,死因分类标准采用ICD-10[4]。
1.3 统计学方法
用 Excel 建立数据库,采用 SPSS 18.0 软件对数据进行处理分析,计算死因顺位、死因构成比、死因性别比等。时间趋势采用卡方趋势检验,构成比采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 急诊死亡病例的性别和年龄分布
100例死亡病例中男童59人(59%),女童41人(41%);男女性别比为1.44∶1。其中本市户籍76例,外省市24例,比例3.16∶1,但均为本区常驻人口。其中婴儿组儿童死亡30例(30%),占最多,其次是青春期年龄组22例(22%)。各个年龄组分布见表1。
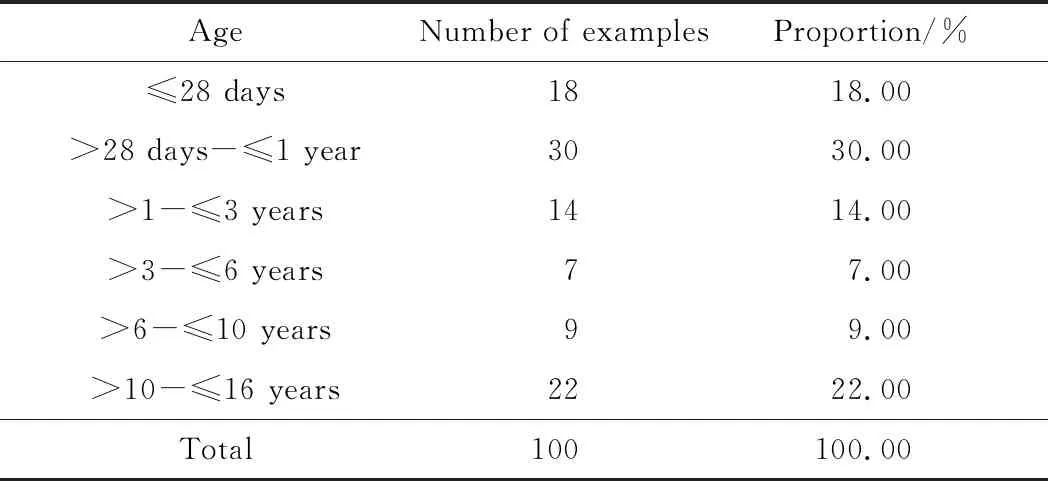
表1 各年龄组死亡分布Tab.1 Distribution of deaths in each age group
2.2 各年龄组死亡病因分析
100例死亡儿童中,顺位排序,占第一位是意外伤害死亡40例(40%),其次是猝死15例(15%),再次是呼吸衰竭和疾病终末期各13例(13%),然后是呼吸、心跳骤停和心力衰竭各9例(9%)。其中意外伤害死亡者青春期组最多,14例,占意外伤害总数35%,其次是婴儿组8例(20%)和幼儿组7例(17.5%)。各个年龄组死亡病因见表2。

表2 各年龄组死亡病因Tab.2 Causes of death in each age group
χ2=30.047,P=0.001.
2.3 意外伤害类型构成比
各年龄组意外伤害共计40例(40%),其中男性儿童26例(65%),女童14例(35%),男女性别比例为1.86∶1。伤害类型包括:交通事故、坠/跌落伤、异物吸入、摔伤、爆炸伤、溺水、烧烫伤及中毒等,其中交通事故伤害17例,占42.50%,坠/跌落伤10例,占25%,详见图1。

图1 意外伤害类型构成Fig.1 Composition of accidental injury types
2.4 意外伤害年龄因素分析
意外伤害共计40例,青春期组以交通伤为主要伤害类型(42.85%);学龄前组、学龄期组和婴儿组以交通伤和坠/跌落伤为主要伤害类型,幼儿组以交通伤(28.57%)和异物(28.57%)为主要伤害类型,其次是坠/跌落伤(14.28%)、溺水(14.28%)及中毒(14.28%),详见表3。
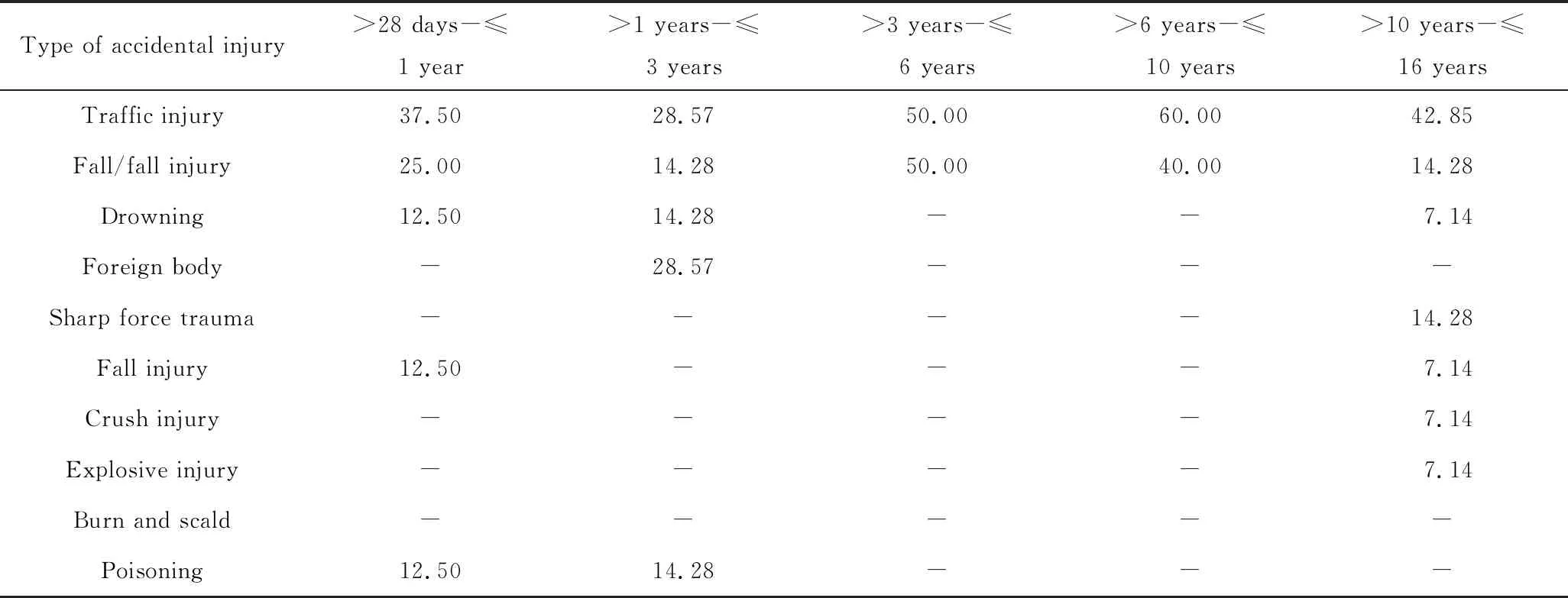
表3 各年龄组伤害类型构成Tab.3 Composition of injury types in each age group %
2.5 对数据中死亡地点分析,各年龄组死亡地点进行统计
儿童死亡地点发生在来院途中占第一位37例(占37%),第2是在家中32例(占32%),第三是在急诊室31例(占31%),详见图2。其中来院途中及家中死亡病例归纳为院前死亡,除了学龄前组,其余各年龄组儿童死亡地点均为院前,新生儿期、婴幼儿期儿童发生院前死亡明显高于学龄前组及学龄期组儿童。各年龄组死亡地点分布见图3。
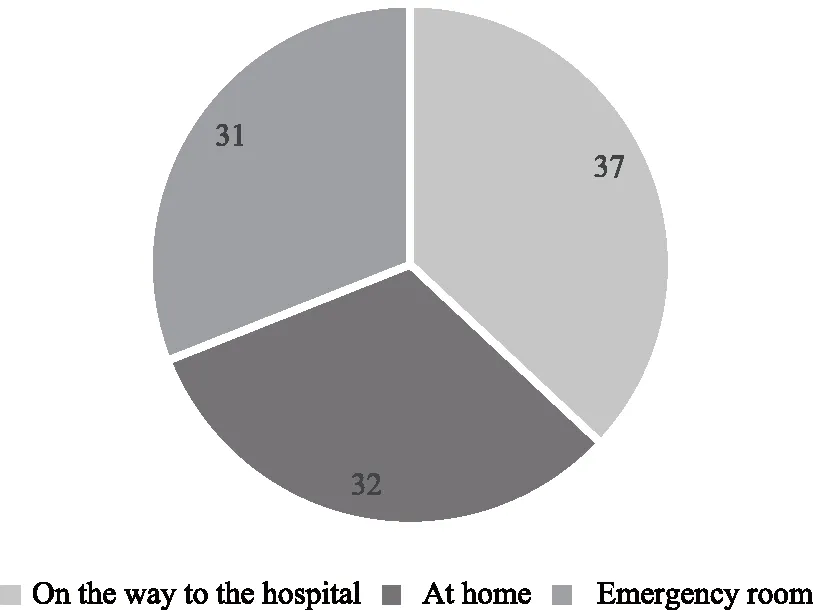
图2 死亡地点Fig.2 Place of death
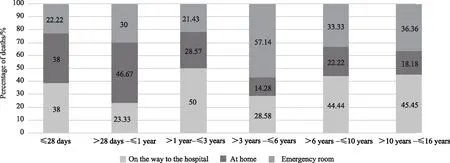
图3 各年龄组死亡地点分布构成比Fig.3 Composition ration of the distribution of death locations by age group
3 讨论
首都医科大学附属北京潞河医院急诊死亡病例中,意外伤害是16岁以下儿童急诊死亡的主要原因,男女比例差异有统计学意义,男童多于女童,意外伤害类型有很多,其中交通伤、坠/跌落伤是致死性意外伤害的主要类型,随着年龄的变化,意外伤害对孩子所造成的威胁也不同,青春期组以交通伤为主,学龄前组、学龄期组和婴儿组以交通伤和坠/跌落伤为主,幼儿组以交通伤和异物为主。儿童死亡地点多发生在院前死亡,其中新生儿期、婴幼儿期发生院前死亡明显高于学龄前、学龄期及青春期组儿童。
儿童死亡在不同年龄组的发生率有差异,婴儿组儿童死亡最多(30%),其次是青春期组(22%)。与相关文献[5]报道基本符合。通过逐年统计儿童死亡病因,意外伤害占儿童死亡首位(40%),研究[6]显示,我国意外伤害是1~19岁人群的第一位死亡原因。研究[7]显示,在婴幼儿期,儿童的行走尚未完全独立,思维处于朦胧状态,在学龄前期,儿童的活动能力和范围都已增强,对外界开始具备好奇心,但分析能力不足,在学龄期,儿童的活动范围更加广泛,逐渐开始脱离家庭或家庭成员的看护。儿童意外伤害严重影响儿童的生存或生存质量,已成为世界范围内的公共卫生问题[8]。
本研究结果显示,男女死亡性别比为1.44∶1,其中意外伤害男性儿童26例(65%),女性儿童14例(35%),男女性别比例为1.86∶1。这与国内外的研究[9-11]结果一致。国内大多数对意外伤害病例的分析[12-13]中,均显示男童发生率高于女童。这可能与男童比较好动,喜欢尝试新奇事物,其游戏类型以身体接触为主。提示儿童伤害预防控制时应重视男童伤害的防控。
意外伤害类型包含了交通事故、坠/跌落伤、摔伤、异物伤、溺水及急性中毒等。研究[14]显示,意外伤害主要有跌倒或坠落伤、交通事故、异物伤、溺水和急性中毒。本研究中交通事故伤害占首位(42.5%),其次是坠/跌落伤(30%),同相关报道[15]的儿童伤害死亡结果相似。且各年龄组均有交通伤类型发生,与相关报道[16]基本一致。提示交通伤、坠/跌落伤等是儿童伤害防控的重点。
不同年龄组伤害类型存在差异,青春期组以交通伤为主要伤害类型;学龄前组、学龄期组和婴儿组以交通伤和坠/跌落伤为主要伤害类型,幼儿组以交通伤和异物为主要伤害类型,其次是坠/跌落伤和溺水。研究[16]显示,<3岁的儿童伤害类型前3位分别是坠落、跌伤与交通事故,3~6岁儿童主要是坠落和车祸,而7~14岁儿童则是以交通事故以及砸伤为主,与本研究结果基本符合。不同年龄组儿童,其身体发育及智力发育水平处于不同阶段,所以其伤害的发生率甚至病死率和伤害发生的类型也存在差异。提示,针对不同年龄段儿童,应采取不同的伤害预防策略。
分析数据中儿童死亡地点发现,死亡地点在来院途中占第一位(37%),其次是在家中(32%),新生儿期、婴幼儿期发生院前死亡明显高于学龄前、学龄期及青春期组儿童,这可能与儿童伤害多发生在家中或者除家之外其他场所比例逐渐增加,而且小年龄组儿童对疾病耐受能力差,患儿大多不能描述病情,交流沟通困难等因素有关。
总之,通州区0~16岁儿童青少年急诊死亡原因中意外伤害死亡居首位,不同年龄段死亡原因不同,死亡地点多为院前,年龄越小发生院前死亡风险越高,男孩多于女孩。因此,培养儿童自身安全防护意识,使儿童及早识别危险,增强幼儿主要照顾者儿童安全防范意识,对儿童看管者进行基本知识及急救培训,加强急救转运能力,如救护车的人员和设施配备,急救医护人员加强儿童院前急救技术培训,与此同时,作为医联体的重要组成部分,在国家政策的引领和扶持下,社区卫生服务中心在疾病防治方面将发挥越来越大的作用,努力加强全科医生儿童疾病的诊疗培训、提高基层医疗服务机构接诊儿童的能力,加强综合医联体的建设,培训全科医师和社区医师儿科院前急诊急救处理及科普知识,可降低儿童意外伤害的发生,减少院前死亡,减少急诊死亡儿童。

