大面积脑梗死患者临床特征分析
宋建华,季燕,包元飞
脑梗死是发病率、致残率和致死率均高的神经科疾病。 大面积脑梗死(large hemispheric infarction,LHI)也称恶性大脑中动脉梗死,临床症状典型,病程相对单一,病情严重,常因小脑幕切迹疝死亡,抢救成功后患者的生活质量仍然低下[1]。脑梗死患者中10%~20%为LHI,在急性期病死率为5%~15%,3~5 d内约半数患者因脑水肿和脑疝而病情恶化[2]。增加对LHI 患者危险因素、临床特征及结局的了解尤为重要。本研究纳入我院收治的805例脑梗死患者,统计其中LHI患者的资料,分析其危险因素、临床特征及结局,为临床LHI 患者的管理提供参考。
1 资料与方法
1.1 一般资料
纳入 2017 年 5 月至 2020 年 5 月我院神经科收治的脑梗死患者共805 例。纳入标准:符合脑梗死诊断标准[3],并经头颅CT/MRI 诊断确诊;发病年龄≥18 岁;发病前生活可自理;可为首次发病或多次卒中后;基础资料齐全;患者或家属对本研究知情同意。排除标准:后循环缺血,蛛网膜下腔出血,因动脉瘤、肿瘤、外伤等其他原因引起的脑出血;伴肝肾功能严重损伤;不能接受随访;随访失败。本研究获得医院伦理委员会批准同意。
1.2 方法
由2名经过统一培训的住院医生记录805例患者临床资料,包括年龄、性别、吸烟史、饮酒史、合并基础疾病、影像学检查结果、实验室指标、美国国立卫生院脑卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分[4,5]、格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分[6]等。
LHI诊断标准:入院时头部MRI显示脑梗死面积>同侧半球的2/3,或入院头部CT低密度影在6 h内超过1/3 大脑半球或超过1/2 大脑中动脉供血区域,头颅CT/MRI 检查排除脑出血及其他非卒中颅内疾病。据此将患者分为LHI组和非LHI组。采用双盲法对本组患者进行随访,采用电话、微信、门诊复诊等方式,随访患者3 月内死亡、幸存者(残疾和存活)情况,并据此分为幸存组和死亡组。
1.3 统计学处理
采用SPSS23.0软件处理数据。符合正态分布以及方差齐性的计量资料以()表示,组间比较采用独立样本均数t检验;不符合正态分布数据以中位数表示,组间比较采用秩和检验(Z);计数资料以率表示,组间比较采用χ2检验。将各组中基础资料单因素分析有统计学意义(P<0.05)的变量作为自变量代入Logistic回归中进行多因素分析;P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
本研究共纳入符合纳入及排除标准的脑梗死患者 805 例,其中男 498 例(61.86%),女 307 例(38.14%);年龄41~85 岁,平均(61.54±10.58)岁;其中LHI 患者126 例(15.65%),非LHI 患者679 例(83.98%)。
2.2 单因素分析
单因素分析显示,LHI 组和非LHI 组的入院GCS 评分、NIHSS 评分、入院时间延迟,合并心脏瓣膜病、糖尿病、心房颤动及高血压的患者数量有显著性差异(P<0.01),见表1。
表1 LHI组和非LHI组患者基线资料比较([例(%)]或或[M(Q25,Q75)])
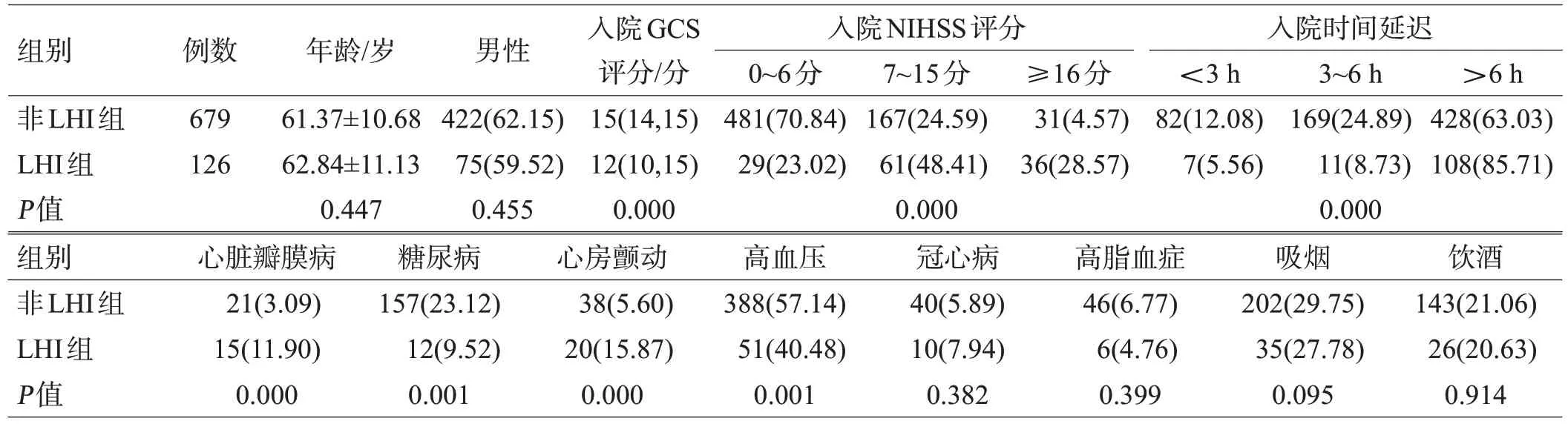
表1 LHI组和非LHI组患者基线资料比较([例(%)]或或[M(Q25,Q75)])
组别非LHI组LHI组P值例数679 126年龄/岁61.37±10.68 62.84±11.13 0.447男性422(62.15)75(59.52)0.455入院GCS评分/分15(14,15)12(10,15)0.000入院NIHSS评分0~6分481(70.84)29(23.02)0.000 7~15分167(24.59)61(48.41)≥16分31(4.57)36(28.57)入院时间延迟<3 h 82(12.08)7(5.56)0.000 3~6 h 169(24.89)11(8.73)>6 h 428(63.03)108(85.71)组别非LHI组LHI组P值心脏瓣膜病21(3.09)15(11.90)0.000糖尿病157(23.12)12(9.52)0.001心房颤动38(5.60)20(15.87)0.000高血压388(57.14)51(40.48)0.001冠心病40(5.89)10(7.94)0.382高脂血症46(6.77)6(4.76)0.399吸烟202(29.75)35(27.78)0.095饮酒143(21.06)26(20.63)0.914
2.3 发生LHI的多因素分析
将上述单因素分析有统计学意义的指标(入院GCS 评分、NIHSS 评分、入院时间延迟,合并心脏瓣膜病、糖尿病、心房颤动及高血压的患者数量)作为自变量,进行Logistic回归分析,结果显示,入院时间延迟、合并心脏瓣膜病、合并心房颤动、合并高血压为脑梗死患者发生LHI的独立危险因素(P<0.05),见表2。

表2 发生LHI的多因素回归分析结果
2.4 LHI患者死亡组和幸存组基线资料单因素分析
根据LHI 患者3 月随访结果,纳入死亡组48 例(38.10%),幸存组78 例(61.90%)。2 组的年龄、入院GCS 评分、NIHSS 评分、合并高血压的患者数量有显著性差异(P<0.01),见表3。
表3 幸存组和死亡组患者基线资料比较([例(%)]或或[M(Q25,Q75)])
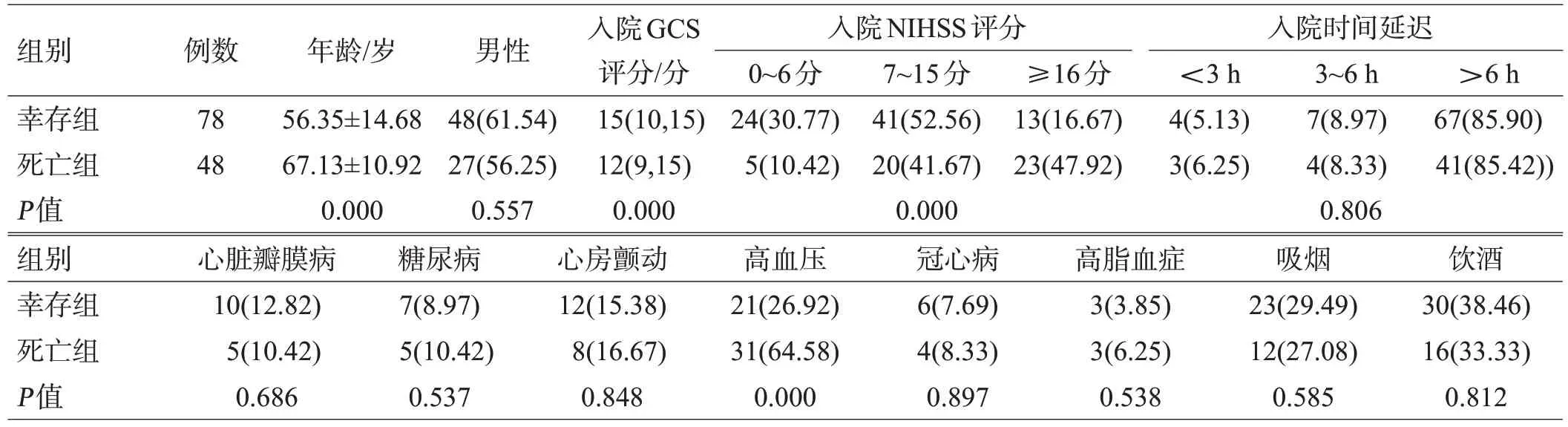
表3 幸存组和死亡组患者基线资料比较([例(%)]或或[M(Q25,Q75)])
组别幸存组死亡组P值例数78 48年龄/岁56.35±14.68 67.13±10.92 0.000男性48(61.54)27(56.25)0.557入院GCS评分/分15(10,15)12(9,15)0.000入院NIHSS评分0~6分24(30.77)5(10.42)0.000 7~15分41(52.56)20(41.67)≥16分13(16.67)23(47.92)入院时间延迟<3 h 4(5.13)3(6.25)0.806 3~6 h 7(8.97)4(8.33)>6 h 67(85.90)41(85.42))组别幸存组死亡组P值心脏瓣膜病10(12.82)5(10.42)0.686糖尿病7(8.97)5(10.42)0.537心房颤动12(15.38)8(16.67)0.848高血压21(26.92)31(64.58)0.000冠心病6(7.69)4(8.33)0.897高脂血症3(3.85)3(6.25)0.538吸烟23(29.49)12(27.08)0.585饮酒30(38.46)16(33.33)0.812
2.5 影响LHI患者预后的多因素分析
将上述单因素分析有统计学意义的指标(年龄、入院GCS评分、NIHSS 评分、合并高血压的患者数量)作为自变量,进行Logistic回归分析,结果显示,NIHSS 评分高、合并高血压、GCS评分低、年龄≥60 岁是影响LHI 患者预后的独立危险因素(P<0.05),见表4。
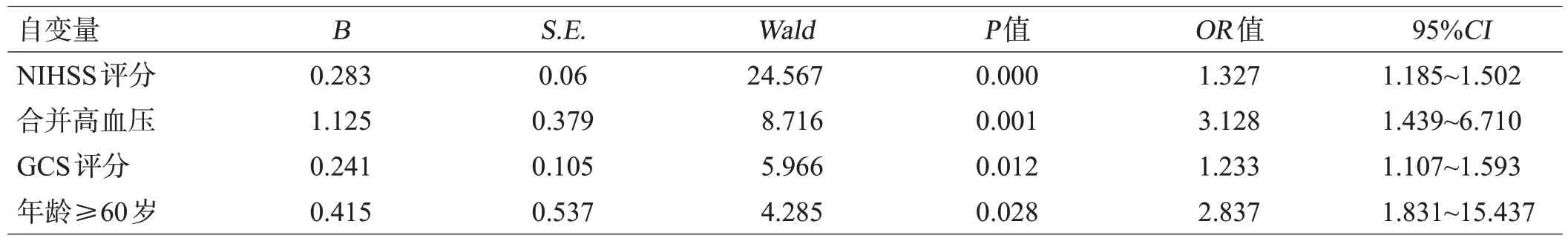
表4 影响LHI患者预后的多因素回归分析
3 讨论
LHI 患者起病急骤、病情进展快速,死亡率高,缺乏有效的治疗方法,加强对LHI危险因素及其预后危险因素的分析,有重要的临床意义。本研究显示纳入的805例患者中LHI的比率为15.65%,在脑梗死中占比较大。单因素分析显示,LHI 组和非LHI组的入院GCS评分、NIHSS评分、入院时间延迟,合并心脏瓣膜病、糖尿病、心房颤动及高血压的患者数量有显著性差异(P<0.01);Logistic回归分析结果显示,入院时间延迟、合并心脏瓣膜病、合并心房颤动、合并高血压为脑梗死患者发生LHI的独立危险因素(P<0.05),与既往研究报道类似[6-8]。GCS 评分与NIHSS 评分为评价脑梗死患者病情严重程度的重要指标,GCS评分也是评价脑神经功能缺损的重要指标之一。既往研究发现,LHI 患者术后生活质量与年龄、NIHSS 评分密切相关,尤其NIHSS 评分对患者手术后生活质量有显著影响[9]。本研究中,LHI患者合心脏瓣膜病、心房颤动、冠心病占比相对高于非LHI患者,糖尿病、高血压占比显著低于对照组,分析原因可能是这2种疾病常导致小动脉闭塞,进而引起脑梗死,但小动脉闭塞引起LHI的可能性较小。
本研究对LHI 患者随访3 月,发现死亡 48 例(38.10%)患者,高于既往研究报道的20%~30%,这可能与纳入病例的病情严重程度、治疗方法和随访时间不同有关。死亡组患者和幸存组的年龄、入院GCS评分、NIHSS评分、合并高血压的患者数量有显著性差异(P<0.01);Logistic回归分析结果显示,NIHSS 评分高、合并高血压、GCS评分低、年龄≥60岁是影响LHI患者预后的独立危险因素(P<0.05)。长期高血压可导致脑动脉发生粥样硬化,并演变为动脉狭窄或闭塞,大动脉粥样硬化造成的低血流动力学原因是造成LHI 的主要原因之一[11]。因此早期干预、强化降压对于改善LHI患者预后尤为重要[12]。高龄是多种疾病的独立危险因素,且老年人合并诸多系统疾病、神经修复能力降低、免疫力降低以及感染风险增高;高龄还会导致大脑基线细胞质的腺苷酸活化蛋白激酶水平升高,脑梗死后,具有神经保护作用的AMPK抑制和低体温机制响应缓慢低效,因此高龄LHI患者预后更差[13]。
本研究的不足之处在于:样本量相对较少,单中心研究,未分析生化标志物、影像学指标及脑梗死分型[14,15]与LHI的发生和预后的相关性,后期可增加样本量进一步讨论。综上所述,脑梗死患者中发生LHI较为常见,入院时间延迟、合并心脏瓣膜病、合并房颤、合并高血压为脑梗死患者发生LHI的独立危险因素;NIHSS 评分高、合并高血压、GCS 评分低、年龄≥60 岁是影响LHI患者预后的独立危险因素。
