MMP-9/TIMP-1比值与高血压脑出血病情的相关性研究
程伟,包艳娥,李婉秋,黄豫军,吴磊
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是临床最常见的脑出血类型,中老年男性高发,且随年龄增大其发病率增加。该病发生的病理机制是高血压致脑底小动脉玻璃样或纤维样变性、坏死,管壁弹性减弱,当患者脑力、体力活动过大或情绪激动时血压迅速升高导致细小动脉破裂出血[1,2]。HICH 患者的治疗结局差异巨大,多认为与病情严重程度、治疗及时程度等相关,但随HICH 患者基数增大、不少病情及治疗相似的患者预后仍相差较大,推测存在其他影响治疗结局的关键因素,明确此类因素并针对性干预可能是HICH患者治疗结局优化的重要途径之一。基质金属蛋白酶-9(matrix metalloprotein-9,MMP-9)/金属蛋白酶组织抑制因子-1(tissue inhibitor of metalloproteinase-1,TIMP-1)比值已在高血压大鼠组织中[3]、实验性自身免疫性脑脊髓炎小鼠[4]等心脑血管病变的基础研究中被证实与病情严重程度密切相关,但该比值与疾病具体治疗结局的关系研究涉及极少。本文探讨HICH 患者入院后早期的MMP-9/TIMP-1 比值与病情及治疗预后的内在联系,旨在为后续此类患者的病情评估、预后预测等提供可靠、便捷的新指标。
1 资料与方法
1.1 一般资料
选取 2016 年 1 月至 2020 年 1 月在本院接受手术治疗的 HICH 患者 208 例为 HICH 组,男 110 例,女98 例;年龄51~78 岁,平均(65.96±11.54)岁。纳入标准:原发性高血压且符合HICH 诊断标准[5];首发脑出血,院外无相关治疗史;符合脑出血手术指征;配合相关治疗及检查,患者直系亲属签署知情同意书。排除标准:既往脑出血、脑卒中、脑外伤病史;合并脑肿瘤、癫痫、精神疾患等脑部病史;合并基础性认知功能异常;合并其他原因导致的脑出血。选取同期在本院进行体检的健康志愿者200例为正常对照组,签署知情同意书后入组并留取血液标本,体检时各项检查结果均在正常范围内、未合并脑部疾患或病史、无心血管病史,男99 例,女性101 例;年龄 49~80 岁,平均(66.04±12.08)岁。2 组性别、年龄分布差异无统计学意义(P>0.05)。本研究获得医院伦理委员会审批通过。
1.2 方法
1.2.1 MMP-9/TIMP-1 比值测定 采集2 组受试者入组即刻的清晨空腹外周静脉血3 mL,离心(3 000 r/min、10 min)后获得血清标本,采用酶联免疫吸附法测定MMP-9、TIMP-1水平并计算MMP-9/TIMP-1比值。
1.2.2 临床资料收集 收集所有患者的临床资料,包括性别、年龄、高血压病程、发病至手术时间、出血位置、出血量、破入脑室、脑损伤程度、手术方式、MMP-9/TIMP-1比值。
参考脑卒中患者改良爱丁堡-斯堪的那维亚评分(modified Edinburgh-Scandinavia stroke scale,MESSS),将入组HICH 患者根据脑损伤严重程度分为轻型(n=36)、中型(n=127)、重型(n=45)。患者入院确诊为HICH后6月,采用电话或者门诊复诊的方式,采用格拉斯哥预后评分(Glasgow outcome scale,GOS)评估患者的预后:5分,伴轻度残疾但可正常生活;4分,有残疾、但可独立生活,在保护下可进行工作;3 分,有残疾且日常生活需要照料;2 分,植物生存;1 分,死亡。GOS 4~5 分为预后良好并归于预后良好亚组(n=145),GOS 1~3分为预后不良且归于预后不良亚组(n=63)。
1.3 统计学处理
采用SPSS20.0软件对数据进行分析。计数资料以率(百分比)表示,χ2检验;计量资料以()表示,t检验。相关性分析采用Pearson检验,MMP-9/TIMP-1比值对HICH患者治疗预后的预测价值采用受试者工作特征(receiver operating characteristic,ROC)曲线,HICH患者治疗预后不良的危险因素分析采用单因素、多因素回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 2组MMP-9/TIMP-1比值的比较
正常对照组和HICH 组的MMP-9/TIMP-1 比值分别为(0.69±0.09)、(1.10±0.27),HICH 组患者外周血的 MMP-9/TIMP-1 比值高于正常对照组,有显著性差异(t=20.412,P=0.000)。
2.2 不同病情HICH患者的MMP-9/TIMP-1比值比较
轻型、中型、重型HICH患者的MMP-9/TIMP-1比值分别为(0.87±0.10)、(1.17±0.20)、(1.34±0.28),有显著性差异(F=52.096,P=0.000)。相关性分析显示,MMP-9/TIMP-1 比值与HICH脑损伤程度呈正相关(r=0.716,P<0.05)。
2.3 不同预后HICH患者MMP-9/TIMP-1比值比较及其预测价值
HICH 患者中,预后良好亚组和预后不良亚组的MMP-9/TIMP-1 比值分别为(1.01±0.14)、(1.20±0.29),预后良好亚组的MMP-9/TIMP-1 比值低于预后不良亚组,有显著性差异(t=6.375,P=0.000)。ROC 曲线显示,外周血 MMP-9/TIMP-1 比值预测HICH 患者预后不良的最佳截断值为1.13,AUC 为0.831(95%CI0.772~0.891),对应的灵敏度、特异度分别为69.84%、75.86%,见图1。
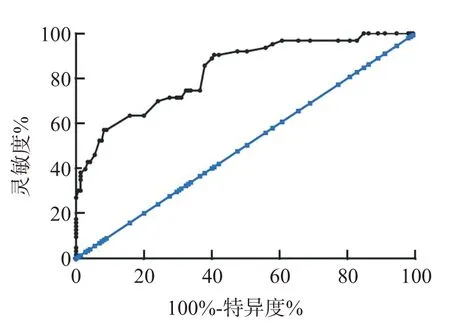
图1 MMP-9/TIMP-1比值预测HICH患者预后不良的ROC曲线
2.4 HICH患者预后不良危险因素的单因素分析
预后良好亚组、预后不良亚组的性别、年龄、高血压病程、发病至手术时间、出血位置、手术方式的分布差异无统计学意义(P>0.05);出血量、破入脑室、脑损伤程度、MMP-9/TIMP-1 比值的分布差异有统计学意义(P<0.05),见表1。
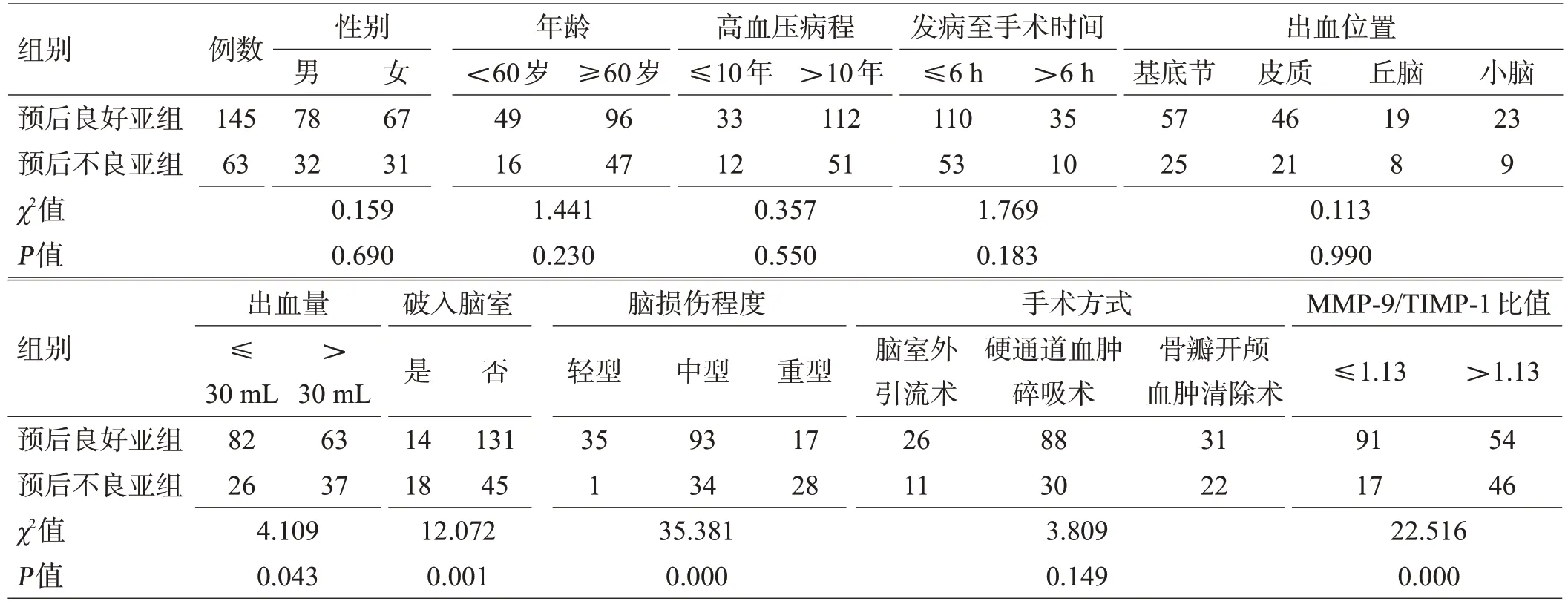
表1 HICH患者预后不良危险因素的单因素分析例(例,n)
2.5 HICH患者预后不良危险因素的多因素分析
以HICH患者的治疗预后作为因变量(0=预后良好,1=预后不良),单因素分析中具有差异的指标出血量、破入脑室、脑损伤程度、MMP-9/TIMP-1比值纳入多因素回归模型中,Logistics分析结果显示,出血量>30 mL、出血破入脑室、重型脑损伤、MMP-9/TIMP-1 比值>1.13 是HICH 患者预后不良的独立危险因素(P<0.05),见表2。
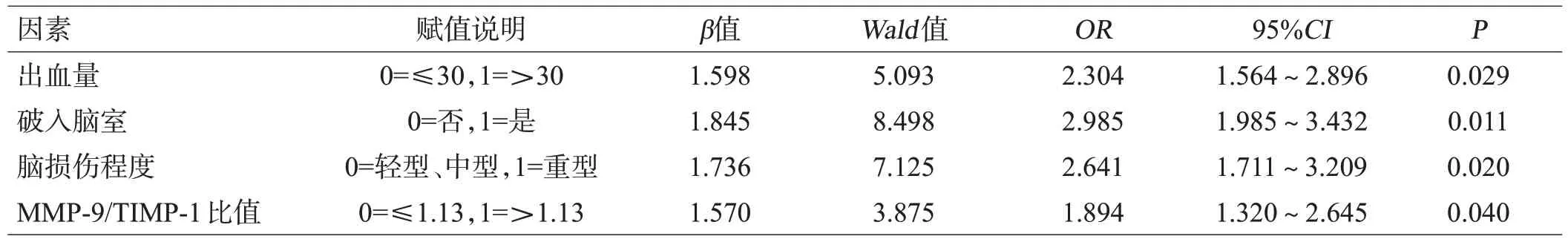
表2 HICH患者预后不良危险因素的多因素分析
3 讨论
HICH患者经积极治疗仍可遗留不同程度认知或肢体功能障碍,积极改善患者治疗结局、优化其生活质量是临床技术革新及各项研究开展的最终目的。鉴于HICH患者的预后差异巨大性,早期筛查预后不佳高风险人群并进一步完善治疗方案可能是HICH患者最终结局改善的可行方法。MMP-9是基质金属蛋白酶家族的重要分子之一,具有降解细胞外基质等作用,已经被杨占辉等[6]、唐兆华等[7]研究证实在维持血脑屏障功能方面具有重要作用。TIMP-1 是MMP-9 的拮抗剂,两者特异性结合后MMP-9活性被抑制并发挥脑保护作用,Houben等[8]的研究指出TIMP-1 可促进髓鞘再生;李琳瑕等[9]也指出HICH 患者血清MMP-9水平升高、TIMP-1水平也反应性增加,可能与机体的自我保护机制相关。本文HICH 患者发病后外周血MMP-9/TIMP-1比值确实较正常对照组有明显上升,这与Wei等[10]所述大鼠脑缺血再灌注后MMP-9/TIMP-1失衡致血脑屏障功能障碍的结果基本吻合。以上结果提示MMP-9/TIMP-1 比值升高在HICH 的病情进展过程中发挥一定作用,故推测其可能在具体病情评估、治疗结局预测方面也有价值。
本文根据HICH 患者的入院后病情严重程度将其分为轻型、中型、重型,分析发现随病情分级增加外周血MMP-9/TIMP-1比值明显增加,且相关性分析发现MMP-9/TIMP-1比值与HICH 患者的病情严重程度呈正相关,明确MMP-9/TIMP-1比值在评估HICH 病情方面的作用,这也与既往研究[11-13]所述MMP-9 表达异常增加,TIMP-1 对其抑制不足导致血脑屏障功能持续损伤的结论吻合。再次跟进HICH患者的治疗预后将其分为预后不良亚组、预后良好亚组,发现预后不良亚组的入院后早期MMP-9/TIMP-1比值较高且ROC曲线明确该比值对HICH患者的治疗预后具有早期预测价值,其内在机制不明,推测与MMP-9/TIMP-1 比值较高者病情严重、随病情严重程度增加患者治疗预后恶化等相关。
为明确HICH 患者治疗预后不良的具体危险因素,将包括入院后早期MMP-9/TIMP-1 比值在内的指标纳入单因素、多因素分析,发现出血量>30 mL、出血破入脑室、重型脑损伤、MMP-9/TIMP-1 比值>1.13 是HICH 患者预后不良的独立危险因素。MMP-9/TIMP-1 比值>1.13 是基于ROC 曲线中MMP-9/TIMP-1 比值对HICH 患者预后不良的预测临界值所得,提示MMP-9/TIMP-1 失衡、MMP-9 活性过高可直接导致 HIGH 患者治疗预后不良,可能与唐兆华等[7]研究所述脑出血后ERK 通路过度活化、MMP-9大量分泌致创伤性脑水肿持续加剧等机制相关。出血量、出血破入脑室、重型脑损伤对HICH预后的影响已在乔卫东等[14]、关则俭等[15]研究中被证实。
综上所述,可得出结论,HICH 患者入院后早期MMP-9/TIMP-1比值可能可用于具体病情评估,且该比值较高是患者治疗预后不良的影响因素之一,MMP-9/TIMP-1 比值可能作为日后临床工作者HICH治疗中的又一参考指标。
