广泛性全子宫切除术和全子宫加双侧附件切除术治疗Ⅰ期子宫内膜癌临床效果的比较分析
谢玲玲 李希聪 李云龙
子宫内膜癌多发于围绝经期及绝经后女性,是子宫内膜上皮恶性肿瘤的一种[1],手术是治疗早期子宫内膜癌的有效方法。常见的手术方式有经阴道、经腹腹腔镜下广泛性全子宫切除术等,通过手术可进一步明确病变范围及手术病理分期,为术后治疗方案的制定提供参考依据。但因女性生殖系统及泌尿系统结构的特殊性,采用上述术式治疗后易造成泌尿系统损伤,影响患者术后生活质量[2-3]。因此,选择合适的手术方式对降低术中机体损伤风险及提高临床疗效意义重大。鉴于此,本研究对Ⅰ期子宫内膜癌患者给予广泛性全子宫切除术或全子宫加双侧附件切除术,对比2种手术的治疗效果,为手术方案的选择提供参考。现报告如下。
1 资料与方法
1.1 一般资料
选择我院2017年8月至2020年2月收治的88例Ⅰ期子宫内膜癌患者,采用随机数字表法分为2组,各44例。对照组年龄46~66岁,平均年龄(56.58±3.67)岁;病理分期(FIGO):Ⅰa期11例,Ⅰb期25例,Ⅰc期8例;病理类型:腺癌25例,透明细胞癌3例,腺角化癌7例,腺鳞癌9例;病理分级:G126例,G214例,G34例。研究组年龄45~67岁,平均年龄(56.60±3.56)岁;病理分期(FIGO):Ⅰa期12例,Ⅰb期23例,Ⅰc期9例;病理类型:腺癌27例,透明细胞癌2例,腺角化癌9例,腺鳞癌6例;病理分级:G128例,G210例,G36例。本研究获伦理委员会批准。2组一般资料比较,差异无统计学意义(P>0.05)。
1.2 入选标准
纳入标准:所有患者均经病理切片检查明确为Ⅰ期子宫内膜癌;可耐受手术指标;病历资料完整;自愿参与,签署知情同意书。排除标准:癌细胞已发生远端转移;既往子宫手术史;非Ⅰ期子宫内膜癌;术前已接受放化疗治疗;泌尿系统疾病;伴有其他系统恶性肿瘤;凝血功能异常;依从性差,无法接受手术者。
1.3 方法
研究组行腹腔镜下全子宫加双侧附件切除术,保持截石位,全身麻醉,留置导尿管,托举子宫,于脐轮上缘做弧形切口,长度约为10 mm,随后置入气腹针,于脐孔注入二氧化碳气体后形成气腹,分别于左、右两侧腹壁做操作孔,置入套管。钳夹双侧输卵管系膜、盆骨漏斗韧带,打开子宫后下推膀胱至宫颈外口1 cm处,分离宫旁其他组织,电凝离断子宫动脉至子宫宫骶主韧带,对侧采用相同方法处理。待切除子宫韧带后,结扎血管,顺着宫颈走行环形切开阴道壁后切除子宫,切除组织经阴道取出,使用可吸收线缝合阴道残端,关闭盆腹腔后使用大量温生理盐水冲洗盆腔,手术结束。术后给予抗生素行抗感染治疗,同时积极补液、清洁伤口、清洗外阴,术后15 d内避免剧烈运动,3个月禁止性生活。对照组行腹腔镜下广泛性全子宫切除术,手术体位摆放、麻醉方法、建立气腹、子宫及双侧附件切除方法、术后治疗及注意事项均与研究组一致,术中扩大手术切除范围,解剖输尿管隧道,切除阔韧带及圆韧带,对骨盆漏斗韧带行高位结扎,切除宫骶韧带及主韧带,手术结束。
1.4 观察指标
(1)围术期指标:手术时间、术中出血量、术后排气时间、住院时间。(2)生活质量:采用SF-36健康调查表评估患者术后生活质量,包括11项36个条目,满分145分,将1、2、11项归结为总体健康,3、4归结为躯体活力,5、9归结为心理生理健康,6、10归为社会交往,7、8归为躯体疼痛,生活质量与评分呈正相关。(3)并发症:下肢水肿、尿潴留、泌尿系统感染。(4)预后情况:对患者进行为期3年的随访,观察患者生存率。
1.5 统计学分析
2 结果
2.1 围术期指标
相比于对照组,研究组手术时间、术后排气时间、住院时间均较短,术中出血量少,差异有统计学意义(P<0.05)。见表1。

表1 2组围术期指标水平比较
2.2 生活质量评分
相比于对照组,研究组生活质量评分较高,差异有统计学意义(P<0.05)。见表2。
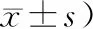
表2 2组生活质量评分比较(分,
2.3 并发症
相比于对照组,研究组并发症发生率低,差异有统计学意义(χ2=5.091,P=0.024)。见表3。

表3 2组并发症发生率比较(例,%)
2.4 生存率
研究组术后3年生存率为95.45%(42/44),对照组生存率为88.64%(39/44)。2组生存率比较,差异无统计学意义(χ2=0.621,P=0.237)。
3 讨论
近年来,随着诊断技术的不断完善及发展,早期子宫内膜癌检出率逐年上升。与晚期子宫内膜癌相比,Ⅰ期子宫内膜癌患者预后较好,临床多采用手术对Ⅰ期患者进行治疗[4-5]。
既往临床多采用广泛全子宫切除术治疗,术中除对双侧附件及子宫进行切除外,还需解剖及切除阔韧带主韧带、圆韧带、宫骶韧带等,切除范围广,易延长手术时间、增加术中出血量,造成术后恢复时间较长,易延误术后辅助治疗时机,从而影响整体预后恢复效果[6-7]。本研究结果显示,相比于对照组,研究组手术时间、术后排气时间、住院时间均较短,术中出血量少,生活质量评分高,并发症发生率低,且生存率比较差异无统计学意义,表明与广泛性全子宫切除术相比,在Ⅰ期子宫内膜癌治疗中采用全子宫加双侧附件切除术创伤小、术后恢复快,并发症少,有助于促进预后改善,提高生存率。全子宫加双侧附件切除术是在腹腔镜辅助下实施手术,采用电凝止血更加彻底;在气腹加压下有助于促进小血管的闭合,从而更好地保障手术顺利进行,加快术后康复[8-9]。研究显示[10],对子宫内膜癌患者行广泛全子宫切除术难度较大,术后并发症发生率高,易影响生存质量。Ⅰ期子宫内膜癌行手术治疗后预后效果较好,但对于特殊病理类型及复发高危因素的患者,术中仍需扩大切除范围,以进一步改善预后。
综上所述,两种手术方法均可治疗Ⅰ期子宫内膜癌,其中全子宫加双侧附件切除术优势更加明显,具有创伤小、并发症少、术后恢复快等优势,值得推广应用。

