内镜下等离子刀治疗鼻咽癌放疗后原发灶残留的临床效果
陈 玄 魏璐璐 闫一敏
鼻咽癌(nasopharyngeal carcinoma,NPC)是一种起源于鼻腔后狭窄鼻咽管的肿瘤[1]。NPC患者种族和地理分布差异较大,我国为NPC的高发地区,患病率为0.02%~0.05%[2]。由于病灶部位解剖的复杂性和放疗的敏感性,放射治疗或同步放化疗是目前NPC治疗的首选方案[3],5年生存率可达80%以上,但仍有部分患者接受放射治疗后出现局部复发和远处转移[4]。研究显示,NPC首程治疗后约15%患者存在局部残留,其中远期复发率最高可达30%[4]。因此NPC首程治疗后残留病灶清除的治疗需要重视。由于病灶生物学行为和血供差,再次放疗或手术切除治疗方案临床疗效较差,且易发生黏膜坏死、吞咽困难等并发症,严重影响患者生活质量[5]。随着鼻窦外科技术的发展和研究的深入,更多微创方案纳入临床治疗,其中内镜或等离子刀的应用,为NPC治疗提供了新思路。
1 资料与方法
1.1 一般资料
选择本院2016年10月至2019年7月放疗后原发灶残留患者94例作为研究对象,全部患者纳入前均接受放射治疗,并经病理活检确诊为NPC原位残留。纳入患者均自愿加入本研究,全部操作均符合本院伦理学规范,排除远处转移、合并其他脏器严重疾病和功能异常患者。全部患者均为首程治疗结束后复查发现原发灶残留。按照其实际治疗情况分为对照组和观察组,其中对照组55例,观察组39例,2组一般资料无明显差异(P>0.05)。见表1。
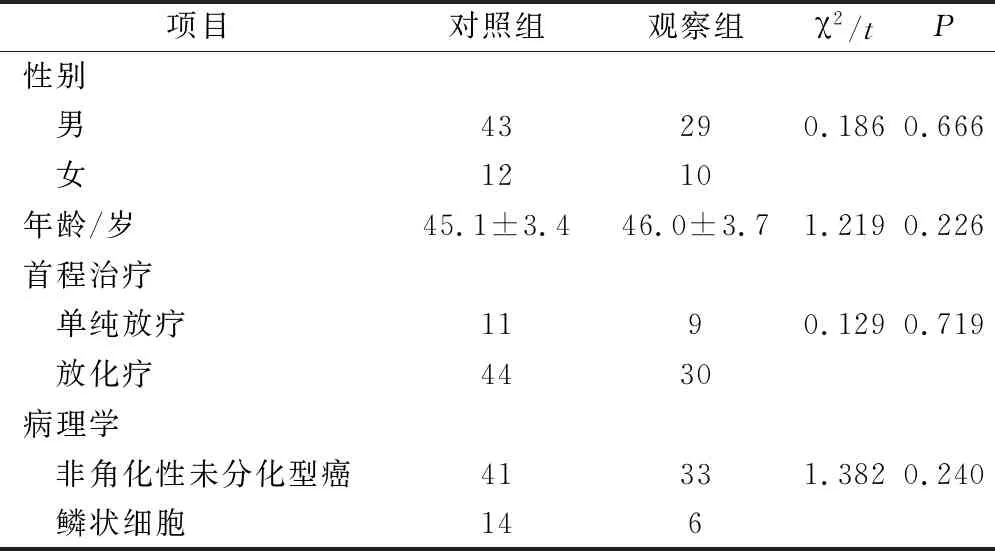
表1 2组患者一般资料比较/例
1.2 治疗方法
全部患者术前进行鼻腔清洗、给予抗炎和镇静药物。患者平卧位,经口静吸复合插管全麻,面部消毒铺巾。冲洗鼻腔后,内镜下确定病灶位置、检查病灶范围。
对照组行内镜下鼻咽原发病灶残留切除术。内镜从患侧入路,内镜下暴露蝶窦前壁后切除部分下鼻甲后,暴露上颌窦后外壁,磨除蝶窦前底壁扩大视野后切除残留肿物,下至约0.2 cm的后壁组织。
观察组行内镜下等离子刀原发病灶残留切除术。调节等离子刀消融档位至7-9,电凝至3-4。根据检查结果和暴露需求,切除鼻中隔后端组织。若残留限于鼻咽部中线,即在内镜下低温等离子刀沿残留组织边缘0.5 cm左右边界切除病灶,后至斜坡骨面,双侧至咽隐窝,下至寰椎。若残留上及鼻中隔,则需扩大手术切除范围,后至头长肌,软腭部分切除。若残留继续向上,则需扩大切除范围至暴露鼻顶、蝶窦,并去除蝶窦黏膜。切除病变部位及同侧咽鼓管软骨段。切除后用等离子刀彻底止血,常规填充海绵压迫止血。术后冲洗鼻腔,并根据情况拔除海绵。
1.3 指标观察
手术情况:包括手术时间、出血量等。生活质量调查:于术后1个月使用生活质量调查问卷评估患者生活质量(QOL-C30),其中包含5个维度,分数越高生存质量越好。随访:通过复查、门诊随访及调阅再次住院资料的方式,对患者进行术后随访。
1.4 数据分析
应用统计学软件SPSS 17.0进行数据分析,计量数据均进行正态分布性检验,符合正态分布数据以平均数±标准差表示,两两比较采用LSD-t检验分析。不符合正态分布数据以中位数表示。计数数据以例数(%)形式表示,采用χ2检验或连续矫正卡方检验。如无特殊说明,显著性水准α=0.05,所有P值均表示双侧概率。
2 结果
2.1 患者手术情况
2组患者全部在内镜下完成手术,影像及内镜观察结果可见原发灶残留完整切除。术后病理检查非角化性未分化型癌74例,鳞状细胞癌20例,与术前检查结果一致。对照组手术时间明显长于观察组(P<0.05),出血量明显多于观察组(P<0.05);2组住院时间、并发症发生率无明显差异(P>0.05)。见表2。
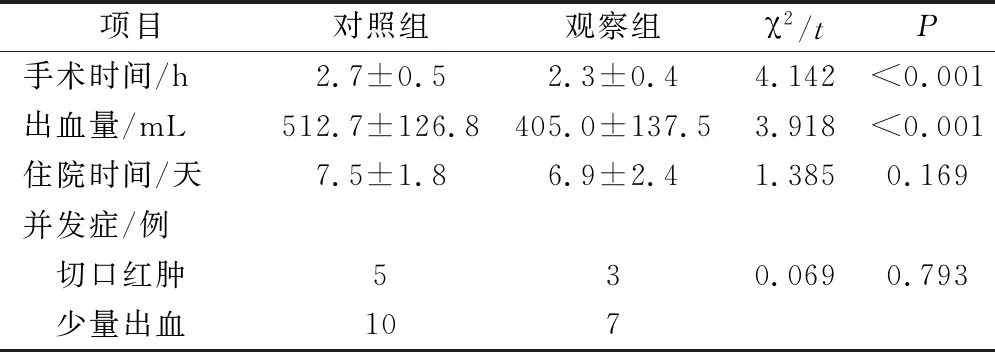
表2 2组患者手术情况比较
2.2 患者生活质量调查
全部患者均完成生活质量评估表。对照组躯体、认知、角色、情绪和社会功能得分明显低于观察组,总体健康状况明显低于观察组(P<0.05)。见表3。

表3 2组患者生活质量调查
2.3 随访情况
随访截至2020年12月,随访时间2~49个月,中位随访18个月。对照组13例患者术后接受化疗,观察组10例患者术后接受化疗。随访期间,对照组1例患者术后20个月出现肺部转移死亡,复发5例;观察组无死亡,复发3例。2组1年生存率和无瘤生存率均为100%。
3 讨论
NPC放射治疗后仍有部分患者存在治疗失败,其中包括原发灶残留和疾病复发[6]。放疗后原发灶残留可能是由于放射剂量不足、放射方案不合适或足量剂量治疗后病灶仍未消退。本研究纳入94例NPC原发灶残留患者,在内镜下切除残留病灶。全部患者病灶均被切除,术后病理学检测结果显示,全部患者切除病灶边缘皆为阴性,说明这种手术方法能够很好清除病灶。
近年来,开放性手术在临床上得到认可,但由于患病部位限制、入路行程长、视野欠佳、创面大等条件限制,影响患者恢复且易产生上颌骨坏死、面部麻木等并发症[7]。等离子刀是目前常用的新技术,工作时温度不高于70 ℃,不易造成周围组织热损伤,可减轻水肿和疼痛[8]。相较于其他传统鼻外入路手术,鼻内镜能够减少对非手术组织的破坏。另一方面,等离子刀具有切割、电凝和吸引功能,可在内镜狭小环境下无需更换器械,缩短手术时间的前提下减少出血量。因此在本研究中,观察组手术时间明显更短、出血量明显更少。报道显示,与腭入路、颈入路、上颌骨外翻等入路方式相比,内镜下手术和住院时间明显缩短,出血量明显减少[9]。同时,等离子刀前端可根据入路需求进行弯曲,在内镜下能够更好操作。唐媛媛等报道显示鼻内镜联合等离子超声刀在鼻血管瘤治疗中临床效果显著,与本研究中观察组效果良好的结果一致[10]。但2组住院时间差异不明显,这可能与内镜下手术属微创手术,创面均较小、恢复均较快有关。
住院期间患者均未出现大出血、声嘶、腼腆和进食呛咳等并发症。出现鼻内切口红肿伴白细胞升高的患者,经抗感染治疗后痊愈。出现少量出血情况的患者,经压迫止血、输血和补液后,症状缓解。
病灶残留虽然能通过再次放疗治疗,但这种治疗的临床效果不佳,且伴随骨髓坏死、分泌性疾病等严重并发症。同时鼻咽部黏膜仍接收高剂量辐射,已出现坏死、出血等并发症,降低患者生活质量。本研究术后1个月对照组患者总体健康状况不如观察组,说明内镜下等离子刀治疗放疗后原病灶残留对患者术后生活质量改善情况更好。
本研究也存在不足之处。由于纳入病例时间较短,仅观察患者术后1年生存、疾病复发和并发症情况,也未区分术后不同治疗方案患者预后情况。因此在下一步的研究中,拟纳入更多临床资料,了解鼻内镜下等离子刀临床效果、长期生活质量情况等。
综上所述,内镜下等离子刀治疗鼻咽癌放射治疗后原发灶残留,患者可获得较好的生活质量,且无严重并发症发生,近期临床效果较好。

