全膝关节置换术中止血带不同使用策略对下肢深静脉血栓高危诱发因素的影响*
张 麟,凃 峰△,吕 龙,周广文,张 晨
1武汉市中西医结合医院/武汉市第一医院骨关节外科,武汉 430022 2武汉市第六医院疼痛科,武汉 430019 3湖北中医药大学针灸骨伤学院,武汉 430065
全膝关节置换术(total knee arthroplasty,TKA)是一种治疗膝关节晚期疾患的成熟手段。随着全球范围内人口高度老龄化,接受TKA手术的患者越来越多[1]。但此类患者术后有发生静脉血栓栓塞的风险,其中深静脉血栓(deep vein thrombosis,DVT)的脱落会引起肺栓塞,严重影响患者的生命健康和生活质量[2],因而得到了临床医生的普遍重视。TKA术中多选用止血带减少术中出血,获得清晰的手术视野,便于术者操作,然而如果止血带使用不当可能造成术后肢体肿胀及疼痛程度加重,严重影响患者术后早期功能锻炼,增加下肢深静脉血栓的发生风险[3]。因此,本研究通过对比分析患者不同时间点的凝血及纤溶指标,研究不同时机使用止血带对TKA术中发生血液高凝状态的影响,为临床优化止血带的使用提供科学依据。
1 资料与方法
1.1 研究对象
选取2018年1月至2020年1月于武汉市第一医院行初次全膝关节置换的患者80例。纳入标准:①年龄在60~70岁之间;②膝关节退变性骨关节炎初次行TKA手术者。排除标准:①凝血功能障碍者;②膝关节感染或可疑膝关节感染者;③既往有膝关节置换手术史;④既往有下肢血管疾病或术前发生静脉血栓者;⑤术前1月内服用过抗凝相关药物者;⑥依从性差,有沟通障碍者。患者按照随机数字表法随机分为2组:全程组40例,从手术切皮开始至切口完全关闭,全程使用止血带,止血带使用时间(85.41±7.07)min;优化组40例,仅在手术截骨后假体安放阶段使用止血带,止血带使用时间(20.18±5.83)min。本研究经武汉市第一医院伦理委员会审查通过。
1.2 手术方法
患者在治疗过程中对止血带应用方式不知情,所有手术均由同一主刀医师团队于上午在连续硬膜外麻醉下采用测量截骨法完成手术,术中所用假体材料均为美国进口强生公司Attune固定平台产品,除术中止血带使用方法不同,围术期各项管理措施均相同。
1.2.1 优化组手术方法 ①术前准备:所有患者均完善术前检查,有手术指征,无手术禁忌证,由主治医师及责任护士对患者进行术前宣教。术前8 h禁食水,术前0.5 h常规静滴注射用头孢呋辛钠预防感染,手术均由一名高年资主任医师完成。②手术过程:所有手术均在连续硬膜外麻醉下进行,取仰卧位,消毒铺单前在患侧大腿根部放置气囊式止血带,暂不充气。手术采用标准髌旁内侧入路,按测量截骨法行全膝关节置换,从截骨完成准备安放假体开始将止血带充气并计时。假体使用骨水泥固定,假体安置骨水泥固化完成后松止血带,关节囊周围组织浸润注射“鸡尾酒”,放置引流管,逐层缝合,无菌敷料覆盖,弹力绷带加压包扎,复苏后安返病房。③术后处理:患者安返病房后开始手术伤口处局部冰敷,常规补液,静脉滴注头孢呋辛钠注射液预防感染,氟比洛芬酯注射液抗炎镇痛;术后12 h根据患者体重情况予以低分子肝素钠抗凝处理至出院,出院后继续口服利伐沙班(10 mg/d,qd)至术后14 d;术后24 h去除弹力绷带,拔除引流管;所有患者于术后第2天开始在本院同组康复医生的指导下进行相关康复训练(CPM);术后第7天复查下肢血管彩超。
1.2.2 全程组手术方法 全程组患者采取与优化组患者同样的围术期管理措施及手术方案,仅在使用止血带时机上有所区别,从手术切皮开始至关闭切口全程使用止血带并记录时间。
1.3 观察指标
①记录从切皮至关闭切口所用的时间。②根据Gross方程计算总失血量,总失血量(mL)=血容量(PBV)×(术前HCT-术后HCT)/平均HCT=显性失血量+隐性失血量;显性失血量=术中失血量+术后引流量;隐性失血量=总失血量-显性失血量。术前HCT为术前最近一次红细胞比积值,术后HCT为术后测得最低红细胞比积值。根据Nadler方程计算术前血容量,血容量(PBV)=K1×身高(m)3+K2×体重(kg)+K3,男性:K1=0.367,K2=0.032,K3=0.604;女性:K1=0.356,K2=0.033,K3=0.183。③监测并记录患者术前及术后12 h凝血四项[凝血酶原时间(PT)、凝血活酶时间(TT)、活化部分凝血酶时间(APTT)、纤维蛋白原含量(FIB)]、D-二聚体、血栓弹力图(thromboelastography,TEG)(K值、R值、MA值、α角)的结果。术后第7天复查下肢静脉血管彩超,记录DVT发生率。
1.4 统计学方法
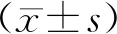
2 结果
2.1 一般资料及手术时间比较
两组患者在年龄、性别、体重指数方面的差异均无统计学意义(均P>0.05),优化组手术时间明显长于全程组,差异有统计学意义(P<0.05)。见表1。
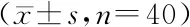
表1 患者一般资料及手术时间比较Table 1 Comparison of general information and operative time of patients
2.2 失血量比较
如表2,两组总失血量差异无统计学意义,但全程组术中失血量少于优化组,术后引流量与隐性失血量多于优化组,差异均有统计学意义(均P<0.05)。
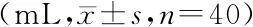
表2 两组失血量比较Table 2 Comparison of blood
2.3 凝血四项及D-二聚体比较
如表3,术后12 h,优化组D-二聚体、FIB值显著低于全程组,APTT、PT值明显高于全程组(均P<0.05)。
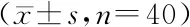
表3 两组凝血四项及D-二聚体比较Table 3 Comparison of four coagulation items and D-Dimer
2.4 血栓弹力图结果比较
由表4可见,术后12 h,优化组MA值显著低于全程组,R值明显高于全程组(均P<0.05)。
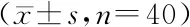
表4 TED检测数据比较Table 4 Comparison of TED test data
2.5 DVT发生率比较
术后第7天复查双下肢动静脉彩超,全程组2名患者发生DVT,优化组1名患者发生DVT,差异无统计学意义(P>0.05)。
3 讨论
TKA是治疗终末期膝关节炎最常用的方法之一,但此类患者术后有发生DVT和肺栓塞(pulmonary embolism,PE)的风险。当没有采取抗凝预防措施时,TKA术后90 d的DVT发生率可达约60%[4]。因此,TKA术后应用抗凝药预防DVT是必要措施[5]。虽然TKA在没有采取预防措施的情况下发生静脉血栓栓塞症(venous thromboembolism,VTE,是DVT和PE的总称)的可能性很高,但是VTE是一种临床无症状疾病,只有大约5%的患者出现症状。但一旦患者出现症状性静脉血栓栓塞时,他们的住院时间延长,再入院的可能性增大,生活质量降低,医疗保健负担增加[6]。因此,增强临床医师对TKA术后下肢DVT危险因素的认识,提高血栓预防水平具有重要的临床意义[7]。
发生DVT的原因众多,包括血液高凝状态、静脉壁损伤、静脉血流缓慢等[8]。接受TKA的患者多为老年人群,往往在手术前就合并其他疾病,长期卧床以及关节病变都会增加血液高凝态的可能;加上手术中对肢体的牵拉以及创伤,例如膝关节屈曲会压迫到低位静脉、大腿根部的止血带、内收中股静脉受压变形等都可能造成血管内膜损伤,激活组织因子,激活外源性凝血途径;手术后患肢制动以及卧床等都会导致血液瘀滞或者流速减慢,并最终改变代谢环境,引起局部组织缺氧,进一步加大DVT的可能。在这些众多的因素中,TKA术中止血带的使用方法对DVT的影响尚不明确。早期研究显示,行下肢单侧TKA时,如术前未做特殊处理,术中出血量为600~1200 mL,容易导致手术创面出血,术野模糊不清,不利于手术操作的顺利开展[9]。因此,自1904年首次在手术中应用气压止血带,实现人工控制止血带压力以来,止血带已被广泛应用于肢体手术中以减少术中血液的渗出,提供干净的手术视野,有助于手术快速有效进行。有研究表明,术后并发症发生率与术中止血带应用时间呈正相关[10]。止血带虽减少了术中的显性失血,但并不能减少围手术期总失血量,其造成的术后隐性失血更为严重;止血带长时间使用还会造成组织缺血、缺氧,且缺血-再灌注损伤又会进一步引起肢体疼痛、肿胀等不适[11]。还有研究发现长时间使用止血带会损伤血管内皮细胞,影响血流状态,诱导高凝血状态,增加DVT的风险[12]。因此,引发了关于正确评估TKA术中止血带应用方法及优化使用对DVT影响的关注、思考与研究。
1856年德国病理学家Virchow提出血管内皮细胞损伤、血流缓慢及血液高凝状态是诱发DVT的三大高危因素。其中,血液高凝状态是指由于生理性或病理性、原发性或继发性原因导致血液凝固性增高,是静脉血栓形成的高危诱发因素。监测凝血四项(PT、APTT、TT、FIB)及D-二聚体是目前临床上用来评价血液高凝状态最常用且价格低廉的方法[13]。PT是反映血浆中外源性凝血因子Ⅱ、Ⅴ、Ⅶ及Ⅹ水平的重要指标,APTT反映了内源性凝血因子Ⅸ、Ⅺ、Ⅻ及Ⅷ的水平,其缩短常见于血栓前征象、弥散性血管内凝血(DIC)和血栓;TT是纤维蛋白原转化为纤维蛋白所需要的时间,反映的是此过程中是否存在异常的抗凝现象,DIC纤溶亢进、纤维蛋白原降低等会导致TT延长;FIB是一种由肝脏合成的具有凝血功能的蛋白质,是纤维蛋白的前体,能起到止血的效果,是临床评估凝血功能的重要指标。D-二聚体是循环中发现的最小的纤溶特异性降解产物,对血管内高凝状态较为敏感,D-二聚体增高表明血栓形成风险增高[14]。本研究通过对比分析全程组与优化组患者凝血四项及D-二聚体检查结果发现,全程组FIB及D-二聚体水平明显高于优化组,APTT、PT水平则显著低于优化组(均P<0.05),这在一定程度上说明,全程使用止血带可能激活内源性及外源性凝血因子,从而使血管内血液处于更高水平高凝状态。
TEG是一种以图形的方式来呈现凝血全过程的方法,可以通过监测凝血因子、血小板、纤维蛋白原等多因素来反映凝血系统及纤溶酶系统的平衡状态,其用途已得到诸多学者认可[15]。有学者认为,血栓弹力图R值有助于发现常规凝血功能难以识别的高凝患者,MA值则可以用来预测患者血栓的风险[16]。本研究中两组患者术后12 h与术前比较,R值明显降低,MA值明显升高(P<0.05);术后12 h优化组MA值显著低于全程组,R值明显高于全程组(均P<0.05)。这一研究结果同样说明,不论止血带的使用策略如何,接受TKA手术都会使机体处于血液高凝状态,但全程组的血液高凝状态更为明显。
凝血系统和纤溶系统的动态平衡对维持机体正常的血液流动有着重要的意义[17]。本研究中全程组在术后12 h血液高凝状态更为明显,笔者认为由于全程组术中使用气囊止血带直接压迫及组织缺血再灌注所导致的受压处血管内皮损伤更为严重,更多的凝血因子激活,凝血与纤溶系统失衡加重,从而使血液高凝状态更明显。另外,隐性失血积聚及再灌注损伤,也加剧了局部的炎症反应,增加了机体炎症因子的释放[18],炎症因子的释放与活化,会进一步激活凝血系统,改变血液流变学状态,使机体处于高凝状态和血栓风险中。通过对失血量的比较发现,全程组隐性失血量明显多于优化组(P<0.05)。虽然两组患者在反映高凝状态的指标上存在显著差异,但术后第7天下肢深静脉血栓发生率却无明显差异,这可能与术后积极采取预防血栓措施有关,亦不排除受本研究样本量较小的影响。
综上所述,TKA手术中选择性地在截骨完成开始至假体安置骨水泥固化期间使用气囊式止血带比手术全程使用止血带对机体血液高凝状态的影响要小,建议在全膝关节置换术中使用优化的止血带方式进行手术操作。

