血浆PDW、D-二聚体、纤维蛋白原在妊娠期高血压患者产后出血中的预测价值
王爱华,杨奕梅,孙 宇,包 蕾
云南省昆明市妇幼保健院产科,云南昆明 650031
妊娠期高血压是妊娠期常见的并发症,其是一组以血压改变为主要特征的血管性疾病,全身小血管痉挛为疾病主要病理特征[1]。由于疾病会导致血管病变、肾脏血管内皮功能受损,加上降压药物、镇静药物的服用,妊娠期高血压产妇产后出血发生率高。准确预测妊娠期高血压产妇产后出血风险,提前准备救治措施,在保障产妇生命安全中具有积极意义。有研究指出[4],妊娠期高血压产后出血与宫缩无力及机体凝血功能障碍有关,推测凝血-纤溶系统相关指标的检测,在预测产妇产后出血中具有一定的效果。血小板(PLT)是骨髓巨核细胞中裂解出来的无核细胞,正常条件下,PLT的生成与凋亡维持动态平衡,PLT的参数很多,而血小板分布宽度(PDW)能反应PLT体积,而PLT体积大小在很大程度上决定其活动能力,通常情况下,PDW越大,PLT体积越大,表示PLT内所含各种酶活力高,较体积小者活跃。张小冬等[2]研究发现,PDW在反映急性脑梗死患者术后转归中具有较高的应用价值。韩铭欣等[3]也发现,PDW在急性肺栓塞诊断及危险分层有良好的应用价值。而D-二聚体(D-D)与纤维蛋白原(FBG)均是反映凝血系统及纤维蛋白溶解系统功能的指标。但目前,关于凝血-纤溶系统相关指标在预测妊娠期高血压产后出血中的相关研究较少,基于以上背景,现报道如下。
1 资料与方法
1.1一般资料 将本院2017年1月至2020年1月间收治的150例妊娠期高血压孕妇(高血压组)及60例健康孕妇(健康组)纳为研究对象。高血压组年龄21~36岁,平均(26.87±6.79)岁,平均体质量指数(BMI)为(24.51±5.13)kg/m2,健康组22~36岁,平均(27.45±6.78)岁,平均BMI(23.05±5.45)kg/m2,两组年龄及体质量指数差异无统计学意义(P>0.05)。纳入标准:(1)被研究者均在本院行常规孕检并分娩;(2)妊娠期高血压患者符合《妇产科学》[5]妊娠期高血压相关诊断标准,即:血压≥140/90 mm Hg(间隔4 h至少测量两次),妊娠首次出现并于产后恢复正常,尿蛋白(-),可伴有上腹部不适或血小板减少;(3)健康组孕检提示一切正常。排除标准:排除孕前合并高血压者、合并心血管疾病者、凝血功能异常者,接受过抗凝治疗者,自身免疫性疾病者、肝肾功能异常者。本研究经过本院医学伦理委员会讨论通过。
1.2方法
1.2.1产后出血诊断 (1)产后出血诊断参照《妇产科学》中相关诊断标准,即胎儿娩出后24 h内,产妇失血量>500 mL。(2)出血量计算方法:主要采用容积法与称重法计算失血量。①容积法:把生产时所收集的血液在量杯中进行测量。②称重法:失血量=生产前后敷料重量差/1.05。对于经阴道分娩来说,接血敷料前后重量差加上产妇臀下弯收集的血量值之和为总出血量,而对于剖宫产来说,需吸净羊水以后再开始记录吸引器刻度,同时还要计算接血敷料重量差。
1.2.2血浆指标检测方法 产后1 h,采集两组产妇外周静脉血5 mL置于含枸橼酸钠真空抗凝管内,枸橼酸与血液比例为1∶9,轻轻摇匀抗凝管,3 500 r/min高速离心10 min,分离得到血浆,置于-80 ℃冰箱内保存待用。(1)PDW及FBG:PDW及FBG采用日本Sysmes CA6000全自动抗凝分析仪进行检测。(2)D-D使用双抗体夹心酶联免疫吸附试验(ELISA)法检测,试剂盒为上海美联生物科技有限公司提供,严格按照试剂盒相关步骤进行操作,最后利用酶标仪测量A值,计算检测样品中D-D水平。
1.3观察指标 (1)统计高血压组与健康组产妇产后出血发生率。(2)比较高血压组与健康组产妇产后1 h内血浆PDW、D-D及FBG水平。(3)妊娠期高血压产后出血的危险因素分析:以高血压组产妇是否并发产后出血,将其分为出血组与未出血组两个亚组,根据临床经验及文献资料,筛查出包括产妇年龄、分娩方式、产次、妊娠周期、胎盘前置、胎盘早剥、软产道损伤、宫缩无力、胎儿体质量、产后1 h血浆PDW、D-D及FBG水平在内的12个因素。分析影响妊娠期高血压产后出血的危险因素。(4)绘制受试者工作特征(ROC)曲线,分析血浆PDW、D-D及FBG在预测妊娠期高血压产后出血中的价值。
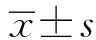
2 结 果
2.1产后出血统计 150例妊娠期高血压患者中产后出血28例(18.67%),60例健康组中产后出血1例(1.67%),两组比较,高血压组出血率显著高于健康组,差异有统计学意义(P<0.05)。
2.2两组产妇产后1 h内血浆PDW、D-D及FBG水平比较 高血压组与健康组血浆PDW水平比较差异无统计学意义(P>0.05),高血压组血浆D-D水平显著高于健康组,FBG水平显著低于健康组,两组比较差异有统计学意义(P<0.05),此外,高血压产后出血者血浆D-D水平显著高于产后未出血者,FBG水平显著低于产后未出血者,两组比较差异有统计学意义(P<0.05),两组血浆PDW水平比较差异无统计学意义(P>0.05)。见表1。

表1 两组产妇产后1 h内血浆PDW、D-D及FBG水平比较
2.3影响妊娠期高血压患者产后出血的单因素分析 妊娠期高血压患者产后出血者与未出血者胎盘早剥、胎盘前置、瘢痕子宫、软产道损伤、宫缩无力及血浆D-D、FBG水平差异均有统计学意义(P<0.05),年龄、分娩方式、产次、妊娠周期等其他状况差异均无统计学意义(P>0.05)。见表2。

表2 影响妊娠期高血压患者产后出血的单因素分析
2.4影响妊娠期高血压患者产后出血的多因素Logistic回归分析 多因素Logistic回归分析提示,胎盘早剥、胎盘前置、软产道损伤、宫缩无力、血浆D-D及FBG均是影响妊娠期高血压患者产后出血的独立危险因素。见表3。

表3 影响妊娠期高血压患者产后出血的多因素Logistic回归分析
2.5血浆PDW、D-D及FBG在产后出血中的预测价值 绘制ROC曲线发现,血浆D-D及FBG在预测妊娠期高血压产妇产后出血中均具有良好效能,但血浆PDW在预测产后出血中的价值不高。见表4、图1。

表4 血浆PDW、D-D及FBG在产后出血中的预测价值

图1 血浆PDW、D-D及FBG预测产后出血的ROC曲线
3 讨 论
妊娠期高血压是指妊娠期间首次出现血压升高,产后自行恢复正常,是妊娠期间最常见的并发症之一。妊娠期高血压常于孕中期发病,持续至分娩后,疾病维持时间长,其病理基础是全身小血管痉挛,而以上病理改变将引起全身各系统器官灌流减少,进而诱发胎盘早剥、产后出血、休克等严重并发症,严重威胁母体及胎儿健康[6-8]。
薛志琴[9]对比104例产后出血孕产妇及649例未发生产后出血孕产妇临床资料,应用多因素Logistic回归分析提示,妊娠期高血压是导致产后出血的独立危险因素之一,提示妊娠期高血压将增加产后出血风险。本文将150例妊娠期高血压孕产妇及60例健康孕产妇纳为研究对象,统计发现,高血压组产后出血率为18.67%,远高于健康组,证实妊娠期高血压产后出血发生率更高,与上述研究结论一致。
产后出血是导致孕产妇死亡、切除子宫的主要病因,对产妇生命安全、生理及心理带来极大的负担,有效预测妊娠期高血压产后出血风险,在指导临床工作,降低产妇分娩风险中具有重要的意义。有研究指出,宫缩无力及凝血功能障碍是导致妊娠期高血压产后出血的重要原因[10-11]。
妊娠期高血压患者体内存在十分明显的凝血功能改变,其血液黏稠度增加,血小板活化,此外,患者凝血系统、抗凝系统及纤维蛋白溶解系统也均发生明显的改变,以上改变使得妊娠期高血压患者机体处于高凝或血栓前状态[12]。而血小板对凝血及纤溶系统的触发及调节均有重要作用。观察血小板参数变化及凝血系统、纤维蛋白溶解系统功能变化,可能在预测妊娠期高血压产后出血中具有一定作用[13]。
PDW是PLT参数中的一员,D-D及FBG是反映凝血系统及纤维蛋白溶解系统功能的指标,其中D-D浓度在反映机体继发性纤溶性强度中具有较高的灵敏度,也是机体高凝状态及继发性纤溶亢进的分子标志物[14]。FBG是肝细胞产生的二聚体球蛋白,是血液凝固主要因子,其与凝血酶活性间关系密切,FBG在凝血最后阶段发挥作用,通过测定外周血FBG水平能有效了解机体凝血机能[15]。
本院研究发现,与健康组相比,高血压组产后1 h血浆PDW水平差异无统计学意义(P>0.05),而D-D水平异常升高,血浆FBG水平异常下降,提示妊娠期高血压患者有高凝及继发性纤溶亢进倾向。此外,比较妊娠期高血压产后出血患者与未出血患者血浆PDW、D-D及FBG水平发现,产后出血患者血浆D-D水平明显高于未出血者,而FBG水平明显低于未出血患者,两组血浆PDW差异无统计学意义(P>0.05)。此外,Logistic回归分析提示,血浆D-D及FBG水平与胎盘早剥、胎盘前置、软产道损伤、宫缩无力共同被证实为影响妊娠期高血压产后出血的独立危险因素。绘制ROC曲线发现,产后1 h血浆D-D水平超过595.06 μg/L,血浆FBG低于4.19 g/L,在预测产后出血中均具有良好的应用价值。
综上所述,妊娠期高血压患者产后出血发生率高,而产后1 h血浆D-D水平升高,FBG水平降低,在预测患者产后出血中具有较好的临床价值,可作为指导临床治疗的有效指标。

