右美托咪定联合围手术期护理在无痛胃镜检查患者中的应用
曾 婷,朱洪春,侯信良,刘秀玉*
(1.牡丹江医学院附属第二医院麻醉科;2.牡丹江医学院附属第二医院消化内科;3.牡丹江医学院附属第二医院普外科,黑龙江 牡丹江 157010)
胃镜为胃肠道疾病常见的检查方案,传统胃镜刺激性强,患者耐受度低,可能影响检查效果,近年来逐渐被无痛胃镜所替代。无痛胃镜通过给予患者麻醉药物镇静,为胃镜检查提供良好的条件,但麻醉效果可影响无痛胃镜的检查效果。丙泊酚为烷基酸类的短效静脉麻醉药,可用于全身麻醉的诱导和维持,但与阿片类药物芬太尼复合可能产生呼吸抑制,影响麻醉效果。右美托咪定为新型的α2肾上腺素受体激动剂,在多种外科手术中有良好的应用,可起到镇静、镇痛、抗交感的作用[1]。但目前右美托咪定在无痛胃镜检查中应用效果尚未明确。此外,有研究显示,良好的护理措施在无痛胃镜检查过程中发挥重要作用,围手术期护理针对术前、术中及术后各个环节进行干预,促进无痛胃镜检查流程的顺利完成[2]。本研究旨在分析右美托咪定联合围手术期护理对无痛胃镜检查患者血流动力学的影响与安全性,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2018年5月至2020年8月牡丹江医学院附属第二医院收治的162例行无痛胃镜检查的患者,通过随机数字表法将入选患者分为对照组与观察组,各81例。对照组患者中男性37例,女性44例;年龄20~64岁,平均(47.11±3.23)岁;体质量指数(BMI)为 22~28 kg/m2,平均(24.11±0.73) kg/m2;美国麻醉医师协会(ASA)[3]分级Ⅰ级52例,Ⅱ级29例。观察组患者中男性38例,女性43例;年龄21~67岁,平均(46.98±3.15)岁;BMI为21~28 kg/m2,平均(24.02±0.81) kg/m2;ASA分级Ⅰ级52例,Ⅱ级29例。两组患者性别、ASA分级、年龄、BMI等一般资料比较,差异无统计学意义(P> 0.05),组间可进行对比分析。纳入标准:消化道疾病需行无痛胃镜检查者;肝、肾等重要脏器功能正常者;术前无严重心、肺疾病者;无精神疾病者。排除标准:合并严重营养不良、自身免疫性疾病、急性上消化道出血者;合并肺结核病、慢性阻塞性肺疾病者;妊娠或哺乳期女性;对内镜检查、右美托咪定、丙泊酚过敏者等。患者对研究知情同意并签署知情同意书,且研究在牡丹江医学院附属第二医院医学伦理委员会审核批准下实施。
1.2 方法
1.2.1 治疗方法 两组患者术前均常规禁食、禁水6 h,术中建立静脉通道,监测血流动力学,对照组患者静脉注射枸橼酸芬太尼注射液(国药集团工业有限公司廊坊分公司,国药准字H20123298,规格:10 mL∶0.5 mg),1~2 μg/kg体质量,15 min后,静脉注射丙泊酚乳状注射液(西安力邦制药有限公司,国药准字H20010368,规格:10 mL∶0.1 g),1.0~1.5 mg/kg体质量,待患者意识消失后,行无痛胃镜检查。观察组患者静脉输注盐酸右美托咪定注射液(辰欣药业股份有限公司,国药准字H20163388,规格:1 mL∶0.1 mg)0.4 μg/kg体质量,15 min后静脉注射丙泊酚乳状注射液,同对照组,待患者意识完全消失后,完成无痛胃镜检查。若检查过程中两组患者出现头部或四肢有目的的较大动作时,则追加丙泊酚0.2~0.5 mg/kg体质量。
1.2.2 护理方法 两组患者均接受围手术期护理,包括:①术前护理:仔细核对患者的基本信息和检查结果,对口、咽、消化道进行观察,确定无明显的水肿阻塞,询问患者是否为过敏体质和既往药物过敏史,通过宣传册、影像资料向患者介绍无痛胃镜检查的手术操作过程、注意事项、术后并发症,增加患者对检查过程和检查目的认知,倾听患者的想法和意见,对存在过分焦虑和担忧的患者进行疏导沟通,最大化对其表示理解和同情,并提出更好的应对方法,促使患者配合诊疗。手术当日嘱患者禁食、禁饮6 h,通过使用诱导性语言、指导患者深呼吸、为患者播放舒缓音乐等方式缓解患者紧张感,检查术中所用设备功能的完好性;②术中护理:患者入室后,在护理人员的指导和协助下摆好体位,取左侧卧位,床头抬高,连接好检查所需仪器,镜检期间密切关注并记录患者麻醉反应与血流动力学的变化,同时备好药品与急救物品。③术后护理:携同患者进入复苏室,持续进行心电监护,给予低流量氧气吸入,保持头偏向一侧,防止患者复苏过程中误吸,术后2 h禁饮,术后4 h无呛咳后即可进食半流质食物,如有不适及时与医师联系,两组患者均护理至检查完成,并待患者清醒。
1.3 观察指标 ①比较两组患者血流动力学指标。无痛胃镜检查前、检查结束后即刻通过生命监护仪观察并记录两组患者心率(HR)、平均动脉压(MAP)、血氧饱和度(SpO2)水平。②比较两组患者麻醉效果。观察并记录两组丙泊酚用量、麻醉起效时间及苏醒时间。③比较两组患者应激激素水平。无痛胃镜检查前、检查结束后即刻,抽取两组患者空腹静脉血3 mL,离心(3 000 r/min,15 min)后取上血清,通过酶联免疫吸附实验法检测血清皮质醇(Cor)、去甲肾上腺素(NE)、肾上腺素(E)水平;④不良反应。观察两组围术期恶心、呕吐、呼吸抑制、舌后坠等不良反应发生情况。
1.4 统计学方法 使用SPSS 21.0统计软件处理数据,计量资料用(±s)表示,行t检验,多时间点计量资料比较采用重复测量方差分析;计数资料用[例(%)]表示,行χ2检验。以P< 0.05表示差异有统计学意义。
2 结果
2.1 血流动力学指标 与无痛胃镜检查前比,无痛胃镜检测结束后即刻对照组患者HR、SpO2显著升高,MAP显著降低,且HR显著高于观察组,MAP、SpO2显著低于观察组,差异均有统计学意义(P< 0.05);观察组患者无痛胃镜检查结束后即刻HR、SpO2、MAP水平较无痛胃镜检查前,差异均无统计学意义(均P> 0.05),见表1。
表1 两组患者血流动力学指标比较(±s)

表1 两组患者血流动力学指标比较(±s)
注:与无痛胃镜检查前比,*P < 0.05;#P > 0.05。HR:心率;MAP:平均动脉压;SpO2:血氧饱和度。1 mmHg=0.133 kPa。
组别 例数HR(次/min) MAP(mmHg) SpO2(%)无痛胃镜检查前 无痛胃镜检查结束后即刻无痛胃镜检查前无痛胃镜检查结束后即刻无痛胃镜检查前无痛胃镜检查结束后即刻对照组 81 71.59±8.26 92.39±8.20* 89.27±10.23 79.89±7.47* 94.13±5.32 95.45±1.53*观察组 81 71.16±8.22 72.11±8.46# 88.27±10.23 87.13±7.32# 95.45±3.25 96.25±3.07#t值 0.332 15.492 0.622 6.230 1.906 2.099 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.2 麻醉效果 观察组患者丙泊酚用量显著少于对照组,麻醉起效时间及苏醒时间显著短于对照组,差异均有统计学意义(均P< 0.05),见表2。
表2 两组患者麻醉效果比较(±s)
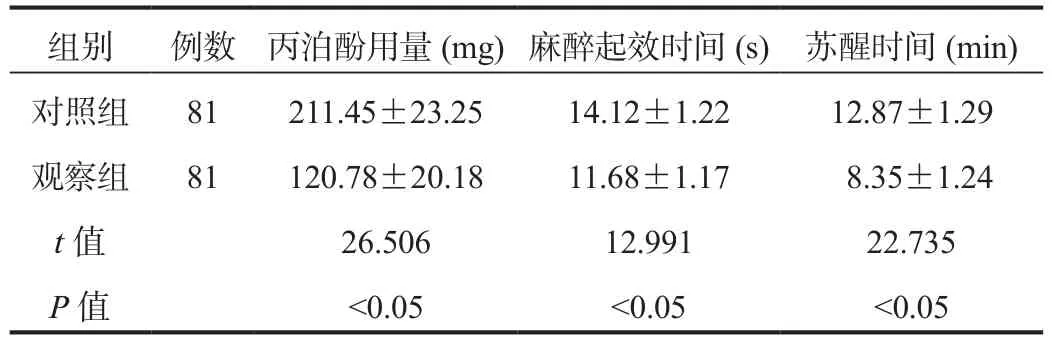
表2 两组患者麻醉效果比较(±s)
组别 例数 丙泊酚用量(mg)麻醉起效时间(s) 苏醒时间(min)对照组 81 211.45±23.25 14.12±1.22 12.87±1.29观察组 81 120.78±20.18 11.68±1.17 8.35±1.24 t值 26.506 12.991 22.735 P值 <0.05 <0.05 <0.05
2.3 应激激素水平 两组患者无痛胃镜检查结束后即刻血清Cor、NE、E水平均较无痛胃镜检查前显著升高,但观察组显著低于对照组,差异均有统计学意义(均P< 0.05),见表 3。
表3 两组患者应激激素水平比较(±s, pg/mL)

表3 两组患者应激激素水平比较(±s, pg/mL)
注:与无痛胃镜检查前比,*P < 0.05。Cor:皮质醇;NE:去甲肾上腺素;E:肾上腺素。
组别 例数Cor NE E无痛胃镜检查前 无痛胃镜检查结束后即刻无痛胃镜检查前无痛胃镜检查结束后即刻无痛胃镜检查前无痛胃镜检查结束后即刻对照组 81 12.80±1.28 31.39±4.13* 8.14±2.05 15.89±7.37* 10.94±1.51 21.22±2.53*观察组 81 12.72±1.39 22.11±4.46* 8.03±2.64 11.13±3.62* 11.05±1.38 15.55±1.77*t值 0.381 13.740 0.296 5.217 0.484 16.527 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 不良反应 观察组患者围术期不良反应总发生率显著低于对照组,差异有统计学意义(P< 0.05),见表4。

表4 两组患者不良反应发生率比较[例(%)]
3 讨论
胃镜检查属于侵入性的检查,部分患者可能不能耐受检查而导致病情确诊延误。无痛胃镜具有操作方便、镇静满意、痛苦小等优势,随着无痛胃镜的广泛开展,对消化道疾病的诊断和治疗均提供了极大的帮助。但临床实践中若无痛胃镜检查过程中麻醉过浅,不仅会给患者带来痛苦,还增加了操作的危险性;而麻醉过深可能导致患者苏醒质量较差,并影响患者生理指标,因此对麻醉药物的选择剂量、配伍及护理提出新的要求[4]。
无痛胃镜检查会对患者气管、消化道产生刺激,引起患者生理指标剧烈变化,而检查前患者焦虑情绪也会对相关生命体征指标产生影响。围手术期护理可通过术前沟通交流和心理安抚等,降低患者对无痛胃镜检查的恐惧、焦虑情绪,避免患者的负性情绪对生理指标产生不良影响[5]。丙泊酚为新一代静脉镇静药,其半衰期短、药物代谢快,芬太尼复合丙泊酚麻醉,可增强镇痛作用与麻醉效果,在无痛胃镜中应用广泛,但芬太尼作为一种阿片类镇痛药物,与丙泊酚联用,可能导致患者呼吸、循环抑制;右美托咪定具有高选择性,可作用于脊髓、脊髓以上部位而产生镇痛作用,生物利用度高,还可显著抑制交感神经兴奋,可作用于脑干蓝斑核产生镇静、抗焦虑作用,能提高患者对静脉镇静后强刺激的痛阈和耐受力[6]。本研究中,观察组患者无痛胃镜检查结束后即刻HR显著低于对照组,MAP、SpO2显著高于对照组;观察组患者丙泊酚用量显著少于对照组,麻醉起效时间与苏醒时间显著短于对照组,提示在良好的围手术期护理基础上,右美托咪定联合丙泊酚可改善无痛胃镜检查患者的血流动力学指标,提高麻醉效果。
Cor、NE、E均为机体应激激素,无痛胃镜患者机体黏膜神经组织受到刺激后,可诱导Cor、NE、E释放增加[7]。围手术期护理可通过满足患者围术期各阶段生理与心理需求,降低患者对检查操作的应激性。本研究中,无痛胃镜检查结束后即刻与检查前比较,两组血清Cor、NE、E水平均显著升高,观察组显著低于对照组,提示在良好的围手术期护理基础上,右美托咪定联合丙泊酚可抑制无痛胃镜检查患者机体应激反应。分析其原因为,右美托咪定可作用于细胞超级化通路,进而抑制疼痛脑传导,阻断皮质、边缘系统觉醒,调节下行延髓-脊髓去甲肾上腺素能通路活性,有效抑制Cor、NE、E释放[8]。此外,确保无痛胃镜检查的安全性是无痛检查麻醉的重要作用,本研究中,观察组患者围术期不良反应总发生率显著低于对照组,提示在围手术期护理基础上,右美托咪定联合丙泊酚对无痛胃镜检查患者安全性高,与右美托咪定代谢产物无毒性,且可降低患者插管应激反应,同时保持咽喉反射的作用一致。
综上,在良好的围手术期护理基础上,右美托咪定联合丙泊酚可改善无痛胃镜检查患者的血流动力学指标,提高麻醉效果,抑制机体应激反应,安全性高,值得推广应用。

