微量泵持续给药硬膜外麻醉在老年全髋关节置换术中的临床应用效果
杨 凌
( 沈阳虹桥中医医院麻醉科 , 辽宁 沈阳 110031 )
全髋关节置换术(THA)临床应用广泛,是治疗髋部疾病或损伤的主要方式之一,而老年群体容易出现骨质疏松情况,在外力撞击作用下易发生髋关节损伤,实施THA几率较高,但老年患者生理机能呈现衰退趋势,且易合并循环、呼吸等系统疾病,麻醉和手术耐受能力较低,增加了围术期风险,因此需结合临床实际需求,选择合理的麻醉方式[1-2]。针对老年THA患者,麻醉方式以连续硬膜外麻醉为主,但药物给药方式尚存争议,争议焦点在于持续给药和间歇分次给药,具体应用情况值得进一步探究[3]。本文探究了CEA-MP在老年THA中的临床应用效果,报告如下。
临床资料
1 一般资料:选择2018年2月-2020年2月期间在沈阳虹桥中医院接受THA的90例老年患者为研究对象,依据随机数字表法,随机将研究对象分为2组,对照组和观察组,每组45例。对照组男26例,女19例,年龄62-84岁,平均(72.33±4.82)岁,美国麻醉师协会(ASA)Ⅱ级:30例,Ⅲ级15例;观察组男24例,女21例,年龄61-83岁,平均(71.82±4.77)岁,美国麻醉师协会(ASA)Ⅱ级:28例,Ⅲ级17例。上述资料组间差异对结果影响较小,可比较。纳入标准:(1)符合髋关节置换术指征患者;(2)神志清楚、语言交流能力正常患者;(3)对研究知情并自愿参与患者;排除标准:(1)合并肝肾等重要脏器功能障碍患者;(2)术前1周服用阿司匹林等影响凝血功能药物患者;(3)依从性不佳患者。
2 麻醉方法:患者入室后开右前臂静脉通道,连接多功能监测仪,给予面罩吸氧,持续5分钟,氧流量控制为5L/min,并监测患者血压和血氧饱和度。给予患者乳酸林格氏液注射,同时给予患者咪达唑仑、阿托品静脉滴注,前者用量为1.0-2.0mg,后者用量为0.2-0.3mg,给药后引导患者侧卧,保持健侧在下,确定L2-3椎间隙,进行穿刺操作。2组患者均采取硬膜外麻醉方式,对照组采用分次给药方式,麻醉平面调整为T10,固定后评估患者术中情况,单次给予利多卡因(2%)(广州一品红制药有限公司生产,国药准字H20070191)注射,速度控制在3-5ml/h范围内,根据实际需求调整给药次数及药量;观察组应用微量泵持续给药方式,硬膜外穿刺后给予患者利多卡因注射,用量为3ml,调整麻醉平面为T10,根据具体需求可追加使用3-5ml利多卡因,随后根据手术需求持续泵入利多卡因,流速控制在3-5ml/h范围内。手术过程中密切监测患者血压情况,若血压较术前降低超过20%-30%,需给予患者静脉血管活性药物,可选择多巴胺,用量为1-2mg,术中监测患者出血量,若出血量超过400ml,需酌情给予患者红细胞悬液,且术中需进行辅助镇静处理,可泵注右美托咪定(江苏恒瑞医药股份有限公司生产,国药准字H20090248),用量0.02-0.05μg/kg·min-1。
3 观察指标:(1)血流动力学指标评估比较。包括心率(HR)和平均动脉压(MAP),具体时刻:用药前、用药后30分钟、切皮时、切皮后10分钟;(2)麻醉效果评估,标准[4]:优:手术过程中,患者血流动力学指标基本处于稳定状态,生命体征正常,无躁动等应激性刺激反应;良:手术过程中患者血流动力学轻微波动,但手术进展顺利,仅在缝皮时出现轻微躁动情况,需要辅助镇静药物处理;差:不符合上述要求,优良率为前2个等级占比之和相加。
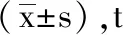
5 结果
5.1 2组血流动力学指标对比:观察组切皮时心率低于对照组,观察组切皮时、切皮后10分钟平均动脉压高于对照组,P<0.05,详见表1。

表1 2组患者血流动力学指标比较
5.2 2组临床麻醉效果对比:观察组麻醉总有效率为95.55%,高于对照组88.89%,但差异无统计学意义,P>0.05,详见表2。
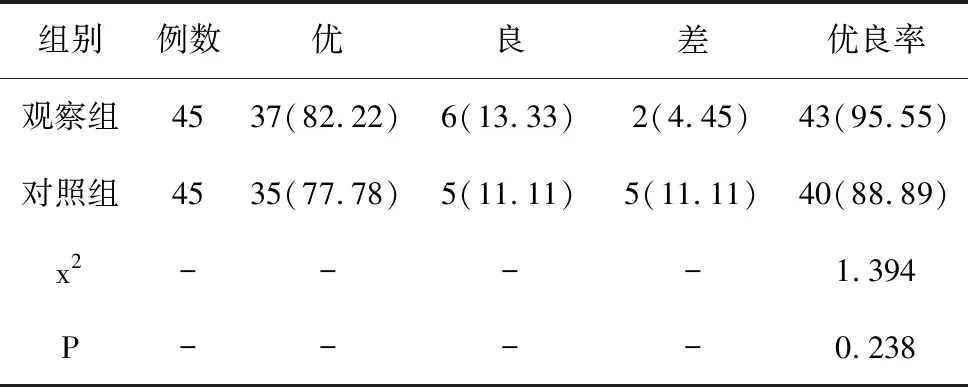
表2 2组患者临床麻醉效果比较(n,%)
讨 论
THA创伤较大,患者术中出血量较多,术后恢复缓慢,尤其对于老年患者,随着年龄的增长,患者机体功能呈现衰退趋势,对麻醉及手术的耐受能力逐渐降低,因此在麻醉方式选择时,在考虑麻醉效果的同时,需注重麻醉方式的安全性,降低对患者的应激性刺激,进而达到良好的麻醉效果,满足手术需求。考虑到老年患者脊柱老化情况,且部分患者伴有骨质增生问题,患者硬膜外间隙会变窄,在THA治疗时,多选择连续硬膜外麻醉的方式,但是具体给药方式尚未统一且存在争议,值得进一步探究。
本次研究结果显示:观察组切皮时心率低于对照组,观察组切皮时、切皮后10分钟平均动脉压高于对照组,P<0.05,但2组麻醉效果差异较小。原因分析如下[5-7]:连续硬膜外麻醉过程中,传统给药方式为间断1次性给药,药物后续追加时间及数量需由麻醉师主观判断决定,容易导致麻醉平面过广问题,也存在肌松不满意情况,加重应激反应,影响患者血流动力学指标。而微量泵持续给药能够持续平稳给药,保证麻醉药物代谢处于稳定状态,利于维持血药浓度适当,防止出现麻醉药物导致的应激性刺激,避免心率和血压指标波动,应用价值更高,并且CEA-MP能够促使控制麻醉平面状态降低,并根据手术实际需求给药,预防了药物残留影响机体健康状况的问题,麻醉稳定性更高,降低了麻醉控制难度。
综上所述,针对老年THA患者,CEA-MP、分次硬膜外麻醉均能达到良好的麻醉效果,但前者,值得借鉴。

