糖皮质激素对急性重症胰腺炎大鼠肾功能及肠功能的改善作用实验研究
刘娜娜,解凤妮
(1.榆林市中医医院消化内科,陕西 榆林 719000;2.空军军医大学西京医院消化监护室,陕西 西安 710032)
急性胰腺炎(Acute pancreatitis,AP)是常见的消化系统急腹疾病,特别是重症急性胰腺炎(Severe acute pancreatitis,SAP)具有并发症多、病情进展快、病死率高等特点[1]。特别是其常可累及肾、肠等全身多个重要器官,造成肾功能及肠功能障碍,甚至出现多器官功能障碍综合征,临床治疗比较困难[2-3]。重症急性胰腺炎的发病机制比较复杂,病理生理表现复杂多变,早期出现肾功能异常与胰腺微循环障碍、胰酶消化不良、氧自由基损伤等多种因素有关[4]。急性肾衰竭常常是重症急性胰腺炎的并发症,也是患者死亡的常见原因之一[5]。重症急性胰腺炎患者出现肠黏膜屏障损伤与血栓素A2(TXA2)表达异常有关。TXA2为前列腺素类物质,也为一种血管活性调节物质,在调节微循环方面起着重要作用[6]。而肠黏膜屏障损伤后肠道细菌移位,可引起肠源性感染,造成对重症急性胰腺炎的多次打击,严重影响患者的预后[7]。当前对于重症急性胰腺炎还没有特效药物,糖皮质激素对机体的全身炎症反应与多器官损伤存在一定的保护作用[8-9]。本文具体探讨了糖皮质激素对急性重症胰腺炎大鼠肾功能及肠功能的改善作用,希望为该病临床治疗方法上的创新提供理论支持,现报告如下。
1 材料与方法
1.1 研究材料 本研究得到了医院动物伦理委员会的批准,健康雄性Sprague-Dawley大鼠48只(清洁级,鼠龄2个月,体重200~220 g)购自南通特洛菲饲料科技有限公司,置于本院动物实验部饲养。饲养条件:环境清洁,大鼠自由摄食和饮水、专用饲料、分笼喂养,温度15~25 ℃,相对湿度45%~55%,昼夜自然交替及自然光照条件。牛磺胆酸钠购自美国Sigma公司,注射用甲泼尼龙与注射用氢化可的松分别购自北京博奥森生物有限公司与上海西唐生物科技有限公司,戊巴比妥钠购自大连TAKARA公司,Western blot检测试剂盒购自北京锋测生物科技有限公司。
1.2 实验分法
1.2.1 动物建模:所有大鼠都给予注射牛磺胆酸钠溶液建立急性重症胰腺炎模型,10 mg/100 g的1%戊巴比妥钠注射液腹腔注射麻醉,取上腹正中切口开腹,提取十二指肠,找到胰腺与胰胆管开口。在系膜缘对侧的十二指肠肠壁进行穿刺,以再穿入胰胆管内,夹住肝门部胆管和穿刺针部。以0.1 ml/min速度向胰管内注射5%牛磺胆酸钠溶液(0.1 ml/100 g)。注射完毕后拔出穿刺针,3~5 min后见胰腺组织出血、坏死,表明急性重症胰腺炎模型制作成功。然后松开血管夹,缝合关闭腹腔。
1.2.2 动物分组与处理: 将建模成功的大鼠42只随机分为三组:模型组、氢化可的松组与甲泼尼龙组,每组14只。在模型制备后6 h,模型组、氢化可的松组与甲泼尼龙组大鼠分别给予尾静脉注射无菌生理盐水(5 ml/100 g)、氢化可的松(10 mg/kg)、甲泼尼龙(4.8 mg/kg)0.5 ml,1次/周,连续治疗观察4周。
1.3 观察指标 ①每组分别在治疗第2周与第4周采用腹主动脉放血法处死7只大鼠,其中血液标本不抗凝,以2500 r/min离心10 min取血清,采用全自动生化分析仪检测肌酐(Cr)、尿素氮(BUN)含量。②取处死大鼠的胰腺组织,制成病理切片,应用TdT介导的原位末端标记(TUNEL)法检测胰腺细胞凋亡情况,计算凋亡指数。③取处死大鼠的回肠组织,病理切片经常规HE染色,镜下观察回肠黏膜组织病理学变化并进行分级评分,5分:绒毛固有层破坏、出血,并有溃疡形成;4分:绒毛裸露,固有层毛细血管扩张;3分:大量上皮细胞从固有层脱落,绒毛顶端裸露;2分:绒毛的上皮细胞层与固有层出现中等间隙;1分:绒毛顶端的上皮层细胞间隙增大,绒毛内毛细血管充血;0分:正常的黏膜绒毛。④切取胰头部组织约1 cm×1 cm大小,研磨后提取总蛋白,采用Western blot法检测TXB2蛋白相对表达水平,以β-actin作为内对照。
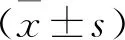
2 结 果
2.1 三组治疗不同时间点血清Cr与BUN值比较 氢化可的松组与甲泼尼龙组治疗第2周与第4周的血清Cr与BUN值低于模型组(均P<0.05),氢化可的松组与甲泼尼龙组对比差异无统计学意义(P>0.05),见表1。

表1 三组治疗不同时间点血清Cr与BUN值比较
2.2 三组治疗不同时间点胰腺细胞凋亡指数比较 氢化可的松组与甲泼尼龙组治疗第2周与第4周的胰腺细胞凋亡指数低于模型组(P<0.05),见表2。

表2 三组治疗不同时间点胰腺细胞凋亡指数比较
2.3 三组治疗不同时间点回肠黏膜组织病理学评分比较 氢化可的松组与甲泼尼龙组治疗第2周与第4周的回肠黏膜组织病理学评分低于模型组(P<0.05),见表3。

表3 三组治疗不同时间点回肠黏膜组织病理学评分比较(分)
2.4 三组治疗不同时间点胰头部组织TXB2表达比较 氢化可的松组与甲泼尼龙组治疗第2周与第4周的胰头部组织TXB2蛋白相对表达水平低于模型组(P<0.05),见表4。

表4 三组治疗不同时间点胰头部组织TXB2表达比较
3 讨 论
重症急性胰腺炎是由于胰液对胰腺及其周围组织的自身消化、胰腺自身消化酶的异常激活,释放出大量炎细胞因子,引起的全身炎症反应[10]。该病的病理生理表现复杂多变,病死率极高,严重危害人类健康。研究表明早期预防和治疗重症急性胰腺炎造成的其他组织器官损伤对于降低其病死率,提高临床治疗效果具有重要价值[11-13]。本研究显示氢化可的松组与甲泼尼龙组治疗第2周与第4周的血清Cr与BUN值低于模型组(均P<0.05),氢化可的松组与甲泼尼龙组对比差异无统计学意义(P>0.05),表明糖皮质激素在急性重症胰腺炎大鼠的应用能改善肾功能。从机制上分析,重症急性胰腺炎不仅可以引起大鼠胰腺组织损伤,肾组织损伤。糖皮质激素是机体的重要分子,可调节急性应激反应中的免疫和炎性因子释放,从而抑制炎症细胞的聚集与释放,对肾组织起到良好的保护作用[14-15]。
细胞凋亡是细胞在一定环境下,有遗传基因控制的适应性反应。胰腺细胞凋亡是胰腺炎的一个重要病理改变,与胰腺病变的病情有关[16]。发生胰腺炎时,机体内大量腺细胞由于受到炎症介质、自由基等介质诱导而发生凋亡,从而引起胰腺功能的损伤[17]。本研究显示氢化可的松组与甲泼尼龙组治疗第2周与第4周的胰腺细胞凋亡指数低于模型组(P<0.05),表明糖皮质激素具有抑制胰腺细胞凋亡的作用。从机制上分析,糖皮质激素可通过抑制炎症介质的合成和释放、改善微循环、清除自由基、减轻内毒素反应等多种机制改善细胞的微环境,避免胞内物质外漏而继发炎症反应,阻止细胞的过度死亡,有利于维持腺细胞正常的数量与功能[18-19]。
正常情况下,肠道内的细菌和毒素很少进入血循环,主要在于肠黏膜屏障的存在。机体发生重症急性胰腺炎时,机体肠道处于过度应激,肠系膜血管收缩,血流量减少,肠上皮细胞凋亡增加,肠通透性增加,可诱发肠源性感染[20-21]。并且该病可使得体液大量渗出、丢失,全身血流重新分配,有效血容量不足,血小板聚集、微血栓形成,也可造成机械屏障损伤。本研究显示氢化可的松组与甲泼尼龙组治疗第2周与第4周的回肠黏膜组织病理学评分低于模型组(均P<0.05)。从机制上分析,糖皮质激素具有抑制炎症介质、减少钙超载等作用,也能减轻内毒素反应,从而有利于改善机体的肠功能[22]。
TXA2是重要的缩血管活性物质,强烈地收缩血管和促进血小板聚集作用,在调节机体微循环方面发挥重要作用[23]。但在重症急性胰腺炎发生时,TXA2的过度释放,可导致疾病累及诸多胰外器官,不利于患者预后改善。本研究显示氢化可的松组与甲泼尼龙组治疗第2周与第4周的胰头部组织TXB2蛋白相对表达水平低于模型组(P<0.05)。从机制上分析,糖皮质激素可以有效抑制外周血等炎症因子释放,减少胰腺组织NF-κB过表达,从而有利于抑制TXA2的释放[24-25]。本研究也存在一定的不足,没有设置多剂量组,也没有设置空白对照组,将在后续研究中进行探讨。
总之,糖皮质激素在急性重症胰腺炎大鼠的应用能促进改善肾功能及肠功能,抑制大鼠血清TXA2的释放,降低胰腺细胞凋亡率。

