后正中入路Quadrant通道下椎管减压复位联合经皮椎弓根螺钉内固定术治疗合并神经损伤的单节段AO分型A3型胸腰段脊柱骨折
宋 鑫,张 锋,韩 帅,任东林,王 健
上海市浦东新区人民医院骨科,上海 201299
约60%的脊柱骨折发生在胸腰段(T10~L2)[1],且25%~32%的胸腰段脊柱骨折患者合并神经损伤[2]。合并神经损伤的胸腰段脊柱骨折往往需要椎管减压、内固定手术治疗,但传统的开放手术创伤大、出血量多、椎旁肌肉剥离广泛,术后慢性腰背痛发生率较高[3]。Wiltse等[4]于1968年首次提出了椎旁肌间隙入路手术治疗腰椎骨折,Magerl[5]于1984年首次报道了经皮椎弓根螺钉在腰椎手术中的应用,后由Mathews等[6]和Foley等[7]相继于1995年和2001年进行改良。随着脊柱微创治疗理念深入人心,Wiltse入路椎弓根螺钉内固定及经皮椎弓根螺钉技术因其创伤小、出血量少、椎旁肌损伤小等优点被广大医患接受。Quadrant通道下椎管减压复位技术是利用扩张管道由小到大序列撑开肌间隙建立手术通道,借助光源系统在通道内应用配套的手术器械完成手术。Lv等[8]和Ge等[9]相继报道了通道下椎管减压术较传统椎管减压术手术时间更短、术中出血量更少、椎旁肌肉损伤更小,患者能够更早返回工作岗位。
本研究对比了后正中入路Quadrant通道下椎管减压复位联合经皮椎弓根螺钉内固定术和Wiltse入路椎弓根螺钉内固定联合椎板切除减压术治疗合并神经损伤的单节段AO分型A3型胸腰段脊柱骨折的临床疗效,现报告如下。
1 资料与方法
1.1 一般资料
纳入标准:①单节段AO分型A3型胸腰段(T10~L2)脊柱骨折;②美国脊髓损伤协会(ASIA)[10]分级C或D级,症状、体征与影像学检查结果相符;③影像学检查提示椎管内压迫> 20%。排除标准:①骨折椎体畸形;②有神经损伤病史或精神病史;③合并血液系统疾病;④合并脊柱肿瘤、感染性疾病;⑤合并骨质疏松症。
根据上述标准,纳入本院2017年11月—2020年1月收治的单节段AO分型A3型胸腰段脊柱骨折患者67例,所有患者均在伤后48 h内接受手术。其中采用后正中入路Quadrant通道下椎管减压复位联合经皮椎弓根螺钉内固定术治疗32例(Quadrant组),采用Wiltse入路椎弓根螺钉内固定联合椎板切除减压术治疗35例(Wiltse组)。2组患者术前一般资料差异无统计学意义(P> 0.05,表1),具有可比性。

表1 2组患者一般资料Tab. 1 General data of 2 groups
1.2 手术方法
所有手术均由同一组医师完成,患者全身麻醉,取俯卧位,腹部悬空,利用过伸法进行体位复位。
Quadrant组在C形臂X线机或导航引导下于骨折椎及邻近上、下椎体置入6枚经皮椎弓根螺钉导丝,根据术前CT检查确定的椎管内占位骨折块部位做后正中小切口,切除棘突(尽量保留棘突近、远端韧带附着部骨质),逐级扩张,放置Quadrant通道,根据术前影像学资料精准开槽切除骨折端对应椎板,置入6枚经皮椎弓根螺钉、连接棒,器械撑开复位同时通道内放置“脚踏板”复位椎管内占位骨折块,恢复椎体后壁骨折端连续性,然后固定、锁紧经皮椎弓根螺钉尾帽,椎管减压区域放置负压引流管,逐层关闭切口。
Wiltse组做腰背部后正中切口,向两侧分离深筋膜层,沿多裂肌最长肌间隙进入并于骨折椎及邻近上、下椎体置入6枚椎弓根螺钉,同一切口内进行常规棘突、椎板切除减压操作,利用体位复位、器械撑开复位达到椎管减压、椎体后壁骨折复位同步化,固定、锁紧椎弓根螺钉尾帽,椎管减压区域放置负压引流管,逐层关闭切口。
所有患者术中采取控制性降压降低出血量,并利用术中自体血回输装置补充循环容量,保障患者术后平稳恢复。所有患者术后24 h内均给予一代头孢类抗生素预防性抗感染,24 h内引流量小于30 mL时拔除负压引流管,术后1周可在腰围保护下站立、行走。同时使用神经营养药物治疗3个月(甲钴胺片0.5 mg口服,3次/d)。
1.3 观察指标及疗效评价
记录所有患者手术时间、术中出血量、术后住院时间及手术相关并发症情况。术前、术后1 d、术后7 d检测血清肌酸激酶(CK)水平,评估患者创伤应激反应程度。术前、术后3个月及术后12个月影像学参数由2位高年资脊柱外科主治医师独立测量并记录,两者观察结果不一致时请第3位高年资脊柱外科副主任医师进行决断。完善相关影像学检查,并测量以下参数。伤椎前缘高度比(%)=2×伤椎前缘高度/(伤椎上位椎体前缘高度+伤椎下位椎体前缘高度)×100%;伤椎后缘高度比(%)=2×伤椎后缘高度/(伤椎上位椎体后缘高度+伤椎下位椎体后缘高度)×100%(图1);骨折椎体局部后凸Cobb角为侧位X线片上伤椎近端椎体上终板与远端椎体下终板水平延长线间的夹角;横断面CT上测量椎管内骨折块占位比,椎管内骨折块占位比(%)= 2×骨折椎椎管内占位块最大前后径/(骨折椎近端椎体椎弓根平面椎管前后径+骨折椎远端椎体椎弓根平面椎管前后径)×100%(图2)。术前、术后3个月及术后12个月采用疼痛视觉模拟量表(VAS)评分[11]和Oswestry功能障碍指数(ODI)[12]评价疼痛程度及功能状态。术前及术后12个月采用ASIA分级评估神经功能,根据Goutallier分级[13]评价MRI上手术部位椎旁肌脂肪浸润情况:①A级,肌肉完全正常,没有任何脂肪条纹;②B级,肌肉组织中包含一些脂肪条纹;③C级,脂肪浸润明显,脂肪组织和肌肉组织一样多;④D级,脂肪组织多于肌肉组织。
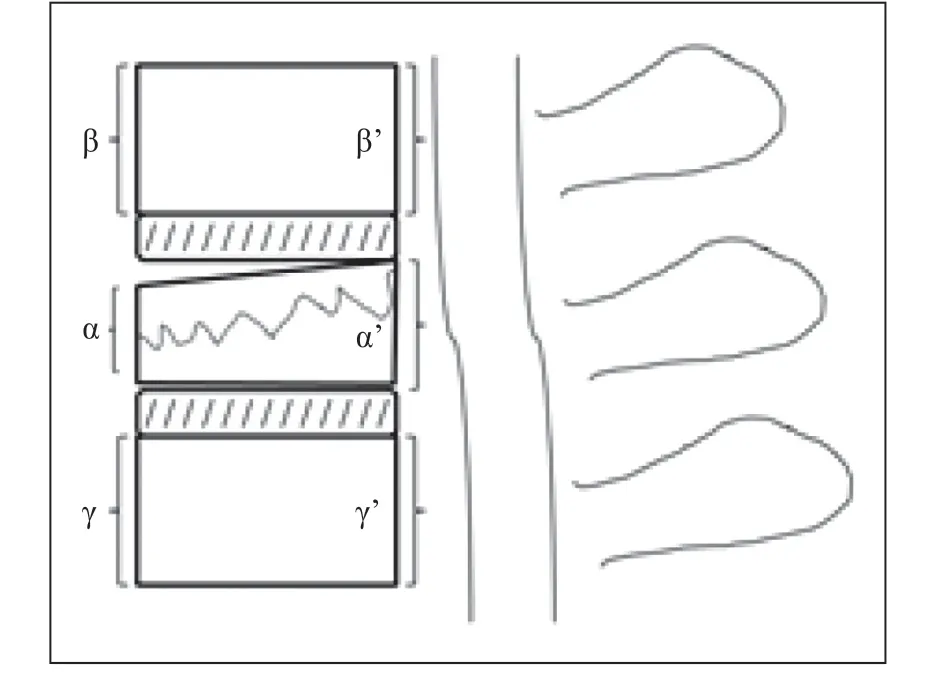
图1 伤椎前后缘高度比测量Fig. 1 Measurement of anterior and posterior edge height ratio of injured vertebra
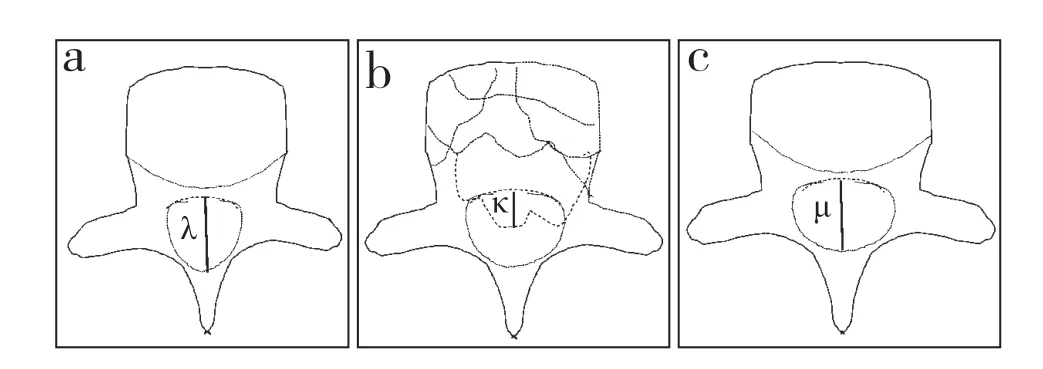
图2 椎管内骨折块占位比测量Fig. 2 Measurement of occupancy ratio of intraspinal fracture fragment
1.4 统计学处理
采用SPSS 21.0软件对数据进行统计分析,符合正态分布的计量资料以±s表示,组间比较采用独立样本t检验,同组手术前后数据比较采用配对t检验;计数资料以例数表示,采用χ2检验或Fisher精确概率计算;以P< 0.05为差异有统计学意义。
2 结果
所有手术均顺利完成,所有患者随访12~24(18.60±6.13)个月。Quadrant组手术时间较Wiltse组长,术后住院时间较Wiltse组短,差异均有统计学意义(P< 0.05,表2)。2组患者术中出血量差异无统计学意义(P> 0.05,表2)。

表2 2组影像学参数和临床结果Tab. 2 Statistical data of imaging parameters and clinical outcome of 2 groups
Quadrant组术中硬膜囊损伤2例,1例为椎体后缘骨折端刺破,术中予以5-0无损伤缝线修复;1例在通道下磨钻切除椎板减压过程中损伤,属于医源性损伤,裂口小,术中未修复,术后头低脚高位平卧72 h,2例患者术后切口均一期愈合。Wiltse组术中硬膜囊损伤3例,2例为椎体后缘骨折端刺破,术中予以5-0无损伤缝线修复;1例椎管严重狭窄,术中进行椎管减压时损伤,未修复,术后头低脚高位平卧72 h,3例患者术后切口均一期愈合。Wiltse组术后切口浅表感染1例,经积极换药、升级抗生素抗感染治疗后治愈。所有患者内固定位置满意,无固定移位、失败病例。
术后1 d,Quadrant组血清CK水平低于Wiltse组,差异有统计学意义(P< 0.05,表2);术后7 d组间差异无统计学意义(P> 0.05,表2)。随访过程中,2组伤椎前缘高度比、伤椎后缘高度比、局部后凸Cobb角、椎管内骨折块占位比、VAS评分及ODI均较术前显著改善,各Quadrant组改善优于Wiltse组,差异均有统计学意义(P< 0.05,表2)。术后12个月,2组椎旁肌脂肪浸润程度Goutallier分级和神经功能ASIA分级均较术前显著改善,差异有统计学意义(P< 0.05,表3、4);组间比较,差异无统计学意义(P> 0.05,表3、4)。Quadrant组典型病例影像学资料见图3。
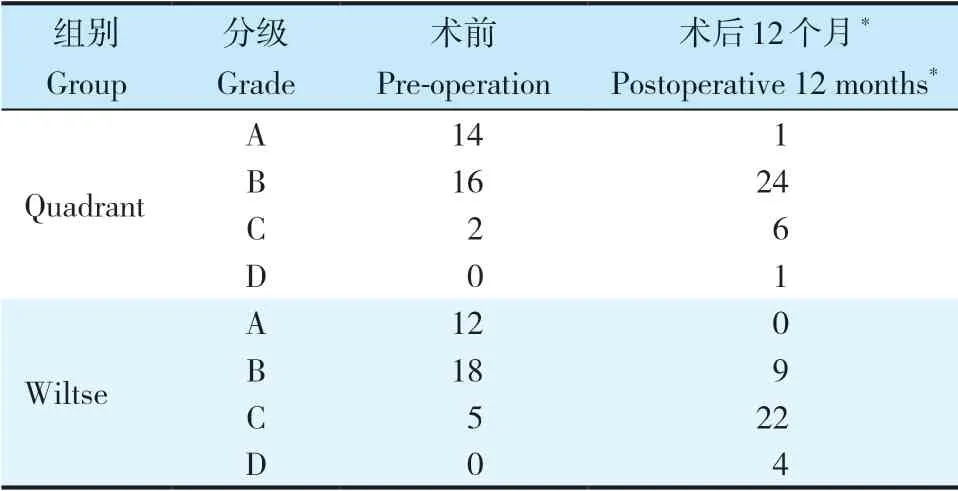
表3 2组患者Goutallier分级Tab. 3 Goutallier classification of 2 groups
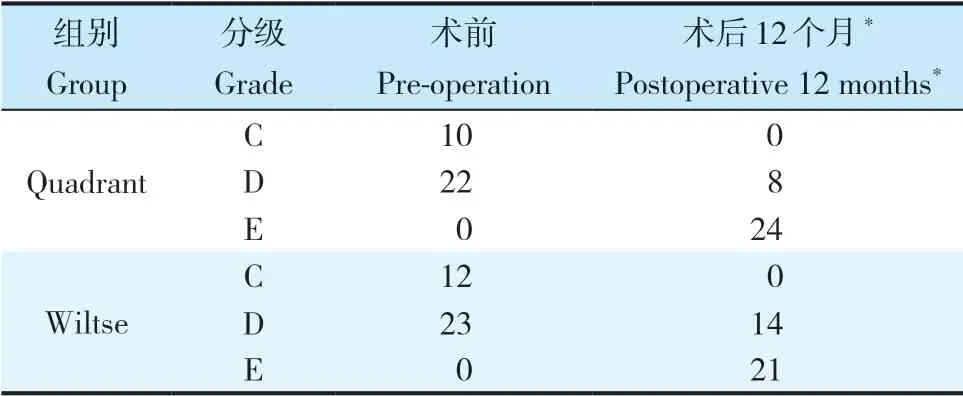
表4 2组患者ASIA分级Tab. 4 ASIA classification of 2 groups
3 讨论
随着微创手术理念的发展和技术进步,经皮椎弓根螺钉内固定术已在临床广泛应用,其优点包括术中出血量少,住院时间短,椎旁肌群损伤小[14]。Wang等[15]对比分析了56例采用经皮椎弓根螺钉内固定术治疗和49例采用开放椎弓根螺钉内固定术治疗的胸腰椎骨折患者,发现经皮椎弓根螺钉内固定术的手术时间短、术中出血量少、住院时间短,并可以获得与开放手术相当的影像学指标改善,且VAS评分和ODI恢复更快。Wiltse入路也是临床上比较推崇治疗胸腰椎骨折的微创技术之一。Chen等[16]报道,47例胸腰椎骨折患者分别采用开放椎弓根螺钉内固定术和Wiltse入路椎弓根螺钉内固定术治疗,Wiltse入路手术时间短、术中出血量少、住院时间短,具有一定的临床优势。Junhui等[17]从影像学、组织学及电生理学方面解释了Wiltse入路的优势:①影像学资料显示Wiltse入路术后患者椎旁多裂肌横截面积仅减少7.6%,开放术后减少35.4%;②开放组术中材料标本肌纤维紊乱、肌纤维间隙增大、脂肪浸润伴有瘢痕增生,术后1年电生理检查结果示开放组患者椎旁肌中位频率斜率增加67.6%,平均振幅减少17.5%;Wiltse入路组患者无明显改变。
对于伴有神经损伤的胸腰段脊柱骨折,目前仍以开放手术椎板切除减压为主,虽能获得满意的减压效果,但手术创伤较大,术后住院时间长,恢复慢,严重影响患者生活质量,且在长期随访过程中存在骨折椎体高度丢失的现象,可能与骨折椎前、后缘高度恢复不佳有关。随着微创经椎间孔入路腰椎椎间融合术(MIS-TLIF)在退行性腰椎疾病中的广泛应用,Quadrant通道下椎管减压技术日益成熟,通道下操作可减少椎旁肌损伤,保留脊柱后方结构,最大程度地维持脊柱稳定性,降低术后腰背部疼痛的发生率,其安全性、有效性与传统开放手术相当[18-20]。但Quadrant通道一般从椎旁肌间隙进入,需要切除关节突关节进行椎管减压,这对于原本需要行椎间融合术的患者并无不妥,但用于不需要融合的胸腰段脊柱骨折患者会造成医源性脊柱不稳,且操作区域偏外,不利于中央椎管减压及椎体后壁骨折复位[21]。本研究采用更便于胸腰段脊柱骨折椎管减压的后正中入路放置Quadrant通道,无需破坏关节突关节,不影响脊柱稳定性,在光源系统辅助下,操作视野清晰,可直视下复位椎体后壁骨折端。
Wang等[15]报道微创手术患者平均住院时间为9.4 d,开放手术患者平均住院时间为20.7 d。本研究结果显示,Quadrant组住院时间短于Wiltse组(6.19 dvs. 8.74 d),差异不大,但有统计学意义,主要是因为胸腰段脊柱骨折在本中心属于临床路径管理病种,常规术后住院时间为1周,根据患者切口愈合情况和功能恢复情况决定出院时间,一部分神经功能恢复不佳者会转至康复中心治疗,所以2组术后住院时间差距不大。本研究结果还显示,术后1 d Quadrant组血清CK水平低于Wiltse组,术后3个月Quadrant组VAS评分和ODI也优于Wiltse组,提示Quadrant组术后早期创伤应激反应小,手术过程中椎旁肌的损伤小,有利于患者术后早期功能恢复,提高生活质量,与既往研究[16-17]报道一致。
本研究中,Quadrant组术中在椎板减压的基础上利用复位器对椎体后缘骨折端进行了复位,而Wiltse组只行单纯椎板切除减压和体位复位,术后Quadrant组伤椎后缘高度比和椎管内骨折块占位比均优于Wiltse组,并在随访过程中长期维持,虽然这些指标没有让Quadrant组在神经功能恢复方面获得优势,但骨折椎体高度的长期维持及椎管内容积的有效恢复有益于患者预后,可减少患者术后长期并发症的发生。Quadrant组伤椎前缘高度比和局部后凸Cobb角也优于Wiltse组,分析其原因:①在生理载荷下,脊柱中柱是维持脊柱稳定性的重要结构,伤椎后缘高度比的恢复可有效维持脊柱中柱的稳定性,可有效分担脊柱生理载荷,有益于伤椎前缘高度比和局部后凸Cobb角的恢复;②随访发现,虽然鼓励患者术后1周在腰围保护下下床行走,但多数患者术后6个月内仍以卧床休息为主,尤其是Quadrant组患者,推测增加卧床时间可能有益于伤椎前缘高度比和局部后凸Cobb角的长期维持。
本研究不足之处:①为回顾性研究,样本量较小,随访时间较短;②经皮椎弓根螺钉内固定技术及Quadrant通道下椎管减压技术学习曲线陡峭;③无法严格控制患者术后下床时间和康复锻炼方案。因此,仍需前瞻性、大样本、长期随访的随机对照研究,进一步验证该技术的先进性,尤其是在骨折椎体高度、局部后凸Cobb角和椎管内有效容积指标方面的观察,深入探讨影像学指标与患者术后慢性腰背痛、邻近节段骨折等并发症的相关性。
4 结论
后正中入路Quadrant通道下椎管减压复位联合经皮椎弓根螺钉内固定术治疗合并神经损伤的单节段AO分型A3型胸腰段脊柱骨折微创、安全、有效,手术创伤小,并发症少,术后恢复快,在获得满意的手术疗效的同时影像学指标优于Wiltse入路椎弓根螺钉内固定联合椎板切除减压术。

