肠镜下治疗阑尾术后盲肠-腹壁瘘一例
王海霖 段光辉 田运 刘宏斌
病人,男性,31岁。腹腔镜下阑尾切除术后半年,窦道形成1个月于2019年3月21日收住我院普通外科。病人半年前因急性阑尾炎急诊行腔镜下阑尾切除术、腹腔引流术,术后病理检查诊断为急性坏疽性阑尾炎(图1),术后切口愈合良好。 1个月前无明显诱因出现引流口红肿,胀痛明显,予以清创换药等对症处理1周后,自觉疼痛较前缓解,但窦道仍闭合不佳,间断胀痛伴脓性分泌物流出。入院后积极予以局部清创换药处理,并将窦道分泌物行细菌学培养。腹壁瘘管造影:考虑盲肠瘘(图2)。全腹CT检查:阑尾切除术后,术区高密度影,考虑术后改变;回盲部管壁增厚、水肿以及右下腹壁间隙渗出并窦道形成(图3)。体格检查:腹部平软,于右腹平脐,距脐约14.0 cm原引流口处凹陷明显,范围约2.0 cm×1.0 cm,表面皮肤菲薄,呈红褐色,可见一长约0.3 cm窦口,向窦道内探查,可探及一深约5.0 cm窦道,按压周围皮肤后可见黄褐色稀薄脓性分泌物溢出,压痛阳性,无反跳痛(图4)。脐上约1.0 cm处及右侧锁骨中线平脐水平分别可见长约1.5 cm及2.0 cm手术后瘢痕愈合切口,呈红褐色,稍突出皮面。实验室检查:血、尿、便常规,肝、肾功能,电解质,血糖基本正常。
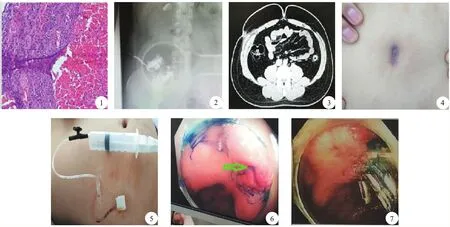
图1 术后病理 图2 经腹壁瘘管造影检查示造影剂进入盲肠 图3 CT示腹壁窦道 图4 腹壁窦口 图5 负压吸引 图6 盲肠内瘘口 图7 肠镜下钛夹闭合内瘘口
病人阑尾术后盲肠-腹壁瘘诊断明确,因窦道目前较为表浅,决定予以再次清创换药,并行负压引流保守治疗。于2019年4月1日在局麻下行负压引流保守治疗(图5),逐渐换药退管1个月后再次观察,未见明显好转迹象,窦口仍未良好闭合。与消化内科会诊后决定在结肠镜下行盲肠-腹壁瘘钛夹闭合术。术中将亚甲蓝注射液缓慢从腹壁窦口注入,直至盲肠内瘘口可见蓝色液体溢出,找到并明确内瘘口位置,再用生理盐水冲洗干净后,将内瘘口钛夹闭合(图6,图7)。术后嘱病人流质饮食1周,随访3个月,未出现引流口红、肿、胀、痛等不适,腹壁窦口愈合良好。
讨论急性阑尾炎是世界范围内最常见的腹部急症之一,手术切除仍然是目前最佳的治疗措施,随着微创外科理念的推广,腹腔镜阑尾切除术已经成为治疗急性阑尾炎的首选术式[1-3]。传统阑尾切除后残端的处理,结扎加荷包缝合并包埋应用较为广泛。但在腹腔镜术式下,荷包缝合并包埋对腹腔镜操作者水平的要求较高,而Hem-o-lock夹操作简便、安全可靠。阑尾切除术后并发症主要包括出血、切口感染、粘连性肠梗阻、阑尾残株炎、粪瘘等,其中粪瘘较为少见。阑尾切除术后发生阑尾残端瘘的发生率为1.0%~3.7%[4-5],其产生原因多种,如阑尾残端单纯结扎,其结扎线脱落;盲肠原为结核、癌症等;盲肠组织水肿脆弱,术中缝合时损伤。但粪瘘发生时已局限化,不会发生弥漫性腹膜炎,类似阑尾周围脓肿的临床表现。若为非结核性或肿瘤病变等,一般保守对症治疗,粪瘘可自行闭愈,成功率约为80%~90%[6]。极少数粪瘘或盲肠-腹壁瘘病人在保守治疗后仍经久不愈,严重影响病人工作及生活质量时,一般需考虑再次手术进行治疗。相比外科手术治疗方法,通过肠镜下钛夹闭合内瘘口,其创伤小、视野清、治疗时间短、经济负担轻,可为阑尾术后粪瘘或盲肠-腹壁瘘病人提供一种微创治疗方式。
通过本例的治疗,我们总结以下几点:(1)内镜操作者应技术娴熟、经验丰富、配合默契;(2)明确内瘘口后,应生理盐水充分冲洗,保证内瘘口清洁后钳夹;(3)钛夹闭合时尽量钳夹较多组织,以免瘘口未愈合前钛夹脱落;(4)治疗后病人至少流质饮食1周,以便减少消化液及食物残渣对瘘口愈合的影响。

